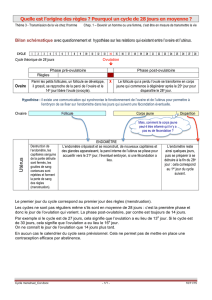
Ovulation

CM Reproduction Dia 24
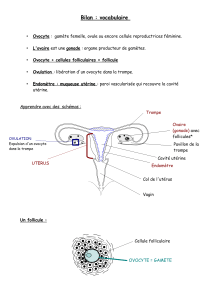
L’ovogénèse

CM Reproduction Dia 28
Identification de follicules

CM Reproduction Dia 27
Evolution des follicules et de l’ovocyte dans l’ovaire
Puberté
Engagement de groupes de
follicules primordiaux à chaque
cycle menstruel
Evolution de certains follicules dans les
50 ans qui suivent en un ou plusieurs
des stades énumérés ci-dessus
Maturité sexuelle (hormones)
Ovaire de mammifère
(lapin)
Ovocyte I
bloqué prophase I (diplotène)
Ovocyte II
bloqué métaphase II
Ovulation (J14)
1 follicule mur/ovaire
A chaque cycle
Fol. Primordial → fol. primaire → fol. secondaire → fol. tertiaire → fol. mur ou de De Graaf

CM Reproduction Dia 29
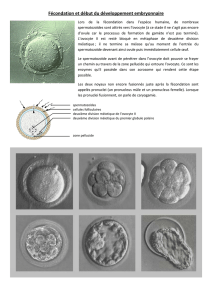
Maturation du follicule dominant (1) arrret 1h30
• Durant le début du cycle : Maturation de l’ovocyte
- Absorption de substances (vitellus)
- Substances produites par granulosa (prolongements cytoplasmiques traversant zp)
- Ovocyte pro I (diplotène) → pro I (diacinèse)
Cellule granulosa
Prolongements cellulaires
zp granulosa
noyau
Ovocyte I
Follicule mur
(ou de De Graaf)
thèques

CM Reproduction Dia 30
Maturation du follicule dominant (2)
• J12 : pic de LH (Luteinizing Hormone)
Ovocyte
- Achèvement de Méiose I (obt ovocyte II et 1 gp)
- Début de la Méiose II (blocage métaphase de ovo II)
- Maturation du cytoplasme de l’ovocyte
- Fente périvitelline
Follicule
- Rétraction des prolongements cytoplasmiques
- Multiplication (relâchement attaches) granulosa
- Sécrétion quantité accrue de progestérone
par cette dernière dans antrum
ð maturation ovocyte
ð attraction spermatozoïdes dans trompe
zp Anaphase méiose I
fente
granulosa
Prolongements rétractés
Cellule granulosa
1er globule polaire
Ovocyte II
Ovocyte I
Multiplication et
relâchement
granulosa
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%