Malnutrition chez les personnes âgées

932
CURRICULUM
Malnutrition chez les personnes âgées
Reinhard Imoberdorfa, Maya Rühlinb, Alois Beerlic, Peter E. Ballmera
a Klinik für Innere Medizin, Departement Medizin, Kantonsspital Winterthur;
b Ernährungsberatung, Kantonsspital Winterthur;
c Grundversorgerpraxis, Winterthur
Introduction
La malnutrition est fréquente
et elle augmente avec l’âge
Quintessence
Forum Med Suisse 2014;14(49):932–936

CURRICULUM
Forum Med Suisse 2014;14(49):932–936 933
Description de cas:
incroyable, mais vrai et pas si rare
Qu’est-il possible de faire dans la pratique?
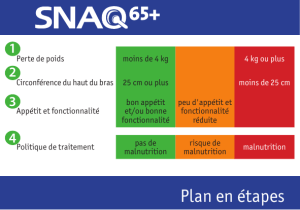
Tr ois petites questions pour le dépistage
Figure 1
Figure 2

CURRICULUM
Forum Med Suisse 2014;14(49):932–936 934
Régulation perturbée de l’apport alimentaire
et carences chez les personnes âgées
Recommandations nutritionnelles
3
Mangelernährung
trotz Überfluss?!
Figure 3
Ta bleau 1
1. Avez-vous involontairement perdu du poids?
2. Si vous avez perdu du poids, combien de kilogrammes?
3. Avez-vous mangé peu en raison d’une diminution de l’appétit?
Ta bleau 2
Région anatomique Anomalies et symptômes Carence en

CURRICULUM
Forum Med Suisse 2014;14(49):932–936 935
Apports hydriques
Conseils pour des apports hydriques adaptés aux besoins
et en cas d’apports insufsants
Prévention Tr aitement
Apports énergétiques
Conseils pour des apports énergétiques adaptés aux besoins
et en cas d’apports insufsants
Prévention Tr aitement
3
Apports protéiques
Ta bleau 3
Correction des problèmes oro-pharyngés
Instauration d’une atmosphère agréable lors des repas
Modication des repas et des aliments
Enrichissements des plats et repas
Alimentation buvable

CURRICULUM
Forum Med Suisse 2014;14(49):932–936 936
Apports en vitamine D
Conclusion et perspectives
Correspondance:
Dr Reinhard Imoberdorf
Facharzt für Innere Medizin FMH
Klinik für Innere Medizin
Kantonsspital Winterthur
CH-8401 Winterthur
reinhard.imoberdorf[at]ksw.ch
Références
Conseils pour des apports en vitamine D adaptés
aux besoins et en cas d’apports insufsants
Prévention Tr aitement
Conseils pour des apports protéiques adaptés aux besoins
et en cas d’apports insufsants
Prévention Tr aitement
1
/
5
100%