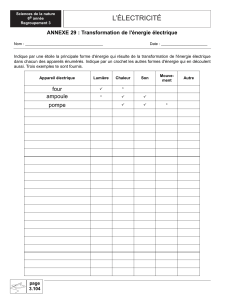
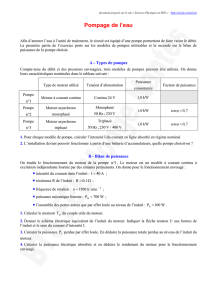
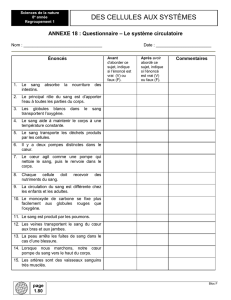
E-santé : le citoyen acteur de sa santé

Actes de l’atelier N°3
Champ d’emplois
Numérique et vie quotidienne
E-santé :
le citoyen acteur
de sa santé
Atelier organisé dans le cadre
de la démarche
« Le Grand rendez-vous
de la Métropole»
le 23 mai 2016,
Hôpital Lyon Sud
(Pierre-Bénite)
www.legrandrendezvous.millenaire3.com

Ce document est un support de réflexion,
il a pour vocation d’être un point de repère
pour prolonger le travail débuté lors de l’atelier LA E-SANTÉ C’EST QUOI ?
Sur la base de présentation d’initiatives qui permettent le
déploiement de la E-santé, proposer des freins, atouts et leviers
d’actions.
Cela dans le but favoriser son développement et l’empowerment des
usagers de santé.
Un document collaboratif en ligne est disponible sur le site du Conseil
de développement et vous permet de partager des freins, atouts
et leviers d’actions que vous avez identiés. Ils pourront ainsi
compléter les actes de cet atelier.
QUELS OBJECTIFS ?
QUELS OUTILS AU-DELÀ DE L’ATELIER
ET DE SES ACTES ?
L’ensemble des activités, des services appliqués dans les domaines
médicaux et sociaux qui sont pratiqués au moyen de TIC.
C’est aussi une vision de la santé au sens de l’OMS : « un état de
complet bien-être physique, mental et social », elle ne consiste pas
seulement en une absence de maladie ou d’inrmité.
QUEL OBJECTIF ?
Construire de nouveaux modèles organisationnels et d’usages en
faisant le lien entre tous les acteurs an d’optimiser l’efcacité des
parcours de santé.
Cela an de tendre vers une médecine préventive et participative
pour une uidication du parcours de soin et de la prise en charge
du patient.
Comment
le numérique impacte la
prise en charge
du patient et l’autonomie
du citoyen dans son
parcours ?
ATELIER 1
Comment et avec qui le
numérique permet-il
de passer à une santé
préventive ?
ATELIER 2
Temps créatif :
quelles interfaces pour
faire de la prévention ?
ATELIER 3
2 3

Ils le font déjà !
AMÉLIORER LA PRISE EN CHARGE DU
PATIENT AVEC DES OUTILS NUMÉRIQUES
FAVORISER LA MÉDECINE PRÉVENTIVE
AVEC DES OUTILS DE SUIVI À DISTANCE
LE CARNET DE VACCINATION ÉLECTRONIQUE
Actuellement testé sur l’Est de la Métropole (depuis les 3e et
8e arrondissements jusqu’à Bourgoin-Jallieu) a pour objectif d’améliorer
la couverture vaccinale en proposant une solution dématérialisée
pratique, fiable et interactive.
Un premier bilan est prévu pour 2017 avant d’envisager un déploiement
à l’échelle nationale. Cette initiative s’inscrit dans le projet PASCALINE
(parcours de santé coordonnée et accès à l’innovation numérique).
LE PORTAIL INTERNET MYHCL
Proposé par les Hospices Civils de Lyon, ce portail facilite les démarches
administratives (rendez-vous, préadmissions, factures) et le suivi médical
(compilation des comptes- rendus, suivi de grossesse pour détection
précoce du diabète gestationnel, etc.).
Sa réussite repose notamment sur sa co-conception, « proche du
terrain ».
LE PROGRAMME RÉGIONAL PASCALINE
(parcours de santé coordonné et accès à l’innovation numérique), ce
programme a été pensé d’abord comme un système organisationnel
plutôt que comme un outil numérique. Dans le cadre de PASCALINE,
sont développés notamment le DPPR (dossier patient partagé et réparti)
et le projet Tandem qui prévoit un professionnel référent parcours
de santé (RPS) orientant ou accompagnant les usagers en situation
complexe dans leur parcours de santé.
L’UTILISATION DES SMARTPHONES
Permet d’être en lien direct avec les familles, les personnes à domicile et
la structure d’aide à domicile.
4 5

FREINS À LEVER
Les difficultés persistantes de certaines
personnes à maîtriser leur parcours de santé
et qui témoignent d’un sentiment de
complexité, réel ou ressenti comme
tel. Cette complexité semble ressentie
plus particulièrement après l’hôpital
(quels accompagnements après
l’hospitalisation?).
Le risque d’amoindrir les relations humaines
lié à l’essor du numérique. Au contraire, les
outils numériques doivent être des facteurs
de lien et doivent permettre de dégager du
temps d’accompagnement.
Les questions liées à la gestion des
données, en particulier les problèmes de
compatibilité entre les outils, la sécurité des
données (qui est le garant?) et le partage
des données. Les partager, comme le fait de
ne pas d’en servir, comportent des risques.
Comment trouver le juste équilibre entre
un système de surveillance et d’éventuelles
dérives liées aux usages de ces données,
par exemple par des banques ou des
assurances?
Les questions de confidentialité liées au
secret médical peuvent compliquer la
communication entre les professionnels
de santé.
ATOUTS
À DÉVELOPPER
Exploiter la traçabilité des données qui est
favorisée par le numérique.
Utiliser le numérique pour gagner en
efficience et améliorer les prises en charge :
préserver les échanges et contacts humains
grâce au temps de gagné, travailler en
mode projet...
Remettre le malade au cœur de l’organisation
en tant que sujet et non en tant qu’objet.
LEVIERS D’ACTION
Porter ses efforts sur la prévention, faisant
partie intégrante du parcours de santé.
Commencer par des choses simples, comme
par exemple numériser les formulaires
nécessaires aux MDPH (guichet unique
pour accueillir les personnes handicapées
et leur entourage, les informer et évaluer
leurs besoins) ou encore connecter deux
services, puis poursuivre la numérisation
petit à petit.
Accompagner ces changements par des
actions de formations, destinées aux
professionnels, aux patients et aux
entourages, afin de faciliter l’appropriation
des outils numériques de santé.
Soutenir / développer le principe du
professionnel référent, notamment pour les
patients à domicile.
FREINS ET
DIFFICULTÉS À LEVER
Anticiper les risques inhérents à la diffusion
des données, notamment dans les secteurs
de l’assurance, de l’emploi, etc. Comment
contrôler efcacement leur diffusion dans
le respect du droit des patients? En outre, à
qui appartiennentelles?
La définition des indicateurs, dans le champ
de la prévention et le choix des critères
de tri des données accessibles peuvent
être complexes. Comment optimiser et
personnaliser les outils de prévention? Qui
en assume la responsabilité? Comment
ne pas alerter excessivement, médicaliser
trop rapidement et, in ne, avoir un effet
contreproductif? (ex. un « ras le bol »
des messages d’alerte). En outre, les
messages de prévention peuvent être
démobilisateurs, voire anxiogènes, pour les
personnes. Comment vaincre les résistances
de certaines personnes, les difficultés à
coopérer ?
Lutter contre le renforcement possible
(probable ?) de la fracture sanitaire et sociale
si les outils numériques de prévention et
de suivi médical restent difciles d’accès
pour les personnes les plus éloignées du
numérique. Comment éviter le cumul des
problèmes: difcultés pour s’équiper des
technologies en raison de leur coût (fracture
numérique), difcultés d’utilisation des
outils numériques (fracture cognitive),
difcultés d’accès aux messages et outils
de prévention numériques (fracture
sanitaire)?
Médecins traitants et inrmier(e)s à
domicile sont des relais essentiels entre
l’hôpital et le domicile. Ils supportent déjà
des charges de travail très importantes.
Sont-ils à même d’accompagner leurs
patients dans l’usage d’outils numériques ?
(ex. discuter d’un mail de prévention,
renseigner une application, etc.). En
pratique, ils sont déjà très souvent sollicités
pour expliquer des résultats d’analyse, des
prescriptions, mais peuventils en faire
davantage?
Lever les freins culturels conduisant à
une conception étriquée de la santé pour
adopter la dénition de l’OMS dénissant
la santé comme « un état complet de
bien‐être physique, mental et social », et
pas seulement une absence de maladie ou
d’inrmité.
ATOUTS
À DÉVELOPPER
Les acteurs métropolitains (hôpitaux,
recherche, enseignement supérieur,
industries, monde associatif…) et la culture
locale représentent un terreau favorable à
la prévention. Le secteur associatif local est
bien organisé pour défendre les intérêts
des usagers et peut amener une réexion
transversale ou complémentaire aux
approches médicales et industrielles.
Les coopérations doivent s’amplifier pour
développer l’utilisation du numérique dans
le secteur de la prévention.
Actes de l’atelier
Comment le numérique impacte la prise en
charge du patient et l’autonomie du citoyen
dans son parcours ?
Comment et avec qui le numérique permet-il
de passer à une santé préventive?
6 7

ACTEURS CONCERNÉS
• Soignants, y compris soignant référent et
soignant psy si besoin, et patients
FREINS/DIFFICULTÉS
• Pourquoi utiliser cette application plutôt
qu’une autre? Quels avantages parmi
l’offre actuelle (bienfondé de cette
application)?
• Le non‐usage, notamment lors de
périodes difciles pour le patient
• La gestion et la protection des données
• Quel doit être le rôle du soignant?
cf.frontières entre surveillance, suivi et
coaching.
ATELIER CRÉATIF:
QUELLES INTERFACES POUR FAIRE DE LA PRÉVENTION ?
OBJECTIFS POURSUIVIS
• Repenser la relation soignant-patient dans le
cadre de l’obésité touchant 17 % de la populaton
française.
• Favoriser l’autonomie des patients.
PRINCIPES
• Privilégier une approche transversale : des
conseils nutritionnels (propositions de menus
de saison, géolocalisation de lieux « sains »…)
et comportementaux (activité physique), des
conseils de suivi (bilans réguliers, avec des
messages de soutien, pouvant s’apparenter à du
coaching ; alertes en cas d’excès et recherches
des causes), l’affect (l’état psychique de la
personne est jugé déterminant).
• Personnaliser l’application selon les typologies
de patients
Pour se plonger dans une dynamique de
living lab où les nouvelles technologies
ne sont plus seulement poussées par les
industriels mais aussi par les praticiens et
les citoyens (propositions issues des pra-
tiques, prototypage…).
Cet exercice a permis de simuler ce type
d’espaces d’échanges d’un genre nouveau
qui permet la rencontre et la stimulation
créative des différentes parties prenantes
(citoyens usagers de santé, patients, prati-
ciens, techniciens…).
Pour que des outils numériques
de prévention soient efcaces,
l’accompagnement des personnes les plus
en difficultés doivent être prévu : des tiers
facilitateurs sont indispensables. Les outils
numériques seuls ne peuvent sufre.
Les outils numériques de prévention peuvent
inciter à passer à l’action (ex.déclencher une
consultation après un résultat inquiétant;
faire un rappel de vaccin).
Les outils numériques peuvent aussi
être utiles aux aidants proches, pour
avoir une vision globale de la personne
accompagnée, pour les aider dans leur
mission, etc.
PISTES D’ACTION
Poursuivre les efforts de prévention, y
compris hors support numérique: école,
éducation populaire, etc.
Réfléchir à l’accompagnement humain des
outils numériques de prévention. Il ne peut
s’agir seulement d’une relation usager
machine, sans autre intervention humaine.
Un dialogue avec un professionnel de
santé peut apaiser une angoisse, une
douleur… Où trouver un relais humain à
ces outils numériques de prévention pour
s’y former et les comprendre? S’agitil du
médecin traitant, d’une maison médicale,
des professionnels intervenant à domicile,
autre? À quel échelon territorial doiton
raisonner? Ces questions sont d’autant
plus cruciales sur les territoires les plus
touchés par la fracture numérique. Les
apports possibles de ces outils ne doivent
pas leur être inaccessibles.
Former à la donnée. Les usagers doivent
garder la main sur les données qu’ils
génèrent, par exemple en renseignant des
applications, et être conscient des risques.
Concevoir les outils numériques de
prévention en concertation avec les usagers,
comme cela est déjà parfois le cas.
Envisager de labelliser les outils les plus
fiables et utiles, dans le champ du suivi
médical proprement dit, de la prévention, de
la santé au sens large, de l’hygiène de vie, etc.
an que les usagers ds’y retrouvent plus
facilement.
Réfléchir à des outils spécifiques dans le
champ de la santé mentale.
1ER PROJET :
Concevoir une application à destination des soignants, impliqués dans le traitement et le suivi de
l’obésité, et de leurs patients.
8 9
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%