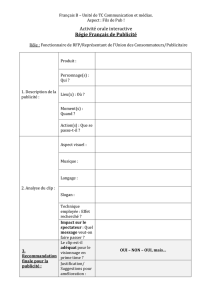
PHASES PRECOCES_CercleLR_11oct2016v3

PHASES PRECOCES
Departement d’Hematologie Clinique –CHU Saint Eloi
VR - Cercle LR-11/10/2016

Définitions
•Essai de phase précoce ou phase I: essai qui consiste à évaluer, la
sécurité d’emploi d’une nouvelle molécule (administrée seule ou
en association avec une autre thérapie), son devenir dans
l’organisme, les effets indésirables qu’elle peut produire chez
l’homme et à obtenir les premiers éléments de son activité anti-
tumorale.
Phase 1a: produit à l’essai administré seul
Phase 1b: produit à l’essai administré en association

Phase 0
•Pas d’objectif de recherche de dose maximale tolérée
•Administration de micro doses
•Pas de risque toxicologique à priori
•Pas de bénéfice thérapeutique possible
Interface phase préclinique –phase clinique : aide à la décision pour
rejeter précocement les molécules non adaptées
Intérêt: Acquisition de données pertinentes sur la distribution du
médicament et les effets sur l’organisme.

First in man
•1iere administration de la molécule à l’homme :
•1ere données de pharmacocinétique /pharmacodydamie
•Choix de la dose de départ
•Safety++
•Doses minimes

Objectifs
•Etudier la tolérance, les effets secondaires
•Comprendre le métabolisme du médicament
•Déterminer la dose et le protocole d’administration pour
lesquels le médicament montre des signes d’efficacité tout
en entrainant le moins d’effets secondaires.
Nombre de patients restreints (< 30)
Durée courte (< 7 jours)
Paliers de doses
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%