Inflammation en rhumatologie

Ann. Kinésithér., 1991, t. 18, nO5, pp. 233-240
©Masson, Paris, 1991
Inflammation en rhumatologie
R. DANOWSKI
École nationale de Kinésithérapie et de Rééducation, 12, rue du Val-d'Osne, F 94410 Saint-Maurice.
MISE AU POINT
l
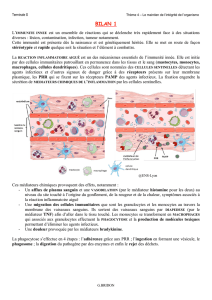
La réaction inflammatoire d'origine exo-
gène ou endogène comprend successivement
une phase vasculaire avec essentiellement
augmentation de la perméabilité vasculaire,
puis une phase cellulaire avec afflux de
polynucléaires neutrophiles (RN.), de macro-
phages et enfin une phase de réparation. Les
médiateurs cellulaires de l'inflammation sont
représentés non seulement par les polynuclé-
aires neutrophiles mais aussi par les lympho-
cytes T et B, les macrophages, les plaquettes,
les cellules endothéliales et les mastocytes. Les
médiateurs chimiques sont très nombreux, les
principaux étant le système de la coagulation,
le système du complément, les cytokines et les
dérivés de l'acide arachidonique. C'est àce
niveau qu'interviennent l'aspirine, les anti-
inflammatoires non-stéroi'diens et la cortisone.
En rhumatologie, la réaction inflamatoire est
omniprésente mais à des degrés divers selon
qu'il s'agisse d'arthrose ou d'arthrite.
Schéma général de la réaction inflammatoire
L'inflammation correspond à l'ensemble des
réactions que l'organisme met en œuvre face à
une agression quelle qu'en soit la nature et se
traduisant cliniquement par les signes cardinaux
qui sont: la rougeur, le gonflement, l'augmenta-
tion de la chaleur locale et la douleur. Cette
réaction de défense s'intrique avec les autres
processus d'homéostasie de l'organisme que sont
la coagulation, les réactions immunitaires, etc.
Tirés àpart: R. DANOWSKI, à l'adresse ci-dessus.
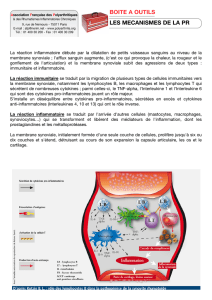
1) Les facteurs déclenchants de l'inflamma-
tion peuvent être d'origine exogène ou endogène
(tableau 1) mais quelle que soit l'étiologie, la
séquence de la réaction inflammatoire est tou-
jours la même consistant successivement en une
phase vasculaire puis une phase cellulaire et
enfin une phase de réparation. Ces 3 phases, en
fait, s'intriquent plus qu'elles ne se succèdent
véritablement.
2) Quasiment immédiatement après une
agression se déclenche la phase vasculaire
consistant en une brève vaso-constriction arté-
riolaire suivie d'une vaso-dilatation artériolaire,
capillaire, veinulaire, prolongée. L'histamine, le
système du complément, les kinines, les prosta-
glandines seraient les médiateurs chimiques de
cette vaso-dilatation. Puis une augmentation de
la perméabilité vasculaire facilitant une extra-
vasation de plasma détermine un œdème inter-
stitiel. L'activation du facteur de Hageman
entraîne, par l'intermédiaire de la thrombine, la
transformation du fibrinogène en fibrine.
TABLEAU I. - Facteurs déclenchants
de la réaction inflammatoire
Origine exogène Agents physiques : brûlures, gelures,
radiations, coupures, piqûres, etc.
Agents chimiques : acides, bases,
médicaments.
Agents biologiques : bactéries, virus,
parasites, toxines.
Origine endogène - Microcristaux :goutte, chondroca1-
des articulaires, rhumatismes à
hydroxypatites,
- Autoanticorps,
- Libération enzymatique.

FIG 2. - Transformation des lymphocytes en macrophages.
elle provoque aussi une activation des autres
médiateurs de l'inflammation qui peut être aussi
amplifiée par la libération des enzymes lysoso-
maux de ces globules blancs.
Après cette arrivée de polynucléaires, des
cellules mononucléées constituées par des lym-
phocytes mais surtout par des macrophages vont
envahir le foyer inflammatoire.
Ces macrophages proviennent de la transfor-
mation par activation des monocytes circulants
sous l'effet des lymphokines produites par les
lymphocytes (fig. 2).
Rappelons que les macrophages sont des
cellules présentes normalement dans le tissu
conjonctif et en particulier dans le poumon, le
foie (cellules de Kupffer), qui ont un haut
pouvoir de phagocytose grâce à la présence en
leur sein d'un système vacuolaire riche en
enzymes. Lors d'une réaction inflammatoire, il
y a donc transformation de monocytes en
macrophages dont la fonction sera de nettoyer
le foyer inflammatoire (cellules fossoyeuses de
l'organisme).
234 Ann. Kinésithér.,1991, t. 18, n° 5
Enfin, se produit une augmentation de la
viscosité sanguine favorisant la phase cellulaire
suivante (margination et diapédèse des
leucocytes).
3) La phase cellulaire débute par un afflux
de polynucléaires neutrophiles (fig. 1) qui vont
adhérer aux parois vasculaires (margination) en
regard de la zone inflammatoire, puis traverser
ces parois (diapédèse), et migrer vers le foyer
inflammatoire (chimiotactisme). Arrivés au
contact de l'inflammation, ces globules blancs,
après opsonisation (accrochage des particules
sur la membrane) et englobement, vont phago-
cyter les micro-organismes ou autres. Cette
digestion n'est possible que grâce à l'existence
d'enzymes contenus dans les granules des
leucocytes. Cette arrivée des polynucléaires est
due à la libération· des médiateurs chimiques de
l'inflammation produits lors de la première
phase par les cellules et éventuellement par le
système du complément.
Cette «intervention »des polynucléaires, à
son tour, provoque la mise enjeu des métabolites
de l'acide arachidonique (postaglandines, leuco-
triènes) qui amplifient la réaction inflammatoire.
Enfin, les granules cytoplasmiques ou lyso-
somes des polynucléaires peuvent libérer les
substances enzymatiques qu'elles contiennent
(collagénases, élastases) lors de l'inflammation.
Ainsi, l'arrivée des polynucléaires si elle
représente un mécanisme de défense de l'orga-
nisme par la phagocytose des microorganismes,
lymphocyte
(j
'''''0''''' -----> 1
'G
monocyte
macrophage
chimiotaCtiSme~~ -.......,..~~,
~J--.
,~
opsonisation ~1
-v / ---.,;.
englobement
4) La phage de réparation est le terme ultime
de la réaction inflammatoire, induite par l'action
des macrophages qui, ayant nettoyé le foyer
inflammatoire, vont faire cesser l'action des
médiateurs chimiques de l'inflammation. Le
tissu fibreux de remplacement sera la séquelle
de la réaction inflammatoire (tableau II).
r:;~
~--. phagocytose
FIG 1, - Action des polynucléaires neutrophiles.

Ann. Kinésith ér., 1991, t. 18, n° 5 235
TABLEAU II. - Tableau récapitulatif des séquences du processus inflammatoire
Activation f. XII
Histamine
Cf
Kinines
PO Médiateurs ==>
chimiques
1Agression 1
1) Phase vasculaire
2) Phase cellulaire
Exogène
Endogène
- vasoconstriction brève
- vasodilatation prolongée
- augmentation de la perméa-
bilité capillaire
- formation du réseau
de fibrine
- augmentation viscocité
A-Afflux de polynucléaires neutrophilesr
activation des métabolites de l'acide arachidonique
~~
augmentation de la réaction
inflammatoire
libération d'enzymes
1ysosomaux
B-Afflux de macrophages et lymphocytes
lymphocytes ---+ lymphokines ---+ monocytes
t
macrophages
t
détersion du foyer inflammatoire
3) Phase de réparation
5) Le passage àla chronicité d'une inflamma-
tion aiguë peut être dû à la persistance de l'agent
causal, à l'auto-entretien par une production de
la réaction inflammatoire, à une modification du
système des réactions chimiques et cellulaires de
l'organisme. Une telle réaction inflammatoire
chronique, comme dans la polyarthrite rhuma-
toïde, se caractérise par l'importance des cellules
mononucléées : lymphocytes et macrophages et
par la présence de fibrine.
Médiateurs cellulaires de l'inflammation
POLYNUCLÉAIRES NEUTROPHILES
Comme nous l'avons évoqué précédemment,
les polynucléaires neutrophiles sont les pre-
mières cellules à arriver en grand nombre sur
le lieu de l'inflammation. Cette attirance des
polynucléaires vers le foyer s'effectue par chi-
miotactisme, c'est-à-dire que certaines subs-
tances, comme les kinines, sont responsables de
cet afflux. Le rôle principal de ces polynucléaires
est de phagocyter les «agresseurs »de
l'organisme (microbactéries ou autres).
LES POLYNUCLÉAIRES ÉOSINOPHILES
Ces cellules n'interviennent que dans les
réactions anaphylactiques ou dans les réactions
parasitaires, etc.
LES LYMPHOCYTES
Les lymphocyts participent à la réaction
inflammatoire quoique plus tardivement que les
polynucléaires. On peut distinguer 2 types de

236 Ann. Kinésith ér., 1991, t. 18, nO5
TABLEAU III. - Origines et jonctions des lymphocytes
~I Mo,n, 0'"'"'" I~
Thymus Equivalent de la bourse
tde Fabricius!heZl'homme
Lymphocytes T Lymphocytes B
80 %deslymphocytescirculants 20 %deslymphocytescirculants
lPlaSm~Cytes
t(Ig G
Immunité cellulaire Anticorps (Ig M
dirigécontrechampignons t(IgA
virus Immunité humorale (Ig D
parasites (IgE
destructiondecellulescancéreuses
rejetde greffes
lymphocytes : les lymphocytes T et les lympho-
cytes B, tous 2 venant de précurseurs issus de
la moelle osseuse (tableau III).
Les lymphocytes T, d'origine thymique sont
concentrés dans les zones thymodépendantes de
la rate et des ganglions lymphatiques et repré-
sentent 80 % des lymphocytes totaux du sang
humain, leur fonction étant celle de l'immunité
cellulaire. Ces cellules à durée de vie très longue
ont à leur surface des récepteurs qui peuvent
lier directement certains antigènes (champi-
gnons, virus, parasites et seulement certaines
bactéries). Ces cellules T interviennent aussi
dans la destruction des cellules cancéreuses et
dans le rejet des greffes de tissu.
Les lymphocytes B également libérés par la
moelle osseuse tirent leur appellation du fait que
chez le poulet ils sont burso-dépendants, c'est-à-
dire soumis à l'action d'une hormone peptidique,
la bursine, secrétée par un organe gastro-
intestinal la bourse de Fabricius qui leur confère
la possibilité de sécréter des anticorps. Chez
l'homme, un tel organe n'a encore jamais été
en évidence et les lymphocytes B, responsables
de l'immunité humorale, sont reconnaissables en
microscopie électronique par la présence
d'excroissance en forme de goutte à leur surface,
leur taille aussi plus grande. Ces lymphocytes B
activés suite au contact avec l'antigène se
transforment en plasmocytes. Les anticorps sont
des protéines, des gammaglobulines ou immuno-
globulines qui, en fonction de leur structure, sont
désignés par les lettres G, A, M, D et E. Les
complexes antigènes anticorps ainsi formés vont
renforcer la réponse inflammatoire, la rendant
plus efficace par la mise en jeu essentiellement
du système du complément.
En fait, de plus en plus, on s'aperçoit que la
distinction entre lymphocytes T et lympho-
cytes B n'est pas aussi nette : ces cellules
s'influençant réciproquement.
LES MACROPHAGESprovenant de la transforma-
tion des monocytes ont non seulement, comme
nous l'avons évoqué précédemment, une fonc-
tion d'hétérophagie mais aussi une fonction
immunologique en présentant l'antigène aux
lymphocytes.
Les macrophages synthétisent aussi certaines
substances (prostaglandines, composants du
complément) participant ainsi à la réaction
inflammatoire.
Ils produisent des radicaux superoxydes
(02 *0) et hydroxydes (0 OH) qui entraînent
d'une part la destruction des cellules étrangères,
mais aussi des tissus lésés: dépolymérisation des
acides hyaluroniques, contribuant à l'œdème,
attaque de protéines et d'acides nucléiques et
surtout des acides gras polyéthyliniques
(tableau IV).

TABLEAU IV. - Fonctions des Macrophages
nettoyage
/'
Monocytes -+ macrophages -+ réaction immunitaire
"" synthèse . prostaglandines
. composants
du complément
LES PLAQUETTES
Ces cellules dont le rôle principal se situe dans
la coagulation interviennent aussi dans la réac-
tion inflammatoire en libérant différentes subs-
tances : sérotonine, prostaglandines, leuco-
triènes, facteurs de croissance, tels que le
P.D.G.F. agent chimiotactique attirant poly-
nucléaires et fibroblastes, stimulant la multi-
plication des fibroblastes et la sécrétion de
collagène et d'élastine par les fibroblastes et les
cellules musculaires lisses.
CELLULES ENDOTHÉLIALES
Ces cellules situées entre le sang et le tissu
interviennent également dans la modulation des
réactions inflammatoires.
LES MASTOCYTES
Ann. Kinésith ér., 1991, t. 18, n° 5 237
LA SÉROTONINE
Cette amine vasa-active est concentrée égale-
ment dans les polynucléaires basophiles, les
mastocytes et les plaquettes et intervient aussi
à la phase initiale vasculaire de la réaction
inflammatoire. Elle agit en synergie avec
l'histamine.
LE SYSTÈME DE LA COAGULAnON
(tableau V)
Ce système a 3 fonctions principales en ce qui
concerne l'inflammation : formation de fibrine.
formant en quelque sorte une barrière par
rapport au reste de l'organisme, fibrinolyse
attirant les globules blancs et activation du
système des kinines.
La coagulation est une cascade enzymatique
dont l'activation des premiers composants ap-
pelés facteur Hageman ou facteur XII produit
des enzymes qui vont activer le 2e composant
et ainsi de suite. Ce système activé au contact
d'une surface chargée négativement (par exem-
ple les liposaccharides bactériens, les cristaux
d'urate de sodium) aboutit, entre autre, à la
libération de thrombine· qui transforme le
TABLEAU V. - Système de la coagulation
1Facteur XII 1
/ PI"Lgèn<
Thrombine 1
+PlaTine
Fibrinogène --+ 1Fibrine 1
t
Fibrinolyse
t
/ Libération de peptides ~
Augmentation Augmentation
de la perméabilité des globules blancs
Ces cellules d'origine médullaire peuvent
secréter différentes substances dont la principale
est l'histamine. Lors de leur dégranulation, ces
cellules libèrent leur substance dans le foyer
inflammatoire.
Médiateurs chimiques
L'HISTAMINE
Cette substance libérée par les mastocytes, les
plaquettes et les polynucléaires basophiles a
surtout une action de vaso-dilatation des petits
vaisseaux. Elle augmente la perméabilité vas-
culaire. Par contre, l'histamine a un effet
dépresseur sur les cellules de l'inflammation.
Surface (Iiposaccharides
bactériens
(cristaux d'urate
Activation des kinines
 6
6
 7
7
 8
8
1
/
8
100%