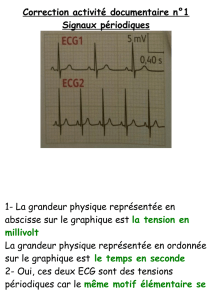
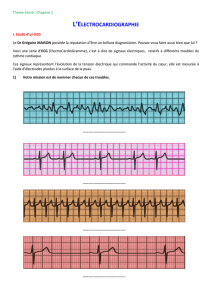
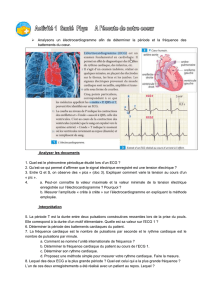
THÈSE Analyse du signal ECG par réseau adaptif d`ondelettes en

République Algérienne Démocratique et Populaire
Ministère de l'enseignement supérieur et de la recherche scientifique
Université Abou BEKR BELKAID
LABORATOIRE DE GENIE BIOMEDICAL
THÈSE
Présentée par
BENALI Radhwane
Pour obtenir le titre de
DOCTEUR
De FACULTE DE TECHNOLOGIE
Spécialité : ELECTRONIQUE BIOMEDICALE
Titre :
Analyse du signal ECG par réseau adaptif
d’ondelettes en vue de la reconnaissance de
pathologies cardiaques
A Soutenir en Avril 2013, devant le jury composé de :
Président
CHIKH Mohamed Amine, Professeur, Université de TLEMCEN
Examinateurs
NAIT ALI Amine, Professeur, Laboratoire LISSI, Université Paris-Est-Créteil
BOUGHANMI Nabil, Professeur, Université des Sciences et Technologie, Oran
FOURNIER Régis, MCCA, Laboratoire LISSI, Université Paris-Est-Créteil
Directeur de thèse :
BEREKSI REGUIG Fethi, Professeur, Université de Tlemcen
Co-Directeur de thèse :
HADJ SLIMANE Zine edine, MCCA, Université de Tlemcen

Dédicaces
Je dédie ce travail à :
A ma mère,
A mon père,
A mes frères et sœurs,
A toute ma famille,
A tous mes enseignants et mes collègues a l’université de Tlemcen.
A tous ceux que j'aime
Qu'ils trouvent ici l'expression de toute ma reconnaissance.

Remerciements
Avant tout, je remercie Dieu de m'avoir donné la force pour réaliser ce présent travail.
( دمحلا)
Je tiens à exprimer ma très profonde gratitude à Monsieur Fethi BEREKSI-
REGUIG, professeur à l'université de Tlemcen et directeur du laboratoire de
recherche Génie Biomédical (GBM) qui n’a ménagé aucun effort pour me prendre
en charge pour la réalisation de ce travail. Sa clairvoyance, sa générosité, sa
gentillesse, ses connaissances, le temps qui m'a dispensé, et sa grande
disponibilité dont il a fait preuve; m'ont énormément facilité ma tâche.
Je tiens aussi à remercier Mr Zine-eddine HADJ SLIMANE maître de
conférences à l'université de Tlemcen d'avoir été disponible à toutes mes
sollicitations.
J'adresse mes très sincères remerciements à Monsieur Mohamed Amine
CHIKH, professeur à l'université de Tlemcen et celui qui m’a donné les assises
de la recherche scientifique, et aussi pour l’intérêt qu’il a accordé à ce travail
en acceptant de le juger et de présider le jury.
Je tiens aussi à remercier les membres du jury qui m’ont fait l’honneur de
participer à l’examen de ce travail :
Mr NAIT ALI Amine, Professeur, Laboratoire LISSI, Université Paris-Est-Créteil
Mr BOUGHANMI Nabil, Professeur, Université des Sciences et Technologie, Oran
Mr FOURNIER Régis, MCCA, Laboratoire LISSI, Université Paris-Est-Créteil
Qu’ils trouvent ici toute ma reconnaissance

Abstract
The electrocardiogram (ECG) signal is widely employed as one of the most important tools in
clinical practice in order to assess the cardiac status of patients. It represents the variations of
the electrical activity of the heart as function of time.
The classification of the ECG beats into different pathologic disease categories is a complex
pattern recognition task.
In this thesis, we propose a method for ECG heartbeat pattern recognition using wavelet
neural network. An algorithm based on wavelet for QRS detection is first implemented, and
then a wavelet neural network Classifier is developed. The experimental results obtained by
testing the proposed approach on ECG data from the MIT-BIH arrhythmia database
demonstrate the efficiency of such an approach when compared with other methods existing
in the literature.
Keywords
ECG, Feature extraction, QRS, Wavelet, Classification, Wavelet Network, Cardiac
arrhythmia.

RESUME
Le signal électrocardiogramme (ECG) est trés largement utilisé comme l'un des outils les plus
importants dans la pratique clinique afin d'évaluer l'état cardiaque des patients. Il représente
les variations de l'activité en fonction du temps.
La classification des battements du signal ECG en différents cas pathologiques est une tâche
de reconnaissance tres complexe.
Dans cette thèse, nous proposons une méthode pour la reconnaissance automatique des
battements cardiaques en utilisant un réseau d'ondelettes.
Un algorithme dédié à la détection du complexe QRS basé sur la décomposition en ondelettes
est d'abord implémentéun classificateur a base de réseau
.
Les résultats expérimentaux obtenus en testant l'approche proposée sur les enregistrements
ECG de la base de données MIT-BIH démontrent l'efficacité d'une telle approche par rapport
existantes dans la littérature.
Mots Clés
ECG,
arythmie.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
1
/
140
100%