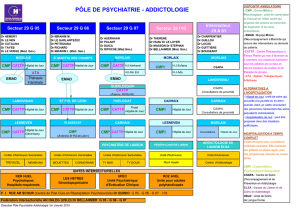
Présentation des équipes mobiles et de liaison

GRAND ANGLE N° 31 - FÉVRIER 2011
7
GRAND ANGLE N° 31 - FÉVRIER 2011
6
L’équipe mobile de soins palliatifs (EMSP) est une équipe plu-
riprofessionnelle qui se déplace au lit du malade et auprès des
soignants, à la demande des professionnels habituellement
en charge du patient.
Médecin, inrmière, psychologue, secrétaire en sont les
acteurs incontournables.
L' EMSP a un rôle d'expertise (traitement de la douleur...), de
coordination (aide à l'organisation d'un retour au domicile) et
d'orientation des soins (aide à la décision dans les situations
complexes).
Ces actions s'exercent au bénéce d'un patient, mais
s’adressent aussi aux professionnels et équipes référents
confrontés à des problématiques complexes liées à l’évolution
d’une maladie grave et à la n de vie.
L’EMSP assure également le soutien et le compagnonnage
des équipes qui le souhaitent par des temps de concertation,
et/ou des temps d’analyse de la pratique, avec un ou plusieurs
professionnels de l’équipe demandeuse ; elle propose une
aide à la réexion, à la prise de décision, des discussions
multidisciplinaires d’ordre éthique au cours de la maladie
et/ou en n de vie, une aide à l’adaptation relationnelle…
Les personnels des EMSP sont amenés à donner des conseils,
à faciliter les échanges de compétences et de connaissances,
à favoriser l’analyse des pratiques, dans les domaines du soin (gestes), de l’évaluation des diérentes composantes de la souf-
france (somatique, sociale, psychologique et spirituelle), du soulagement des symptômes physiques et psychiques, de la
prévention des situations de crise (prescriptions et procédures anticipées), de la communication et de la relation, du soutien de
l’entourage. Avec l’équipe référente du malade, les personnels des EMSP contribuent à l’étude de la possibilité et de la faisabilité
du retour à domicile.
L' EMSP facilite la réexion éthique en favorisant les procédures collégiales, en accord avec la loi Leonetti.
Elle peut assurer ponctuellement des réunions de « débrieng » au sein des équipes confrontées à des situations diciles, an
de prévenir ou accompagner la sourance des soignants, et aider les équipes qui souhaitent pérenniser ces dynamiques par la
création de groupes de parole.
L' EMSP peut assurer le soutien psychologique et/ou social des proches pendant la maladie ou après le décès.
Dans le cadre de cette mission de soutien des proches, l’EMSP collabore avec les autres professionnels ou équipes impliquées
l’Unité Mobile de Gériatrie (UMG) a été créée en janvier 2009.
L’UMG se déplace sur l’ensemble des services de l’hôpital y
compris la psychiatrie. Elle prend en compte le signalement
médical (par fax) des personnes âgées fragiles de plus de
75 ans. Le délai d’intervention est très court.
LA COMPOSITION DE L’ÉQUIPE MOBILE DE GÉRIATRIE :
• Temps médical partagé par plusieurs gériatres,
• 2 IDE, 0,5 ETP assistante sociale, temps de secrétariat.
LES OBJECTIFS DE L’UMG
Prise en charge spécique de la personne âgée fragile
sur tous les services de l’Hôpital an :
• De réaliser une évaluation gériatrique standardisée
• D’assurer une prise en charge médicale et paramédicale
adaptée
• D’élaborer un plan de soins spécialisé
• De déterminer une orientation gériatrique adaptée
• De préparer une sortie sécurisée pour éviter une
réhospitalisation précoce.
LES ACTIONS RÉALISÉES
Evaluation gériatrique standardisée suite à un signa-
lement médical réalisée dans un premier temps par
l’inrmière de l’UMG puis par le gériatre :
• Un recueil de données, un entretien avec la personne,
un contact avec la famille ou l’entourage proche
• Consultation du gériatre avec recommandations
thérapeutiques et aide à l’orientation
• Programmation d’une consultation gériatrique à distance
si nécessaire.
Evaluation médico-sociale par l’assistante sociale :
• Evaluation et coordination médico-sociale de la situation
en lien avec le réseau partenarial,
• Entretien et informations auprès des famille, aide à la
constitution de dossiers (APA, inscription en EHPAD, aides
à domicile..).
Diusion d’un savoir faire et d’une connaissance géria-
trique auprès des équipes pluridisciplinaires.
LES PROJETS 2011
• Dans le cadre du projet Mobiqual sur la Bientraitance,
Ateliers de réexions sur les pratiques soignantes face aux
troubles du comportement et réexions sur la contention
• Enquête sur la contention au CHPM
• Groupe de travail sur la prévention des chutes à l’hôpital
• Amélioration de la prise en charge globale des patients
atteints de la maladie d’Alzheimer ou apparentée et
formation du personnel
• Prévention du risque de dénutrition-alimentation.
Les mobiles
liaison
équipes
et de
dans l’accompagnement et organise, quand cela est pertinent,
un relais avec d’autres professionnels des domaines psy-
chologique et social, ou l’intervention d’une association
de bénévoles d’accompagnement.
L' EMSP a un rôle essentiel de formation, pour faciliter l’inté-
gration et le développement de la démarche palliative dans
les soins donnés aux malades quel que soit le lieu de prise en
charge. La formation des acteurs de santé est un levier majeur
de cette évolution.
COMMENT TRAVAILLE UNE EMSP ?
La demande faite à une équipe mobile de soins palliatifs
émane d'un professionnel de santé, ou peut être initiée
par le patient et ses proches.
• L’analyse de la demande est le premier temps de l’intervention
ou le préalable à l’intervention de l’EMSP. Elle porte sur l’iden-
tication de la problématique et la dénition des intervenants
de l’EMSP (qui intervient ? en binôme ou non ?).
Les réponses peuvent être :
• Une réponse orale ponctuelle (éventuellement par
téléphone) à une demande technique simple (ex : ajustement
de dose médicamenteuse, etc…) ;
• Une analyse de la situation clinique nécessitant :
- un entretien avec les soignants et médecins demandeurs ;
- la consultation du dossier ;
- éventuellement une consultation auprès du patient ;
- éventuellement une rencontre des proches ;
- une concertation puis une synthèse avec l’équipe ;
Au terme de cette analyse une transmission écrite est réalisée.
Elle comporte une argumentation, des propositions d’actions,
des objectifs de prise en charge, éventuellement des propo-
sitions de suivi par l’EMSP (soutien d’équipe, réunion d’aide
à la décision éthique, élaboration et mise en place d’une for-
mation sur un thème précis pour l'équipe référente)
La collaboration de l'EMSP avec les services disposant
de Lits identiés de Soins palliatifs (LISP), (pneumologie,
Médecine 3) optimise la prise en charge des patients, par-
ticulièrement par l’expertise clinique autour des situations
diciles, les temps de concertation, et le soutien auprès
des équipes concernées. Cette collaboration s'appuie sur les
temps de réunions communs aux deux équipes, ou sur la pos-
sibilité pour l’EMSP de faciliter l'hospitalisation de patients
suivis à l’extérieur, pour les évaluations et l’ajustement des
traitements ou pour des séjours de répit.
Enn, l'EMSP collaborera de plus en plus avec d’autres
établissements de santé et des établissements médico-
sociaux. Des conventions de collaboration permettront à
l’EMSP d’intervenir dans les autres établissements du Pays de
Morlaix, en particulier établissements d'hébergement pour
personnes âgées (EHPAD), pour faciliter le maintien sur leur
lieu de vie des patients en n de vie, et participer à la for-
mation et au soutien des personnels de ces établissements.
Ce développement est clairement une priorité, et un véritable
enjeu de société, au regard de la démographie des prochaines
années.
Dossier
L'ÉQUIPE MOBILE DE SOINS PALLIATIFS
L'UNITÉ MOBILE DE GÉRIATRIE
Auteur :
L’équipe mobile de soins palliatifs
Auteur :
L’unité mobile de gériatrie
Dr Auerhaan, Dr Fossier, Dr Le Meur
la moyenne d’age des patients est de 84 ans
576 interventions en 2009 583 interventions en 2010
Les équipes prenant en charge les patients au
quotidien ont souvent besoin de s'appuyer sur
l'expertise d'équipes pluridisciplinaires spécialisées.
Cette transversalité, facteur d'enrichissement mutuel, est
un élément important de la prise en soin des patients, de
plus en plus complexes, de plus en plus âgés et fragiles.
Ces équipes sont aussi souvent à l'interface avec le
domicile ou l'institution, élément incontournable de l'ou-
verture toujours plus grande de l'hôpital vers l'extérieur,
au bénéce des patients. Transversalité et ouverture sont
sans nul doute les challenges à relever pour l'hôpital demain.

GRAND ANGLE N° 31 - FÉVRIER 2011
9
GRAND ANGLE N° 31 - FÉVRIER 2011
8
Axe fort du projet médical du pôle de psychiatrie addictologie,
l’équipe de liaison psychiatrique du Centre Hospitalier des Pays
de Morlaix s’est mise en place le 4 janvier 2010.
COMPOSITION DE L’ÉQUIPE DE PSYCHIATRIE DE LIAISON :
• 2 médecins (0,8 ETP) : Dr P. Auerhaan et Dr P. Palant.
• Equipe inrmière de psychiatrie de liaison : D. Fournier, T. Le
Queré, C. Corre, V. Trétout, et J. Louedec, Cadre de santé.
L’équipe inrmière de psychiatrie de liaison (3 ETP) est rattachée
à l’UPEC (Unité Psychiatrique d’Evaluation Clinique) et a pour
mission de répondre aux demandes d’intervention pour des
situations nécessitant une évaluation et/ou une orientation
psychiatrique.
• Le secrétariat de la psychiatrie de liaison est rattaché au secré-
tariat de l’UPEC dans les locaux de l’unité.
LES SERVICES UTILISATEURS SUSCEPTIBLES DE BÉNÉ
FICIER DES PRESTATIONS DE LA PSYCHIATRIE DE LIAISON
Tout service de soins somatiques du CHPM rattaché au secteur
sanitaire : Médecine, Chirurgie, Obstétrique, Réanimation,
Urgences, UHCD, SSR sur les sites de Morlaix et de Plougonven.
LES MODALITÉS DE FONCTIONNEMENT
Toute intervention est précédée d’une demande écrite et signée
d’un médecin sur les imprimés à disposition dans les unités et
faxée au secrétariat de la psychiatrie de liaison.
L’équipe inrmière est joignable 7 jours/7, de 9h à 20h36 du
lundi au vendredi et de 10h à 18h06 le samedi et le dimanche.
Les médecins référents de la liaison sont présents du lundi au
vendredi.
LES MISSIONS DE L’ÉQUIPE INFIRMIÈRE DE PSYCHIATRIE
DE LIAISON
• La psychiatrie de liaison a été mise en place pour intervenir
le plus rapidement possible au lit du patient hospitalisé
pour toute tentative de suicide, problématique alcoolique,
trouble confusionnel et/ou agressivité (surtout chez la
personne âgée).
• L’inrmier de liaison, lors de la réception de la demande, prend
connaissance des antécédents psychiatriques du patient. Il
évalue la gravité du syndrome dépressif en réalisant un recueil
de données à partir de l’entretien avec le patient et/ou sa
famille, puis l’orientation de soins à mettre en place, sollicite le
médecin psychiatre si nécessaire et met en œuvre le projet de
soins déni.
• Les outils utilisés lors de l’entretien en psychiatrie de liaison sont :
- Le discours du patient
- Des grilles d’évaluation : le RUD, évaluation du potentiel
suicidaire comprenant le Risque suicidaire, l’urgence suicidaire
et la dangerosité suicidaire.
- L’échelle d’évaluation de la dépression
- Le MMS (minimum mental score pour les personnes âgées)
- Les feuilles de compte-rendu : la feuille de relevé d’infor-
mations et la feuille de synthèse et recommandations pour le
service demandeur.
• En psychiatrie de liaison, l’entretien est bien souvent le premier
contact du patient avec le monde de la psychiatrie, il reste donc
un moment particulier, d’observation qui peut déterminer
la future adhésion ou non de sa prise en soins. Il se fait au lit
du patient si possible, et le relevé d’informations est réalisé en
temps réel, ceci pour éviter la perte d’informations. L’entretien
commence généralement par situer la personne dans son envi-
ronnement physique et familial.
• Si la personne est suicidante, l’entretien est dirigé en utilisant
le RUD (Risque, Urgence et Dangerosité) qui permet d’évaluer
le potentiel suicidaire. Dans ce cas, il est important de relever
au cours de l’entretien tout changement important dans la vie
du patient, le sens des mots utilisés par la personne et éventuel-
lement le débit verbal.
• Le but de l’entretien est d’évaluer la capacité de la personne à
faire face ou non à ses problèmes et dans quelle mesure l’équipe
inrmière de liaison peut intervenir dans la problématique
du patient, faire le lien avec l’entourage du patient (famille,
médecin traitant) et avec les équipes de soins somatique et psy-
chiatrique.
• Les qualités professionnelles de l’inrmier de liaison sont
surtout l’écoute, l’empathie, la réassurance, la capacité à ne
pas juger et à ne pas se positionner en possesseur de la bonne
parole, la capacité à utiliser le transfert et le contre-transfert et
une certaine capacité de persuasion sont nécessaires lorsque la
personne a besoin d’aide mais qu’elle refuse l’hospitalisation.
• L’équipe de liaison donne des conseils et soutient les pro-
fessionnels de santé des services demandeurs qui ne sont
pas habitués à la prise en charge des patients présentant des
troubles ou une pathologie psychiatrique. Cette collabo-
ration inrmière permet de démystier et de sensibiliser les
professionnels des soins généraux aux diérents symptômes
psychiatriques.
L’ORIENTATION DU PATIENT APRÈS CONSULTATION AVEC
L’ÉQUIPE INFIRMIÈRE DE PSYCHIATRIE DE LIAISON
Plusieurs réponses peuvent être apportées :
• Le retour au domicile
• Le retour au domicile avec suivi de secteur en CMP (Centre
Médico-Psychologique) où un suivi médical et/ou psycho-
logique peuvent être proposés aux patients.
Un lien avec des structures extérieures (CATTP : Centre d’Accueil
Thérapeutique à Temps Partiel, VAD : Visite à Domicile, EMAD :
Equipe Mobile d’accompagnement à Domicile) peut aussi être
proposé et mis en place pour le retour au domicile.
• Un suivi au CSAPA (Centre de Soins, d’Accompagnement et de
Prévention en Addictologie).
• Une hospitalisation en unité d’admission de soins psychiatriques.
• Une demande d’intervention du Psychiatre référent de la liaison.
• Rappel téléphonique pour le suivi des patients suicidants, pro-
tocole utilisé dans le cadre de la prévention nationale du suicide
qui prévois un rappel téléphonique à J1, J7, M1, M3, M6 et 1 an.
• Les références téléphoniques de l’équipe de psychiatrie de
Dossier
Il n’existait pas ociellement jusqu’alors d’équipe d’addic-
tologie de liaison au sein de l’Hôpital de Morlaix, alors
qu’existe un service d’addictologie et un Centre de soins
et d’accompagnement et de prévention en addictologie.
Mais l’Hôpital de Morlaix a obtenu récemment les nan-
cements pour la constitution d’une équipe d’addictologie
de liaison, qui va pouvoir se développer au Centre Hospi-
talier en 2011. La date ocielle d’initiation de l’activité sera à
déterminer. L’équipe sera constituée d’un mi temps médical
et d’un temps plein inrmier, ainsi qu’un temps de secrétaire
(40%). Une permanence quotidienne minimale d’1/2 journée
sera instaurée du lundi au vendredi.
Les objectifs de cette équipe sont la prévention, la for-
mation et l’information des équipes de soins vis-à-vis du
repérage et de la conduite à tenir face à des patients pré-
sentant des conduites addictives. De plus, elle a aussi un
rôle d’évaluation globale, inrmière dans un premier temps
au lit du patient, de la sévérité des conduites addictives. Suite
à cette évaluation, une orientation est décidée en accord
avec le patient et les équipes.
L’équipe d’addictologie de liaison interviendra dans les
services de MCO, l’UHCD et la réanimation, les services de SSR
ainsi qu’à l’UPEC.
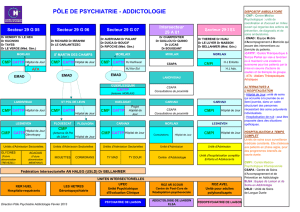
Il existe au Centre Hospitalier des Pays de Morlaix, 3 équipes
mobiles d’accompagnement à domicile, anciennement appe-
lées « HAD », qui relèvent des 3 secteurs de psychiatrie générale.
Les EMAD interviennent auprès de personnes adultes
nécessitant des soins psychiatriques et vivant à domicile.
L’indication se fait sur prescription médicale par le psychiatre
référent du patient.
L’objectif de l’EMAD en psychiatrie est de soutenir le patient
dans l’aménagement ou le réaménagement d’un espace
intime, ceci dans une visée de reconstruction psychique. Il
s’agit de favoriser son insertion ou réinsertion sociale en pre-
nant en compte son environnement social et familial. L’EMAD
constitue donc un appui intense dans la prise en charge du
patient et permet de le soutenir dans l’investissement de
liens diversiés nécessaires à son maintien à domicile, an
d‘éviter les rechutes et ré-hospitalisations. L’EMAD se dis-
tingue des autres prises en charge à domicile (CMP) par la
permanence de son dispositif. En eet, l’équipe inrmière
peut intervenir au domicile du patient 7 jours sur 7 à tout
moment entre 7h et 21h. Une permanence téléphonique est
assurée 24h/24 par le relais vers une autre unité du secteur en
dehors des heures d’ouverture de l’EMAD.
La prise en soins repose sur la formalisation d’un projet de
soins individualisé élaboré en équipe pluridisciplinaire et est
périodiquement réévalué en synthèse selon les besoins et
les demandes, ou l’évolution des patients. Les interventions
se font principalement au domicile du patient. La fréquence
des interventions auprès des patients est variable, les visites
peuvent être quotidiennes ou hebdomadaires.
Les soins :
• entretiens inrmiers, préparation ou aide à la préparation
avec observance du traitement,
• accompagnement thérapeutique dans certains actes de la
vie quotidienne : soins d’hygiène, courses, repas…,
• travail de lien entre le patient et sa famille,
• travail de coordination et de collaboration avec le dis-
positif de soins sectoriel, avec les diérents intervenants
médico-socio-éducatifs (médecins traitants, inrmiers libé-
raux, services d’aide et de soins à domicile, organismes de
tutelle…).
liaison sont systématiquement données au patient rencontré,
ce qui lui permet de recontacter l’équipe s’il en ressent le besoin.
L’équipe inrmière de liaison émet un avis inrmier lors de
son intervention auprès du patient qui contribue à la décision
médicale d’orientation du patient.
En eet, en aucun cas l’inrmier est en mesure de modier ou
d’instaurer un traitement, et de donner un avis de sortie pour
une personne suicidaire.
La psychiatrie de liaison est donc un travail de collaboration
entre inrmiers et médecins avec un objectif commun qui est
d’apporter la réponse la plus adaptée pour chaque patient ren-
contré.
Suite du dossier page suivante >>
L'ÉQUIPE D'ADDICTOLOGIE DE LIAISON
L'ÉQUIPE DE LIAISON PSYCHIATRIQUE
Auteur :
L'équipe de liaison psychiatrique
Auteur :
L'équipe d'addictologie de liaison
LES ÉQUIPES MOBILES
D’ACCOMPAGNEMENT à DOMICILE
(EMAD)

Auteur :
Equipes mobiles d'accompagnement à domicile
10
GRAND ANGLE N° 31 - FÉVRIER 2011
11
M. Ceysson, pourriez vous nous présenter le Syndicat
interhospitalier de blanchisserie des Pays de Morlaix et
du Léon (SIPML), sa composition et son organisation ?
La construction d’une nouvelle blanchisserie dans la
zone industrielle de Kérivin a été le fruit d’une longue
réexion…
Quel est le calendrier de l’opération ?
construction d'une nouvelle blanchisserie
Le projet de
Le SIPML de blanchisserie a été crée le 23 février 2001 par
délibérations des conseils d’administration des établisse-
ments adhérents au syndicat. Le syndicat est actuellement
composé des adhérents suivants :
En eet. Trois scénarios ont été étudiés en 2006 avant de
décider de la construction d’une nouvelle blanchisserie à
Kerivin permettant de répondre à des objectifs de coûts,
de délais et de performances. Le projet a été validé par le
Conseil d’Administration le 22 juin 2007 et approuvé par
l’ARH le 2 avril 2008. Le coût total de l’opération, process
compris, est estimé à 10, 3 millions d’€uros TTC.
Assurant la prise en charge du linge plat, des tenues de
travail des personnels et aussi de façon plus ponctuelle du
linge des résidents des établissements adhérents, la pro-
duction de la blanchisserie s’élève actuellement à environ
7500 kg de linge lavé par jour.
49 professionnels travaillent au sein de la blanchisserie,
le personnel étant mis à la disposition du syndicat par le
Centre Hospitalier. La prise en charge eective, à compter
de décembre 2010, du linge de l’Hôpital de Lanmeur s’est
accompagnée de l’intégration dans les eectifs de deux
agents supplémentaires.
Le syndicat est administré par un Conseil de surveillance,
composé des représentants des établissements adhérents
et dirigé par un secrétaire général, Françoise Moysan. La
Loi Hôpital, Patients, Santé et Territoires du 21 juillet 2009
prévoit la transformation d’ici 3 ans des syndicats interhos-
pitaliers en groupement d’intérêt public ou en groupement
de coopération sanitaire.
Après la sélection de l’architecte en février 2009 (l’équipe AIA) ;
les études, associant les utilisateurs, se sont déroulées jusqu’à n
septembre 2010. La consultation des fournisseurs pour le choix des
matériels a été organisée en mai 2010 et la consultation pour la
partie bâtiment est en cours. Le lancement des travaux est donc
prévu normalement début 2011 pour une réception et une mise
en service prévisionnelle en mars 2012.
le Centre Hospitalier des Pays de Morlaix
le Centre de Perharidy de Rosco
l’EHPAD de Saint Pol de Léon
l’EHPAD de Taulé
l’Hôpital local de Lanmeur
l’HEPAD de la Boissière à Morlaix
l’EHPAD de Plougourvest
la Résidence Pors an Doas à Plouigneau
la Résidence Saint Roch à Plouvorn
la Résidence de Kerlizou à Carantec.
✱
✱
✱
✱
✱
✱
✱
✱
✱
✱
Propos recueillis
par Bénédicte Le Guillanton
Il s’agit ici de se doter d’un outil performant, qui puisse
répondre aux besoins futurs en terme de qualité, d’hygiène
et de volume. Il est prévu de passer le niveau de production
de 7,5 tonnes de linge lavé par jour à 8,5 tonnes, ce qui sup-
pose de fédérer un certain nombre de nouveaux adhérents
à la fonction linge. Ce projet répond également à un objec-
tif de maîtrise des coûts de production, d’optimisation de
la productivité et des coûts de traitement. Par exemple,
dans le domaine des énergies, les consommations futures
de gaz devraient être inférieures de 20 % aux consomma-
tions actuelles. Nous poursuivrons également le travail sur
la consommation d’eau, avec un objectif de 5 litres d’eau
pour traiter 1 kg de linge.
Il faut enn noter que les rejets de la blanchisserie seront
traités et neutralisés ; la future construction étant une ins-
tallation classée pour la protection de l’environnement,
soumise à autorisation préfectorale.
Pour en savoir plus
Le projet de construction d’une nouvelle blan-
chisserie par le SIPML, dans la zone industrielle
de Kérivin, avance. Le lancement des travaux est
programmé début 2011 pour une réception et une
mise en service en 2012...
Coût total de l’opération : 10,3 millions d’€uros TTC
Plan de nancement de l’opération :
emprunt : 8 670 000 €uros
autonancement : 600 000 €uros
subvention sollicitée auprès du Conseil Général à hauteur
de 1 million d’€uros.
Rencontre avec M. Ceysson,
responsable de la blanchisserie
1700 tonnes
de linge lavé
par an
40 m 3 d’eau
consommé
par jour
(2 fois moins
qu’il y a 3 ans)
LE SIPML
EN QUELQUES
CHIFFRES
Le prix du kilo
de linge lavé
pour 2011
s'élève à
1,41 euros
4 véhicules de
ramassage-livraison,
dont 2 poids lourds
(un 3ème est
en commande
pour 2011)
50 000 kms
parcourus par an
49 professionnels
au 1er janvier 2011
au SIPML
et 9 professionels
en lingerie
10
établissements
adhérents
Dossier
GRAND ANGLE N° 31 - FÉVRIER 2011
✱
✱
✱
L’équipe :
• Dr Tomao, médecin psychiatre
• Mme Cadiou, Cadre de santé
• 5,4 etp inrmiers
• Temps de psychologue, d’assitante sociale,
de secrétaire médicale.
Zone géographique d’intervention : Communes de
Morlaix, Plourin-les-Morlaix, Cantons de Landivisiau,
Lesneven, Saint-Thégonnec, Sizun.
Fonctionnement :
‣ Ouverture de l’EMAD 7jours/7 :
• 7h30-20h36 du lundi au vendredi dans les locaux de
l’EMAD (près des Acacias),
• 8h30-18h36 le samedi et le dimanche avec l’ouverture
de l’hôpital de jour de 11h à 16h dans les locaux de
l’hôpital de jour Hent Treuz.
L'ouverture du temps d’accueil en hôpital de jour le
week-end (juin 2010) a favorisé la continuité des soins,
et par conséquent a diminué considérablement le
nombre d’hospitalisations pour certains patients.
L’EMAD DU SECTEUR 29G05
✱
✱
✱
L’équipe :
• Dr Richard, médecin psychiatre chef de service
• Mme Rivoal, Cadre de santé
• 5,5 etp inrmiers
• Temps de psychologue, d’assistante sociale.
Zone géographique d’intervention : Communes de
Saint-Martin-des-Champs, Sainte-Sève, Cantons de
Lanmeur, Plouescat, Plouzévédé, Saint Pol de Léon.
Fonctionnement :
7jours/7, de 7h à 21h.
L’EMAD DU SECTEUR 29G06
✱
✱
✱
L’équipe :
• Dr Auerhaan, médecin psychiatre chef du secteur 7
• Mme Auvray, Cadre de santé
• 5,8 etp inrmiers
• Temps de psychologue, d’assistante sociale.
Zone géographique d’intervention : Commune de
Morlaix, Cantons de Carhaix, Châteauneuf-du-Faou,
Plouigneau.
Fonctionnement :
7jours/7, de 7h à 21h.
‣ Les interventions se font principalement au domicile
du patient ou au substitut du domicile (foyers logements,
appartements associatifs,). Depuis le mois de janvier
2010, l’EMAD assure la continuité des prises en charge
de patients résidant dans les maisons de retraite des
communes de Plouigneau, Morlaix, Huelgoat.
L’EMAD DU SECTEUR 29G07
1
/
3
100%