f. famose

1
24>26 novembre 2016
LILLE GRAND PALAIS
PROGRAMME GÉNÉRAL OPHTALMOLOGIE
oculaire adjacente au limbe cornéen. Elle est
constituée de trois couches : le film lacrymal
pré cornéen en continuité avec le FLP de la
cornée, l’épithélium (non kératinisé et conte-
nant de nombreuses cellules à mucus) et
la substance propre (couche glandulaire et
couche fibreuse). La couche glandulaire de la
substance propre de la conjonctive contient
de nombreux lymphocytes qui, activés par
une stimulation antigénique, forment des fol-
licules actifs. Ces follicules sont présents dans
toutes les zones conjonctivales mais sont par-
ticulièrement abondants à la face postérieure
(face bulbaire) de la membrane nictitante. Les
follicules lymphoïdes sont le témoin d’une sti-
mulation antigénique chronique mais ne sont
pas spécifiques d’une cause.
La membrane nictitante
La membrane nictitante (syn. : corps cligno-
tant, 3ème paupière, repli semi-lunaire) est un
repli conjonctival mobile situé entre la cornée
et la paupière inférieure, dans la partie nasale
du cul-de-sac conjonctival inférieur.
Très développée chez le cheval et les rumi-
nants, sa musculature propre est vestigiale
chez les carnivores. Ses mouvements sont
passifs et associés à la rétraction du globe
oculaire par le muscle rétracteur du globe
oculaire sous l’effet du nerf oculomoteur (III).
Sa position est déterminée également par le
tonus orthosympathique des muscles lisses
intra orbitaires. L’interruption de la stimu-
lation orthosympathique (ex : Syndrome de
Claude Bernard-Horner) s’accompagne d’une
procidence du corps clignotant et d’une ré-
traction du globe oculaire.
La membrane nictitante est constituée d’un
squelette cartilagineux en forme de T : la barre
horizontale du T est parallèle au bord libre
de la nictitante et elle se situe à 1,5 à 2mm.
La glande lacrymale nictitante (ou glande
lacrymale superficielle) a une sécrétion séro-
muqueuse et contribue à environ 50 % de la
sécrétion lacrymale totale.
Les paupières
Les paupières sont les fins replis cutanés pro-
longeant ventralement et dorsalement la peau
de la face. Les bords libres des deux paupières
se rejoignent médialement et latéralement
pour constituer respectivement le canthus (ou
angle) interne et le canthus externe. Le rebord
de la paupière peut présenter une ou plusieurs
rangées de cils, dirigés vers l’extérieur de la
fente palpébrale. Dans la plupart des espèces
domestiques, la paupière inférieure est dé-
pourvue de cils.
Les points lacrymaux se trouvent en face
interne de la paupière, à 3-4 mm du canthus
médial.
Chez le chien la paupière supérieure repose
sur le globe et la fente palpébrale laisse appa-
raître une partie de la sclère et du limbe cor-
néen. Chez le chat, les paupières reposent sur
le globe et ni le limbe cornéen ni la sclère ne
sont visibles. Les paupières ne portent pas de
cils dans cette espèce.
La peau de la face externe des paupières est
plus fine et plus mobile que partout ailleurs.
Plusieurs types de glandes sont associés dont
les glandes tarsales (Glandes de Meibomius),
les plus volumineuses. Leur sécrétion gris-
blanc peut être expurgée par la pression digi-
tale sur le bord de la paupière.
Le muscle orbiculaire entoure la fente pal-
pébrale et se trouve en avant du tarse et est
innervé par le nerf palpébral, une branche du
nerf facial (VIIème paire crânienne). Chez les
Carnivores, la paupière supérieure est beau-
coup plus mobile que l’inférieure. L’innerva-
tion sensitive est assurée par la branche oph-
talmique du nerf trijumeau (Vème paire).
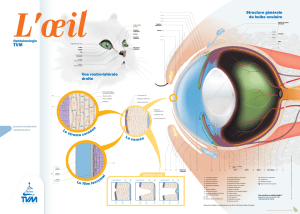
La conjonctive
La conjonctive est une membrane muqueuse
mobile couvrant la face interne des paupières,
la face interne et externe de la membrane
nictitante et la partie antérieure du globe
Examen des annexes de l’œil
L’examen des annexes, paupières, conjonc-
tives et membrane nictitante est réalisé grâce
à un appareil grossissant sous une source lu-
mineuse suffisante. La lampe à fente peut être
utilisée en lumière diffuse.
L’examen des conjonctives bulbaires et palpé-
brales est réalisé par traction ou éversion de
la paupière vers le haut pour la supérieure et
vers le bas pour l’inférieure.
L’examen de la face antérieure de la mem-
brane nictitante est facilité par la pression
sur le globe oculaire à travers la partie laté-
rale de la paupière supérieure. L’examen de
la face postérieure est réalisé, après anesthé-
sie locale topique, par traction à l’aide d’ une
pince de Graefe ou par soulèvement grâce à
un coton-tige.
Déclaration publique d’intérêts sous la
responsabilité du ou des auteurs :
•Aucun conflit d'intérêt
Savoir-Faire du GEMO
Examen des annexes de l’œil
Frank FAMOSE
DV, DESV Ophtalmologie
Clinique Vétérinaire des Acacias - 42 Avenue Lucien Servanty - 31700 BLAGNAC

2
24>26 novembre 2016
LILLE GRAND PALAIS
PROGRAMME GÉNÉRAL OPHTALMOLOGIE
rectement sur la lame porte objet et étalé par
des mouvements rotatifs de faible amplitude,
en prenant soin de ne pas écraser les cellules.
Pour le prélèvement à la cytobrosse, il est
nécessaire de faire plusieurs tours (au moins
3) à la surface de la lésion en exerçant une
pression assez importante pour récupérer de
nombreuses cellules. Le prélèvement est alors
étalé en faisant tourner très délicatement la
cytobrosse sur toute la longueur de la surface
de la lame. Les lames sont ensuite séchées à
l’air par agitation, identifiées puis colorées au
May Grünwald Giemsa.
Notons qu’il existe des techniques par « em-
preinte » sur filtre millipore qui nécessite une
méthodologie plus sophistiquée (fixation au
formol, transparisation,…) mais une simple
apposition de quelques secondes de sa face
rugueuse au niveau de cette muqueuse puis
le transfert sur une lame à la manière d’un «
autocollant » permet d’obtenir de véritables
placards de cellules intactes.
Enfin, lors de la présence d’une néoformation
solide (néoplasie, lésion granulomateuse), la
cytologie par ponction à l’aiguille assure une
meilleure représentativité de l’échantillon (ai-
guille 25g ou 21g et seringue de 5 ml).
Principales indications et éléments
recherchés
Inclusions
La plupart des agents infectieux bactériens et
viraux impliqués dans les conjonctivites ou les
ulcères de la cornée ont un tropisme épithélial.
Ils sont à l’origine d’une réponse inflamma-
toire neutrophilique dans les phases aiguës.
C’est à ce stade que des inclusions peuvent le
plus souvent être identifiées. Par exemple, les
Chlamydia se caractérisent par des inclusions
basophiles, coalescentes dans le cytoplasme.
La maladie de Carré, quant à elle, donne lieu à
des inclusions roses (corps de Lentz) dans les
cellules épithéliales, de forme et de taille va-
riables. L’herpèsvirose se présente sous divers
aspects, tels qu’une infiltration neutrophi-
lique avec des signes d’hyperplasie associés,
La cytologie permet, dans certains cas, d’éta-
blir un diagnostic étiologique des conjoncti-
vites, par l’identification d’agents infectieux
ou de cellules cancéreuses, par exemple.
Chez les carnivores domestiques, les conjonc-
tivites peuvent être classées en 3 catégories,
selon qu’elles sont d’origine allergique ou
dysimmunitaire, infectieuse ou parasitaire, ou
encore tumorale. L’analyse du frottis conjonc-
tival est utile dans tous les cas pour tenter
d’établir un diagnostic étiologique. C’est un
examen rapide et simple à mettre en œuvre,
mais qui nécessite un certain nombre de pré-
cautions afin d’être interprétable.
Méthodes de prélèvement
Le mucus et les débris présents à la surface du
globe gênent la lecture du frottis conjonctival.
Ils doivent être éliminer avant la réalisation de
celui-ci, à l’aide de sérum physiologique ou de
solutions nettoyantes oculaires.
Une goutte d’anesthésique local (oxybupro-
caïne ou tétracaïne) instillée dans chaque
œil permet, une perte de la sensibilité en une
minute. Il est indispensable d’y avoir recours
notamment pour les prélèvements cornéens.
En cas de douleur oculaire importante, le pro-
tocole utilisé est une goutte d’oxybuprocaine
toutes les 30s pendant 3 minutes. NB: si des
prélèvements pour bactériologie ou mycologie
sont envisagés, il est préférable de les réaliser
avant anesthésie locale, car ces molécules sont
susceptibles d’interférer sur la croissance des
micro-organismes (effet bactériostatique notam-
ment)
Lorsque les lésions sont diffuses, le prélève-
ment peut être effectué sur la face antérieure
de la membrane nictitante ou sur la conjonc-
tive palpébrale, car elles sont plus accessibles.
Lors d’atteinte circonscrite, il est pratiqué
directement sur la lésion. C’est le cas en gé-
nérale des lésions cornéennes. Il est réalisé
à l’aide soit par raclage à l’aide d’une spatule
de Kimura, soit en tournant délicatement une
cytobrosse à la surface de la lésion (technique
la plus répandue). Pour les prélèvements à la
spatule, le produit de raclage est déposé di-
ou bien des infiltrats mastocytaires ou lym-
phocytaires concomitants également d’une
hyperplasie épithéliale. Contrairement aux
formes cutanées, il n’y a d’inclusions visibles
lors d’infection herpétique oculaire.
Après la phase aiguë, ces conjonctivites évo-
luent vers des formes inflammatoires mixtes
ou lympho-plasmocytaires, témoignant de la
mise en place d’une immunité cellulaire spé-
cifique.
Lors d’ulcères cornéens, l’identification du
type de population bactérienne impliquée
(coques, bacilles ou mixtes) est intéressante
pour orienter le choix de l’antibiotique. Bien
que plus compliquée à réaliser « au chevet du
patient », la coloration de gram est également
est égalmenent un atout précieux dans cette
indication.
Inflammation
Les infiltrats lympho-plasmocytaires peuvent
être retrouvés lors de maladies infectieuses
chroniques, ou dans des affections non infec-
tieuses, comme une conjonctivite chronique
ou folliculaire, etc.
Les infiltrats éosinophiliques sont également
rencontrés dans 2 cas : une infection par un
herpèsvirus ou des maladies non infectieuses
telles qu’une conjonctivite éosinophilique ou
allergique, une kératite éosinophilique (chez
le chat), etc.
Enfin, des inflammations granulomateuses
sont parfois observées lors de conjonctivite
leishmanienne, avec un infiltrat inflammatoire
lympho-plasmocytaire, parfois neutrophi-
lique, associé à une hyperplasie épithéliale.
Tumeurs
Dans le cas du carcinome épidermoïde, le
prélèvement est souvent nécrotique, riche
en neutrophiles et parfois pauvre en cellules
épithéliales malpighiennes tumorales. Une
plurinucléation avec une anisocaryose intra-
cellulaire, ainsi qu’une nucléolation souvent
importante sont fréquemment observées. La
chromatine apparaît fine et dentelée.
Savoir-Faire du GEMO
Savoir-faire : la cytologie conjonctivale et cornéenne
Jean-Yves DOUET
DV, PhD, DESV ophtalmologie - Maître de Conférences en ophtalmologie vétérinaire et comparée
INP-École Nationale Vétérinaire - 23 chemin des Capelles - BP 87614 -31076 TOULOUSE Cedex 3 – France

3
24>26 novembre 2016
LILLE GRAND PALAIS
Lors de lymphome, une population globale-
ment monomorphe de cellules rondes à fort
rapport nucléo-cytoplasmique est présente,
dont le cytoplasme est hyperbasophile, le
noyau, nucléolé, et la chromatine, peu dense.
Le diagnostic cytologique du mastocytome
est, quant à lui, simple à établir et comparable
à celui des autres localisations. Une infiltra-
tion souvent massive de cellules rondes, qui
contiennent des granulations violettes et de
taille homogène pouvant masquer le noyau
lorsqu’elles sont nombreuses, est retrouvée.
En ce qui concerne le mélanome, il se carac-
térise par des cellules dont le cytoplasme
renferme des quantités variables de granula-
tions noirâtres à verdâtres. Les atypies cyto-
nucléaires sont souvent marquées (avec la
présence de gros nucléoles), tout comme
l’anisocaryose et l’anisocytose.
Déclaration publique d’intérêts sous la
responsabilité du ou des auteurs :
•Aucun conflit d'intérêt

4
24>26 novembre 2016
LILLE GRAND PALAIS
PROGRAMME GÉNÉRAL OPHTALMOLOGIE
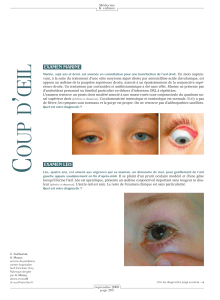
Tumeurs volumineuses
Lors de l’exérèse de tumeurs palpébrales vo-
lumineuses, l’affrontement bord à bord des
marges de résection est impossible. Une plas-
tie par glissement d’un lambeau cutané adja-
cent est nécessaire. Il existe de nombreuses
possibilités chirurgicales.
Les règles suivantes restent valables quelle
que soit la plastie envisagée. Une tonte large
permet d’anticiper une zone chirurgicale par-
fois difficile à estimer. Le marquage cutané au
feutre facilite le repérage des futures incisions
et des glissements. L’incision régulière des
paupières, réalisée à la lame de bistouri, est
facilitée par un contre appui sous la conjonc-
tive palpébrale à l’aide de l’index ou d’une spa-
tule. La conjonctive adjacente et notamment
celle située sous la tumeur (qu’il convient de
respecter au maximum), la conjonctive de
la paupière opposée, la muqueuse labiale ou
jugale permettent de reconstruire un cul-de-
sac conjonctival.
Après reconstruction, l’absence de limbe pal-
pébral est une source de trichiasis et donc d’ir-
ritation chronique de la cornée. L’orientation
initiale du poil doit être analysée notamment
pour la paupière supérieure. Un recouvrement
du bord du lambeau par la conjonctive est
une solution simple pour obtenir une surface
glabre.
Si des tensions cutanées sont jugées exces-
sives, une blépharorraphie provisoire (de 4
à 6 semaines) procure une contre-pression
évitant toute déhiscence cutanée prématurée.
Des techniques en deux temps (2 anesthé-
sies différées de 3 semaines pour reconstituer
l’ouverture palpébrale) sont possibles, notam-
ment lorsqu’une paupière sert à reconstruire
l’autre et évite des greffes libres au devenir
incertain.
La réparation par la technique du lambeau
en H est une des techniques les plus utilisées
car elle reste simple dans sa réalisation et
s’adapte à de nombreux sites tumoraux. Dans
le principe, deux triangles équilatéraux sont
Les tumeurs palpébrales sont les tumeurs
les plus fréquentes de la région oculaire. Les
tumeurs les plus courantes sont l’adénome de
la glande tarsale (50 % des cas), le mélanome
bénin et le papillome. Les tumeurs palpé-
brales sont pour la plupart histologiquement
bénignes même si certaines tumeurs révèlent
des caractères malins prononcés (fibrosar-
comes, histiocytomes fibreux malins, carci-
nomes, lymphomes malins…). Le carcinome
épidermoïde, retrouvé de façon anecdotique
sur la paupière du chien, reste le premier néo-
plasme palpébral dans l’espèce féline.
L’exérèse tumorale constitue la première
étape incontournable du traitement et les
techniques de blépharoplasties reconstruc-
tives sont nombreuses. Le choix est tributaire
de différents paramètres tels que le chirurgien
et de ses habitudes (la maîtrise de quelques
plasties est suffisante dans la plupart des cas),
le type, la topographie et la taille de la tumeur.
L’identification précise de la tumeur (cytolo-
gie, biopsie) est souvent inutile chez le chien
(malignité réduite et exérèse généralement
d’emblée curative)
Tumeurs inférieures au 1/4 de la
longueur palpébrale
Une exérèse tissulaire en forme de triangle
dans toute l’épaisseur de la paupière convient
parfaitement pour ces petites tumeurs.
La suture bord à bord est identique à celle
employée lors de lacérations palpébrales. Il
convient de commencer par le limbe palpébral
afin d’obtenir une bonne continuité de ce der-
nier. Un point en « 8 » (« lacet de bottine»)
ou l’emprisonnement des premiers chefs dans
les sutures suivantes (à la manière d’une «
tresse indienne ») évitent le frottement des
fils sur la cornée. Une fermeture en deux plans
(fils résorbables, avec le nœud enfoui pour la
lamelle postérieure et fils irrésorbables pour
la lamelle antérieure) permet un bon affronte-
ment à tous les niveaux de la paupière.
dessinés à la base d’un lambeau (de longueur
équivalente à deux fois, environ, la hauteur du
rectangle de la résection tumorale) ; le côté
du triangle étant égal à la hauteur de ce rec-
tangle. La libération du lambeau par dissection
mousse autorise une mobilisation vers le défi-
cit tissulaire. Cette technique est susceptible
d’être mise en œuvre pour la réparation d’une
paupière opposée (technique en 2 temps avec
réouverture de la fente palpébrale).
La technique du lambeau semi-circulaire
(figure 8) permet également l’exérèse de tu-
meurs de grande taille (30 à 60 % du centre
de la paupière inférieure ou supérieure). Elle
présente, de plus, l’avantage de maintenir au
centre de la paupière un limbe palpébral «
sain» et de reporter les risques de trichiasis en
périphérie de l’ouverture palpébrale. L’incision
démarre au canthus latéral par une incision
légèrement incurvée et dont la longueur cor-
respond a minima à la largeur du déficit tissu-
laire. Un triangle équilatéral de peau est retiré
à l’extrémité de l’incision permettant le glisse-
ment médial du lambeau semi-circulaire.
L’énucléation est conseillée d’emblée lors de
tumeurs extensives, infiltrantes et répondant
très médiocrement aux thérapeutiques adju-
vantes (schwannome malin, carcinome exten-
sif, tumeurs du complexe fibrosarcome,…).
L’exérèse large, située en tissu sain, très large-
ment à distance de la lésion sacrifie souvent
un globe fonctionnel mais procure un meilleur
pronostic vital.
Déclaration publique d’intérêts sous la
responsabilité du ou des auteurs :
•Aucun conflit d'intérêt
Savoir-Faire du GEMO
Techniques chirurgicales pour l’exérèse des tumeurs palpébrales
Frank FAMOSE
DV , DESV Ophtalmologie
Clinique Vétérinaire des Acacias - 42 Avenue Lucien Servanty - 31700 BLAGNAC

5
24>26 novembre 2016
LILLE GRAND PALAIS
PROGRAMME GÉNÉRAL OPHTALMOLOGIE
saisi par la conjonctive et l’aiguille, montée sur
la seringue est insérée en région limbique en
partie conjonctivale à environ 1 mm du limbe.
Sa trajectoire est horizontale, parallèle à l’iris
et le biseau est dirigé vers le haut. Par une
traction douce sur le piston de la seringue,
une quantité variable d’humeur aqueuse est
prélevée (0,1 - 0,3 ml pour un examen com-
plémentaire, jusqu’à 0,5-0,8 ml pour le traite-
ment ou la prévention de l’hypertension ocu-
laire. Une fois la ponction réalisée, l’aiguille est
retirée doucement, parallèlement au plan de
l’iris. La pince d’Adson permet de comprimer
la conjonctive en regard du point de ponc-
tion pour limiter l’écoulement de l’humeur
aqueuse sous la conjonctive.
Les conséquences normales de la ponction
sont une réduction de la tension oculaire et
une inflammation intraoculaire d’intensité
variable. La réduction de la PIO s’accompagne
de la sécrétion d’une humeur aqueuse dite
« seconde » qui compense le volume ponc-
tionné : il n’est donc pas nécessaire de la rem-
placer. Un traitement anti-inflammatoire local
est parfois nécessaire.
La ponction de chambre antérieure est une
technique qui consiste à insérer une aiguille
dans la chambre antérieure d’un animal dans
le but de : réaliser un prélèvement pour cyto-
logie, bactériologie ou PCR dans le cadre d’un
diagnostic d’uvéite antérieure, de réduire la
pression intraoculaire dans le cas d’un glau-
come aigu ou d’éviter l’augmentation de la
pression intraoculaire (PIO) lorsque l’on réa-
lise une injection intra vitréenne (IVT). Elle est
le temps préalable à l’injection en chambre
antérieure.
Le matériel nécessaire est simple et consiste
en un blépharostat type colibri pour le main-
tien de l’ouverture des paupières, d’une pince
d’Adson pour immobiliser le globe lors de la
ponction, de seringues de petit volume (1 ml)
et d’aiguilles fines (aiguille Havane 0,5mm).
L’animal, sous anesthésie générale, est pla-
cé en décubitus dorsal, le plan de l’iris est
placé à l’horizontale. Le globe oculaire est
exposé grâce au blépharostat. Après prépa-
ration aseptique du globe oculaire, une goutte
d’anesthésique local est instillée. Le globe est
Les complications liées à la technique sont
de deux natures. La première est la ponction
accidentelle de l’iris. Elle s’accompagne d’un
saignement parfois abondant mais qui cesse
spontanément. La résorption de l’hyphéma
peut prendre quelques jours. La deuxième
conséquence est l’écoulement d’humeur
aqueuse sous la conjonctive, en regard du
point de ponction. Cet écoulement est parfois
abondant au point de déformer la conjonc-
tive. Il peut être prévenu par une pression
modérée au point de ponction lors du retrait
de l’aiguille. Sa résorption est spontanée, en
quelques heures.
Déclaration publique d’intérêts sous la
responsabilité du ou des auteurs :
•Aucun conflit d'intérêt
Savoir-Faire du GEMO
Ponction d’humeur aqueuse et injection en chambre antérieure
Frank FAMOSE
DV , DESV Ophtalmologie
Clinique Vétérinaire des Acacias - 42 Avenue Lucien Servanty - 31700 BLAGNAC
 6
6
1
/
6
100%