Télécharger ceci

Un prurit généralisé désastreux
Présentation du cas clinique
Madame D., âgée de 90 ans, est hospitalisée en unité de court séjour gériatrique à la demande
de son médecin traitant pour l’exploration de lésions cutanées dans un contexte d’altération de l’état
général et de chutes à répétition. La patiente vit en EHPAD (établissement d’hébergement pour
personnes âgées dépendantes) depuis deux mois. Elle a deux fils présents auprès d’elle, et est
autonome pour la toilette et marche sans aide.
Elle a comme principaux antécédents une insuffisance cardiaque sévère dans un contexte de
cardiopathie valvulaire (valves mécaniques aortique et mitrale, arythmie par fibrillation auriculaire),
une insuffisance rénale chronique sévère de stade IV, une anémie réfractaire, une insuffisance
veineuse compliquée d’ulcères veineux des membres inférieurs et des troubles cognitifs non explorés.
Son ordonnance d’entrée est très chargée, avec 13 médicaments : PREVISCAN® 10 mg le soir
(objectif d’INR entre 2.5 et 3.5), HEMIGOXINE® 0.125 mg le matin, LASILIX spécial® 250 mg le matin,
ATHYMIL® 10 mg le soir, EUPANTHOL® 40 mg le soir, SPECIAFOLDINE® 5 mg le matin, DIFFU K® 600 mg
le matin, ZOPICLONE® 7.5 mg au coucher, MOVICOL® 2 sachets le matin, DAFALGAN® 1gx3/jour, et
pour ses lésions cutanées, ont été ajoutés de la CETIRIZINE® 10 mg le soir, de l’ATARAX® 25 mg le soir
ainsi que du DEXERYL® 1 application par jour.
Madame D. est donc adressée par son médecin traitant directement dans le service pour un
prurit diurne et nocturne évoluant depuis un mois environ, associé à des lésions papuleuses de
l’ensemble du tégument prédominant au siège mais respectant la plante des pieds et la paume des
mains avec intervalle de peau saine. Pour le médecin traitant, les lésions seraient apparues dans les
suites d’un érysipèle traité par AMOXICILLINE®. Un traitement par dermocorticoïdes (DERMOVAL®) et
antihistaminique a été institué en ville, sans amélioration. Le médecin traitant a adressé la patiente à
un dermatologue de ville qui avait fait des biopsies, dont les résultats sont toujours en attente. La
patiente aurait chuté à l’EHPAD une semaine auparavant. Devant la dégradation de l’état général
(perte de 3kg en un mois), la persistance et l’aggravation des lésions cutanées, la patiente est donc
hospitalisée. A noter qu’il n’y a pas de notion de contage.
Dès l’entrée dans le service, un avis dermatologique est demandé devant ces lésions cutanées
aspécifiques, la patiente présente de multiples papules érythémateuses du tronc et des membres,
confluant en un grand placard sec, squameux, lichénifié à bords émiettés sur les fesses, la face interne
des cuisses et le pubis, sans atteinte du fond des plis. Il y a quelques lésions des poignets et un aspect
un peu squameux des espaces interdigitaux, sans sillon évident, sans nodule squameux génital ni
axillaire ni mammaire.
Le bilan biologique fait en ville retrouve notamment une hyperéosinophilie modérée à
660/mm3, un INR inférieur à 2 (pour un objectif entre 2.5 et 3.5 en raison des prothèses valvulaires
mécaniques), une dénutrition modérée avec albuminémie à 32 g/l et une insuffisance rénale sévère
avec une clairance de la créatinine inférieure à 30 ml/min.
On met en place un isolement de contact à l’entrée de la patiente dans le service.
La réalisation d’un prélèvement parasitologique par grattage et la mise en évidence de
multiples sarcoptes par champ permet de poser le diagnostic de gale profuse.

Madame D. bénéficie d’un traitement anti-parasitaire par IVERMECTINE® associé à
l’application de BENZOATE DE BENZYLE® sur tout le tégument. La persistance de multiples parasites
sur les prélèvements effectués à 7 jours puis à 14 jours d’un traitement bien conduit motive le
renouvellement du traitement à J7 puis J14 permettant l’éradication du parasite lors du contrôle
effectué deux semaines après le diagnostic. On associe à ce traitement les mesures d’hygiène du linge.
L’EHPAD est informée du diagnostic, selon elle, il n’y a pas d’autres cas au sein de l’EHPAD.
L’évolution lors de l’hospitalisation est marquée par une franche altération de l’état général
associée à un syndrome confusionnel. Le syndrome confusionnel est favorisé par l’isolement de
contact, la iatrogénie : antihistaminique pour le prurit et morphine pour les douleurs d’ulcères
notamment, des épisodes de rétention aiguë d’urine et de fécalome ainsi que des troubles cognitifs
sous-jacents.
On note aussi des troubles de l’humeur avec un syndrome dépressif marqué probablement
favorisés par les représentations de la gale portées par la patiente et les soignants. Madame D.
présente une perte d’autonomie progressive avec des chutes multiples dans sa chambre.
L’équilibration du traitement anticoagulant par anti-vitamine K est complexe et nécessite un
traitement par héparine (CALCIPARINE®) concomitant prolongé associé à une surveillance biologique
itérative.
La patiente présente une décompensation cardiaque aiguë dans le service avec majoration
importante des œdèmes et nette aggravation des ulcères. Les soins d’ulcères toutes les 48h voire
quotidiens sont très douloureux et angoissants pour la patiente, avec une évolution de moins en moins
favorable. L’insuffisance rénale se majore.
Après un mois d’hospitalisation, la patiente rentre à son EHPAD, où elle décède 10 jours plus
tard, sous morphine IVSE, avec un INR parfaitement équilibré…
Cette patiente, dont je me suis occupée pendant 1 mois, m’a fait beaucoup réfléchir sur
plusieurs plans de la prise en charge globale d’un patient.
Tout d’abord, ce temps perdu à faire le diagnostic de gale (même si c’était une forme peu
typique) m’a semblé avoir été très délétère pour la patiente, elle est ainsi arrivée dans le service « à
bout », très asthénique, se trouvant laide avec toutes ces lésions cutanées, et lassée du prurit
permanent. On nous apprend lors de nos études que tout prurit en collectivité doit nous faire penser
à une gale, mais on se rend bien compte que la réalité est souvent beaucoup plus difficile à gérer que
la théorie. C’est pourquoi, je vais développer un point sur la gale, son diagnostic et sa prise en charge
pour faire le point sur cette parasitose de plus en plus fréquente en médecine de ville.
Ensuite, la prise en charge de cette patiente fut formatrice pour moi en ce qui concerne la prise
en charge des plaies en général, mais surtout des ulcères veineux. Toutes les 48h, j’étais appelée
pendant ma visite pour voir les pansements que les infirmières étaient en train de lui faire, et je me
trouvais très souvent démunie lorsqu’elles me demandaient ce que je voulais qu’elles fassent comme
pansement. Je leur disais souvent de faire comme bon leur semblait, mais cette réponse ne me
satisfaisait jamais assez, par conséquent, je décrirai dans ma seconde partie la prise en charge des
ulcères veineux particulièrement, que prescrire et quelle attitude adopter en ville.
Enfin, le mois passé avec Madame D. fut un mois compliqué et difficile sur le plan
psychologique, tant sur la prise en charge directe avec la patiente, ma relation médecin-patient,
qu’avec l’équipe soignante. Beaucoup de facteurs rentraient en compte : une psychose s’est installée
dans le service avec une peur de tous d’attraper la gale, la souffrance psychologique de la patiente qui
se sentait exclue, « pestiférée » avec du coup un syndrome dépressif secondaire, et en même temps

c’était difficile pour nous soignant de venir dans sa chambre car la patiente était en demande
permanente, se plaignant toujours de la prise en charge des autres. Ma troisième partie portera donc
sur la prise en charge des patients dits « pénibles », et la mise en difficulté de la prise en charge
thérapeutique.
Axes développés :
1/ Diagnostic et prise en charge de la gale en ville et en EHPAD
2/ Prise en charge des ulcères des membres inférieurs
3/ Patient pénible et mise en difficulté de la relation thérapeutique
1. Diagnostic et prise en charge de la gale en ville et en EHPAD
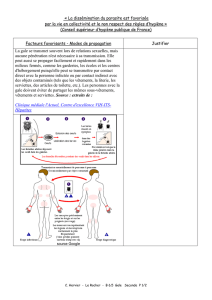
La gale est une ectoparasitose cutanée très contagieuse due à un acarien, le Sarcoptes scabiei var.
hominis. La maladie touche les individus de tout âge et de tous milieux sociaux. Le diagnostic de la gale
est difficile, les épidémies sont fréquentes et le traitement est mal codifié.
La transmission est essentiellement interhumaine par contact direct. La transmission indirecte par
les vêtements ou la literie est plus rare, sauf dans les cas des gales profuses ou hyperkératosiques. La
dissémination du parasite est favorisée par la vie en collectivité et le non-respect des règles d’hygiène.
Il n’existe pas de guérison spontanée de la gale. Le traitement individuel, produit à usage local ou
traitement par voie générale, doit s’accompagner du traitement de l’entourage et de l’environnement.
1.1 Données épidémiologiques
En France, la gale n’est pas une maladie à déclaration obligatoire. Il n’existe pas de système de
surveillance spécifique permettant d’estimer l’incidence de l’infection en population générale. Les cas
communautaires n’ont pas une obligation spécifique de signalement. Les cas de gale survenant dans
les établissements de santé doivent être signalés dans le cadre du signalement réglementaire des
infections nosocomiales. Il est à noter que les établissements hébergeant des personnes âgées
dépendantes (EHPAD) ne relèvent pas des établissements sanitaires.
En EHPAD, le diagnostic d’épidémie avérée peut être retenu dès lors que deux cas de gale
surviennent à moins de six semaines d’intervalle dans la même communauté.
L’incidence de cette maladie a augmenté en France de 10% depuis 2002. L’incidence estimée de la
gale en France se situe dans une fourchette de 330 à 350 cas et contacts pour 100 000 habitants/an.
En termes de coût, en 2010, un traitement par ivermectine coûtait environ 6 euros pour un enfant,
et 30 euros pour un adulte, remboursé à 65% par la Sécurité Sociale. En revanche, aucun scabicide
local ou à visée de désinfection environnementale n’est remboursé, le Stromectol® coûtant entre 12
et 15 euros, et l’Apar® 10 euros. Ainsi, en 2010, un traitement complet pour une famille représentait
une dépense d’au moins 75 euros.
1.2 Diagnostic de la gale
La transmission interhumaine se fait principalement par contact direct, « peau contre peau ». Les
facteurs favorisant la transmission sont les contacts physiques rapprochés et prolongés : vie familiale,

contacts sexuels, vie en collectivité. Une transmission indirecte à partir du linge, de la literie ou même
de canapés en tissu ou en cuir, etc. est parfois évoquée.
La durée d’incubation est d’environ trois semaines, mais réduite à moins de trois jours lors d’une
ré-infestation (car il existe un mécanisme d’hypersensibilité vis-à-vis du sarcopte). Il existe également
une immunité protectrice qui expliquerait la moindre symptomatologie en cas de ré-infestation ainsi
qu’une charge parasitaire plus faible.
a. Formes cliniques
Dans la forme de gale commune, les lésions cutanées peuvent être observées partout sur le
corps, avec une plus grande fréquence sur les espaces interdigitaux des mains, la face antérieure des
poignets, des coudes, la région ombilicale, axillaire et génitale. Le dos est beaucoup moins souvent
atteint. Le cou et le visage sont en règle épargnés en dehors des formes cliniques particulières.
Le sillon scabieux est un signe clinique spécifique. Il réalise une petite lésion cutanée sinueuse,
filiforme progressant de 5mm/jour environ. Il s’observe surtout aux régions interdigitales des mains
et sur les faces antérieures des poignets. A l’un des extrémités du sillon, peut exister parfois une
surélévation de la taille d’une tête d’épingle, qui correspond à la position de la femelle adulte.
Les vésicules perlées se présentent comme des vésiculo-pustules cutanées localisées dans les
territoires de prédilection de la gale.
Le nodule scabieux se présente comme un nodule de 5 à 10 mm de diamètre, de couleur rouge-
brun cuivré, et infiltré à la palpation. L’évolution vers la régression est longue, allant jusqu’à plusieurs
mois après la guérison de la scabiose. Il s’agit d’une réaction d’hypersensibilité de type granulome à
des antigènes persistants de sarcoptes morts.
La gale hyperkératosique (croûteuse), anciennement dénommée gale norvégienne est plutôt
observée en cas d’immunodépression (infection par le VIH, traitement immunosuppresseur). Elle se
manifeste par une érythrodermie prurigineuse et squamo-croûteuse (« hyperkératosique »), une
atteinte du visage est fréquente. La prolifération parasitaire est considérable, responsable d’une
contagion extrême et de difficultés thérapeutiques.
Chez le nourrisson, le prurit se traduit par une agitation, puis surviennent les lésions de
grattage. Il existe certaines particularités : les lésions vésiculeuses pustuleuses sont typiquement
localisées aux régions palmo-plantaires et les nodules scabieux sont plus volontiers localisés aux
régions inguino-génitales et aux creux axillaires.
Chez le sujet âgé, le diagnostic est souvent tardif, car le prurit a de nombreuses causes et est
souvent considéré comme « sénile », ce qui provoque un retard diagnostique et un nombre de sujets
atteints élevé. De plus, la présentation clinique est volontiers atypique, avec une atteinte du dos plus
fréquente ou des formes bulleuses. Dans les maisons de retraite, c’est parfois l’apparition de cas chez
le personnel soignant qui révèle une épidémie.
Dans le cas de Madame D., c’est exactement ce qui s’est passé, sa présentation clinique était
atypique, avec de multiples lésions dorsales (cf. photos 1 et 2), et son prurit pouvait avoir de multiples
étiologies.

Photos 1 et 2 : lésions cutanées de Madame D., atypiques avec atteinte du dos. Pas de sillons.
La complication la plus répandue est l’impétiginisation du fait du grattage. Les principales
bactéries en cause dans cette surinfection sont Streptococcus pyogenes et Staphylococcus aureus.
b. Diagnostic positif de la gale
En pratique, le diagnostic de gale commune est souvent clinique : interrogatoire à la recherche
d’un contage et de cas dans l’entourage (le caractère conjugal ou familial est très évocateur), prurit à
recrudescence nocturne et localisations caractéristiques des lésions cutanées. Cependant il faut
encourager sa confirmation microscopique par un examen dermatoscopique ou parasitologique. Le
diagnostic de gale hyperkératosique doit être parasitologique.
La confirmation diagnostique par prélèvement parasitologique doit être, au mieux, réalisée
devant toute suspicion clinique de gale, si les conditions logistiques le permettent. En cas de gale
hyperkératosique ou de gale profuse, et en cas d’épidémie en collectivité, il est indispensable de
prélever le cas index afin d’avoir une confirmation parasitologique. Le prélèvement parasitologique
permet de visualiser le sarcopte, les œufs et les larves par l’examen au microscope du produit de
grattage des lésions spécifiques.
Voici en photo 3 un sarcopte visualisé au microscope pour Madame D., avec un œuf à l’intérieur,
transmis par le parasitologue de l’hôpital :
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%