Cours ESL Féminin Masculin

1 1
ère
ES-L - Cours bilan n°1
Bilan cours – Féminin, masculin
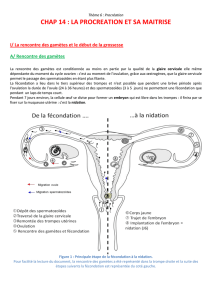
I) L’appareil reproducteur de la femme et son contrôle TD 1
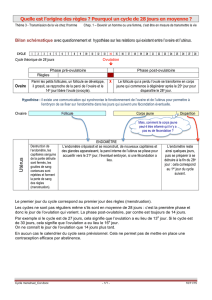
Chez la femme, l’appareil reproducteur a un fonctionnement cyclique, le
cycle est de 28 jours en moyenne. On distingue le cycle ovarien et le cycle
utérin.
• Le cycle ovarien consiste en le développement d’un follicule
contenant un ovocyte, au 14
ème
jour, l’ovocyte est émis hors de
l’ovaire dans le pavillon puis les trompes. Le follicule (sans
l’ovocyte) qui reste à l’intérieur de l’ovaire, se transforme alors en
corps jaune puis dégénère au 28
ème
jour si il n’y a pas fécondation.
• Le cycle utérin consiste en un renouvellement de la muqueuse utérine. Du 1
er
au 5
ème
jour, ce sont
les règles ou menstruations ; destruction de la muqueuse utérine, et du 5
ème
jour au 28
ème
jour,
c’est le développement d’une nouvelle muqueuse utérine ou endomètre, propre à recevoir
l’embryon si il y a eu fécondation.
Ces cycles sont contrôlés par des hormones sécrétées par des cellules de l’ovaire. Les oestrogènes
(sécrétés par les cellules folliculaires) participent au mécanisme de l’ovulation et permettent le
développement de la muqueuse utérine. La progestérone (sécrétée par les cellules du corps jaune)
contrôle le développement de la muqueuse utérine lors de la phase lutéale.
L’hypothalamus et l’hypophyse sont deux glandes situées à la base du cerveau. L’hypothalamus, sécrète
une neurohormone, la GnRH, fabriquée par des neurones. Cette GnRH va agir sur les cellules de
l’hypophyse, qui sécrètent deux hormones (gonadostimulines), la FSH et la LH.
La FSH et la LH, sont deux hormones qui agissent sur l’ovaire et donc le contrôlent. La FSH, lors de la
phase folliculaire, stimule la sécrétion d’œstrogènes. La LH, lors de la phase lutéale, entraîne la sécrétion
de progestérone par les cellules du corps jaune (et aussi d’œstrogènes mais en moindre quantité).
En réponse au contrôle du complexe hypothalamo-hypophysaire sur l’ovaire, un rétrocontrôle
s’effectue de l’ovaire sur le complexe. Ces interactions entre organes permettent un fonctionnement
cyclique (28 jours) de l’appareil reproducteur féminin :
• En phase folliculaire (1
er
au 14
ème
jour), les œstrogènes exercent un rétrocontrôle négatif sur le
complexe hypothalamo-hypophysaire, ce qui diminue la quantité de FSH libérée par celui-ci.
• Au 14
ème
jour, l’ovaire libère une grande quantité d’œstrogènes, ceci provoque un rétrocontrôle
positif sur le complexe hypothalamo-hypophysaire, qui produit plus de LH-FSH (pic), l’ovulation a
lieu.
• En phase lutéale (14
ème
j au 28
ème
j), les œstrogènes et la progestérone exercent de nouveau un
rétrocontrôle négatif sur le complexe hypothalamo-hypophysaire.
Objectifs de cette partie du programme :
- (TD n°1) Exploiter diverses expériences afin de retrouver les caractéristiques du fonctionnement de
l’appareil reproducteur féminin ainsi que les mécanismes permettant son contrôle;
- (TD n°2) Comprendre que la connaissance du fonctionnement de l’appareil reproducteur féminin a permis
l’élaboration de molécules de synthèse dans le but de réaliser une régulation négative des naissances;
- (TD n°3) Découvrir les causes des infertilités féminine et masculine ainsi que les solutions médicales
permettant de les surmonter (PMA);
- (TD n°4) Retrouver les principales étapes, du développement et de la mise en fonctionnement, des
appareils sexuels mâle et femelle;
- (TD n°5) Prendre conscience que le comportement sexuel des Mammifères, nécessaire à la procréation,
dépend de divers paramètres, dont leur importance respective varie en fonction des organismes.
Mots clés :
cycle menstruel, cycle
ovarien, hormone,
follicule, ovulation,
rétrocontrôle

2 1
ère
ES-L - Cours bilan n°1

3 1
ère
ES-L - Cours bilan n°1
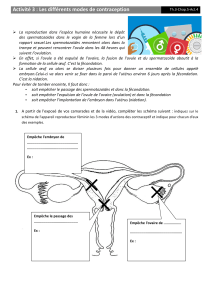
II) Le contrôle négatif des naissances TD 2
La connaissance de plus en plus précise des hormones naturelles
contrôlant les fonctions de reproduction humaine a permis
progressivement la mise au point de molécules de synthèse qui
permettent une maîtrise de la procréation de plus en plus adaptée, avec de
moins en moins d’effets secondaires grâce entre autres à des dosages de
moins en moins élevés.
Ces molécules de synthèse sont utilisées dans :
la contraception régulière :
- La pilule œstro-progestative : contient des œstrogènes et un progestatif de synthèse. Elle inhibe le
complexe hypothalamo-hypophysaire en augmentant le rétrocontrôle négatif. Ceci empêche l’ovulation
(pas de pic de LH) ; aucune fécondation n’est possible.
- La micropilule progestative : contient seulement un progestatif dont l’effet principal est de rendre les
glaires cervicales (au niveau du col de l’utérus) imperméables aux spermatozoïdes. En cas de rapport
sexuel, la fécondation est alors impossible.
la contraception d’urgence : pilule du lendemain = progestatif très fortement dosé
- Perturbe le fonctionnement du complexe hypothalamo-hypophysaire ce qui empêche l’ovulation. La
fécondation est alors impossible. De plus, si la fécondation a quand même lieu, la forte concentration en
progestatif rend impropre la muqueuse utérine à la nidation. L’embryon ne pourra pas se développer et
sera éliminé avec une partie de la muqueuse utérine lors des menstruations.
- Achat en pharmacie et sa prise doit rester exceptionnelle, elle engendre de nombreux effets secondaires
du fait de son dosage important (voir document 6 page 117).
la contragestion ou IVG médicamenteuse (RU 486 ou anti progestatif)
- Prise suite à une fécondation et donc un début de grossesse.
- Bloque l’action de la progestérone en se mettant sur son récepteur et entraine les menstruations et donc
le rejet de l’embryon d’où le nom de IVG médicamenteuse.
- Prescrit par un médecin et s’effectue en milieu hospitalier, usage possible jusqu’à 7 semaines
d’aménorrhée en France.
Schéma (à compléter…) présentant le mode d’action de certaines méthodes contraceptives et leurs
complications
(La reproduction des Mammifères, Thibault - Levasseur page 785)
Mots clés :
contraception, pilule,
contraception d’urgence,
IVG médicamenteuse,
nidation, contragestion,
glaire cervicale

4 1
ère
ES-L - Cours bilan n°1
III) Le contrôle positif des naissances TD 3
L'infertilité ou la stérilité masculine sont généralement dues à la qualité du
sperme ou à des anomalies des voies génitales. Chez la femme, elles sont
surtout dues à des troubles de l'ovulation ou à l'obstruction des trompes
consécutive à une IST. Les techniques de procréation médicalement assistée
(PMA) permettent d'améliorer la fertilité quand celle-ci est insuffisante (par
induction de l'ovulation, insémination intra-utérine), voire de contrer
certaines infertilités (FIVETE).
Certaines molécules de synthèses sont utilisées dans les techniques de procréation médicalement
assistées (PMA) qui permettent ou facilitent la fécondation et / ou gestation dans les cas d’infertilité ou
stérilité (exemple ; déclencher une ovulation grâce à une injection de LH).
Les IST sont essentiellement contractées lors de relations sexuelles et certaines peuvent avoir des
conséquences très graves (sida, atteinte de l'enfant à naître). Elles sont une cause fréquente d'infertilité,
voire de stérilité dans les deux sexes.
Les IST et leur propagation au sein de la population peuvent être évitées par des comportements
individuels adaptés :
Utilisation de préservatifs.
Vaccination contre les IST lorsque c’est possible.
Le dépistage (permet de savoir si l’on est infecté ou non et donc de protéger son partenaire).
Avoir une hygiène de vie satisfaisante.
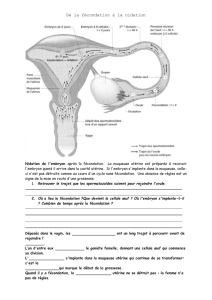
Schéma résumant les principales caractéristiques du fonctionnement de l’appareil reproducteur féminin
en lien avec les techniques de régulation négative et positive des naissances
(Belin page 123)
Mots clés :
IST, infertilité,
stérilité, PMA et FIV

5 1
ère
ES-L - Cours bilan n°1
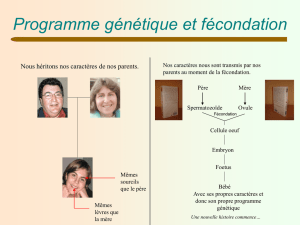
IV) Formation et mise en fonctionnement des appareils sexuels TD 4
Le sexe est génétiquement défini à la fécondation par la présence des
chromosomes sexuels (XX ou XY).
La première étape de l’expression du sexe génétique se caractérise
par la mise en place d’un appareil génital indifférencié :
chez le jeune embryon (huit semaines), la structure de
l’appareil génital est commune aux deux sexes.
les gonades sont indifférenciées.
les voies génitales présentent deux types d’ébauches :
les canaux de Wolff et les canaux de Müller.
La deuxième étape est caractérisée par la différenciation des gonades indifférenciées en testicules ou
ovaires, qui résulte de l’expression du gène SRY à partir de la 8ème semaine.
La troisième étape est l’acquisition du phénotype masculin ou féminin. Le phénotype masculin
s’acquiert grâce à la sécrétion par les testicules d’AMH et de testostérone. Le phénotype féminin
s’acquiert par défaut de ces deux hormones, ce qui correspond à la féminisation des voies génitales.
À la naissance, les appareils reproducteurs de l’homme et de la femme sont mis en place mais sont non
fonctionnels.
À la puberté, les caractères sexuels secondaires apparaissent. Ceux-ci sont dus à la mise en
fonctionnement des gonades, testicules et ovaires. Les individus mâle et femelle acquièrent la maturité
sexuelle et deviennent donc aptes à procréer.
La mise en place des structures et de la fonctionnalité des appareils sexuels, se réalise sur une longue
période qui va de la fécondation à la puberté, en passant par le développement embryonnaire et
fœtal.
Schéma résumant les principales étapes du développement et de la mise en fonctionnement des appareils
sexuels mâle et femelle
(Belin page 141)
Mots clés :
cellule-œuf, chromosome
sexuel, embryon, fécondation,
gamète, gonade, sexe
génétique, voie génitale
 6
6
1
/
6
100%