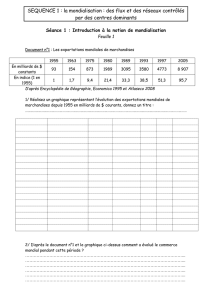
Bienfaits des orthèses chez une patiente souffrant de métatarsalgie

Cliquez ici pour commenter cet article
On a comparé les orthèses à des
lunettes – elles ne sont pas conçues
pour guérir l’anomalie présente, mais
pour atténuer ou résoudre le trouble fonc-
tionnel et ainsi améliorer la fonction du pied.
Les orthèses s’avèrent des atouts précieux
dans le traitement des pathologies du pied et
elles sont souvent prescrites comme il faut.
Toutefois, elles sont utilisées incorrectement
et ne sont pas toujours bien conçues pour
leur application. L’American Academy of
Orthopaedic Surgeons définit une orthèse
comme un appareillage conçu pour aider une
partie du corps à mieux accomplir sa fonction.
L’orthèse du pied est un appareillage qu’on introduit dans
une chaussure, en le plaçant sous le pied de manière à
faciliter la fonction de la chaîne cinétique
inférieure. Les orthèses du pied peuvent être
classées selon leurs objectifs thérapeutiques
inhérents. Les orthèses peuvent être conçues
pour synchroniser la mécanique de cette
chaîne polyarticulaire en maintenant le pied
le plus possible dans la position qui favorise
un fonctionnement optimal. Elles peuvent
également servir à amortir les chocs ou les
forces d’impact en les absorbant ou en les
atténuant, à soulager un point de pression
en particulier ou à protéger une région
douloureuse du pied. Le plus souvent, les
orthèses d’un patient comprennent toutes ces caractéris-
tiques techniques.
IMPRESSION AND OPINION
Bienfaits des orthèses chez une
patiente souffrant de métatarsalgie
Par Russ Horbal, BMR PT, BPE, Ed(cert.), CAT(c), diplôme en physiothérapie du sport
4JSCR 2009 • Volume 19, Numéro 2
IMPRESSION ET OPINION
ÉTUDE DE CAS
Examinons le cas d’une travailleuse en usine âgée de 45 ans qui ressent de la douleur dans l’avant-pied depuis deux
ans, douleur qui s’aggrave constamment. À la fin de son quart de huit heures à travailler debout sur un sol en béton,
elle doit prendre un analgésique. La patiente pratique le jogging, mais au prix de douleur aux pieds, ce qui nuit à son
programme d’entraînement. En outre, elle ne peut porter des chaussures habillées parce que le simple fait d’y glis-
ser ses pieds déclenche immédiatement une vive douleur. Marcher pieds nus dans la maison aggrave également la
douleur. Il y a cinq ans, la patiente a subi une intervention chirurgicale pour exciser un névrome de Morton siégeant
entre les deuxième et troisième articulations métatarsophalangiennes (MTP); on lui avait fabriqué des orthèses sur
mesure, qu’elle laisse maintenant dans ses bottes de travail. À l’examen, on note un affaissement marqué de l’arche
longitudinale et une pronation du pied (valgus). La patiente manifeste aussi un hallux valgus au stade précoce.
Discussion du cas
Ce tableau clinique – affaissement de l’arche longitudi-
nale interne, pronation excessive, hallux valgus, réduction
de la courbure de l’arche métatarsienne (MT) transversale,
douleur croissante ressentie dans l’avant-pied durant la
station debout prolongée et névralgie de type névrome de
Morton – s’observe souvent dans le contexte clinique. On
le désigne par le terme « métatarsalgie ». Il importe toute-
fois de comprendre que ce terme est descriptif et non pas
diagnostique1. Ces symptômes et ces signes doivent être
évalués minutieusement, car s’ils ne sont pas traités, ils
entraînent un dysfonctionnement du pied et nuisent à la
qualité de vie.
La métatarsalgie est la cause la plus fréquente de la
douleur aux pieds; il est donc crucial que tous les cliniciens
qui traitent des troubles des pieds en comprennent bien
l’étiologie et la pathogenèse multifactorielles, avant même
d’instaurer un traitement. Il est donc impératif que la pre-
mière étape du traitement vise à établir l’étiologie avec certi-
tude. L’évaluation médicale initiale doit écarter les maladies
généralisées ou extrarégionales, notamment les maladies vas-
culaires, métaboliques, rhumatismales, neurologiques ou psy-
chogènes1. Ces manifestations ont également été classées
comme une métatarsalgie secondaire. Il est donc essentiel de
procéder à un examen médical complet et d’ordonner toutes
les épreuves diagnostiques pertinentes.

Évaluation biomécanique
Dans le volet secondaire de l’évaluation du patient, le clini-
cien doit rechercher les facteurs biomécaniques qui inter-
viennent dans les manifestations cliniques. Le dysfonction-
nement biomécanique entraîne souvent des modifications
dans la répartition du poids et une surcharge sur l’avant-
pied. Ces modifications résultent des anomalies fonction-
nelles, notamment la pronation excessive ou insuffisante des
articulations talocrurale (TC) et sous-astragalienne (SA), la
laxité des ligaments et la mise en charge insuffisante ou
excessive du premier rayon, des rayons intermédiaires ou du
cinquième rayon1. Ces manifestations sont désignées par le
terme « métatarsalgie primaire »2. Ces anomalies fonction-
nelles aboutissent au dysfonctionnement biomécanique de
la démarche et à l’apparition de la douleur.
Il est essentiel que les physiothérapeutes qui accueillent
de nombreux patients affichant ce profil procèdent à un exa-
men biomécanique approfondi. Cet examen doit compren-
dre l’appréciation de l’amplitude des mouvements actifs et
passifs, de la stabilité articulaire, des positions statiques et
dynamiques et de la mobilité des articulations, de la force
musculaire, de l’état du tissu nerveux, des réactions à la pal-
pation, de la force portante et de la stabilité du pied et de la
cheville.
Le praticien doit inspecter la chaîne cinétique inférieure
pour apprécier son apport à la fonction biomécanique du
pied. Une instabilité centrale ainsi qu’un dysfonctionnement
biomécanique du genou, de la hanche et de la colonne lom-
baire peuvent jouer un rôle important dans les changements
biomécaniques du pied et de la cheville. Une tomodensito-
métrie des vertèbres lombaires et un examen de la démarche
pourraient aider à écarter d’autres facteurs pouvant expli-
quer les symptômes. Dans le cas à l’étude, la patiente a une
démarche caractérisée par une pronation excessive.
Le clinicien doit aussi inspecter les chaussures de la
patiente – dans ce cas, il faut inspecter les bottes de travail
et les autres chaussures que la patiente porte à la maison
lorsqu’elle vaque à ses occupations courantes, les chaussures
qu’elle choisit pour ses activités récréatives et son entraîne-
ment; cet examen aide à évaluer les aspects biomécaniques
ainsi que le facteur contributif des chaussures à la patholo-
gie. Ses bottes de travail et ses chaussures de sport étaient,
en général, vieilles et affichaient des signes d’usure excessive
concordant avec une pronation excessive et une trop grande
charge sur les pieds. Les autres chaussures étaient surtout
des chaussures habillées et des sandales ne conférant aucun
support ni effet amortisseur.
En outre chez cette patiente, les muscles postérieurs sont
légèrement tendus (ischiojambiers, muscles fessiers et mus-
cle pyramidal du bassin) et la tension du nerf sciatique est
légèrement accrue. L’examen met en évidence la tension des
muscles du mollet, la flexion dorsale limitée et la laxité de
l’articulation de la cheville à la bascule de l’astragale
(attribuable à une ancienne entorse de la cheville). Le clini-
cien note également une légère hypermobilité de l’articula-
tion sous-astragalienne et une instabilité marquée du pre-
mier rayon avec hypermobilité en dorsiflexion. La première
articulation MTP résiste légèrement à la dorsiflexion du pied.
L’hallux est déformé en varus, mais il est mobile et la défor-
mation peut être corrigée. L’arrière-pied et l’avant-pied sont
également déformés en varus. On note un léger fléchisse-
ment des rayons mineurs et de la tête métatarsienne (second
< troisième > quatrième > cinquième) avec diminution de
l’arche MT transversale. L’épreuve musculaire contre résis-
tance démontre une faiblesse du muscle supinateur du mol-
let, du muscle rotateur externe de la hanche et des muscles
centraux (core muscle). La palpation des têtes MT évoque
une douleur franche dans ces articulations ainsi qu’un faible
déplacement distal des coussinets adipeux MT. La patiente
signale une légère dysesthésie entre les deuxième et
troisième têtes MT et les orteils, ce qui concorde avec l’an-
técédent d’excision du névrome. En position debout, la
patiente a de la difficulté à rester en équilibre sur une jambe
et elle manifeste des mouvements pronateurs exagérés, un
valgus important de la cheville, une rotation interne exces-
sive de la jambe, une instabilité et un contrôle déficient du
tronc, du bassin et de la hanche.
Il faut inspecter les orthèses de la patiente, d’une part
pour vérifier si elles ont été conçues et fabriquées de
manière à correspondre à ses caractéristiques biomé-
caniques et, d’autre part, pour déterminer leur fonction dans
5JSCR 2009 • Volume 19, Numéro 2
Le clinicien doit aussi inspecter les
chaussures de la patiente – dans ce
cas, il faut inspecter les bottes de
travail et les autres chaussures que la
patiente porte à la maison lorsqu’elle
vaque à ses occupations courantes, les
chaussures qu’elle choisit pour ses
activités récréatives et son
entraînement; cet examen aide à
évaluer les aspects biomécaniques ainsi
que le facteur contributif des
chaussures à la pathologie.

JSCR 2009 • Volume 19, Numéro 26
la chaussure. Les orthèses avaient été fabriquées sur mesure
et elles semblent adéquatement conçues pour corriger la
pronation excessive, mais le temps et l’usure ayant fait leur
œuvre, elles confèrent une correction et un soutien impar-
faits. Rien n’avait été prévu pour corriger les anomalies bio-
mécaniques de l’avant-pied et la mise en charge excessive.
Traitement
Après avoir procédé à l’examen médical et à l’évaluation de la
biomécanique, le clinicien est en mesure d’établir un plan de
traitement en vue d’atténuer ou de maîtriser la douleur et
l’inflammation, d’améliorer la fonction biomécanique du
pied, de la cheville et du reste de la chaîne cinétique
inférieure et, finalement, d’aider la patiente à retrouver sa
capacité normale pour accomplir ses activités usuelles au
travail, à la maison, pendant ses loisirs et son entraînement.
Il existe de nombreuses modalités thérapeutiques pour
atténuer la douleur et l’inflammation, par exemple la ther-
mothérapie (par le froid ou la chaleur), les interventions
électrophysiques (ultrasons, laser, stimulation électromagné-
tique), l’acupuncture, le massage et la thérapie manuelle.
Bien que ces modalités ne produisent pas de résultats con-
cluants ou que leur efficacité ne soit pas démontrée par des
résultats d’étude probants3, les patients n’en décrivent pas
moins un soulagement de la douleur et une amélioration de
la fonction lorsqu’ils ont recours à ces traitements.
Pour ma part, je fais appel à certaines de ces modalités
thérapeutiques lorsque des patients viennent à la clinique
pour y être traités. Pour leur programme de traitement à
domicile, je leur recommande en général de réchauffer leurs
pieds avant une activité physique afin d’accroître le débit
sanguin et la souplesse des tissus. Ils peuvent, par exemple,
faire tremper leurs pieds dans l’eau chaude durant leur
douche matinale ou utiliser une compresse chaude. Je leur
conseille aussi d’appliquer du froid (glace) après une activité
et à la fin de la journée pour atténuer la réaction inflamma-
toire à la mise en charge excessive.
Les exercices qui visent à soulager la tension dans les
groupes musculaires ainsi que la raideur des articulations
peuvent être très bénéfiques sur le plan biomécanique.
Dans le cas cité, la patiente manifeste les symptômes
caractéristiques de tension du complexe soléaire-gastroc-
némien et du muscle médio-postérieur de la jambe. La
tension dans le muscle du mollet altère la mobilité et la
mécanique de l’articulation TC/SA, accroît la mécanique
de pronation compensatrice ainsi que la force portante
sur le pied. Par conséquent, on devrait lui enseigner des
exercices d’étirement des muscles de la jambe et du mollet
à faire chaque jour à la maison, dès le lever et au coucher.
Je lui enseignerais des exercices de renforcement muscu-
laire pour corriger la faiblesse des muscles du mollet, du
rotateur externe de la hanche et des muscles centraux
(core muscle). Ce programme comprendrait des exercices en
décharge en chaîne cinétique ouverte ainsi que des exer-
cices mobilisant les articulations portantes, en chaîne
cinétique fermée.
Compte tenu du manque de stabilité des articulations por-
tantes, je lui enseignerais aussi une série d’exercices d’équili-
IMPRESSION ET OPINION
Il existe de nombreuses modalités
thérapeutiques pour atténuer la
douleur et l’inflammation, par exemple
la thermothérapie (par le froid ou la
chaleur), les interventions
électrophysiques (ultrasons, laser,
stimulation électromagnétique),
l’acupuncture, le massage et la
thérapie manuelle.

bre et de stabilité à faire régulièrement à domicile pour
améliorer la mécanique statique et dynamique de toute la
chaîne cinétique inférieure. L’amélioration de la stabilité
centrale, de la maîtrise des mouvements du bassin, de la
hanche et des genoux ainsi que la stabilité des pieds et des
chevilles influera favorablement sur la mécanique de la
pronation excessive. Un programme d’exercices d’intensité
graduelle adapté aux exigences de ses activités quotidiennes
au travail, dans les activités quotidiennes et sportives aidera
la patiente à retrouver sa capacité physique normale. Le pro-
gramme d’exercices à faire à domicile est primordial pour
amener les patients à jouer un rôle actif dans leur traitement.
Des chaussures appropriées
Le port de chaussures appropriées est essentiel si on veut
corriger les anomalies biomécaniques à l’origine de la
douleur ressentie dans l’avant-pied. En général, les chaus-
sures doivent procurer le degré requis de contrôle des mou-
vements ou de facilitation des mouvements; elles doivent
amortir suffisamment les chocs et être adaptées aux activités
du sujet. Chez les patients manifestant des pathologies bio-
mécaniques ainsi que les signes et les symptômes décrits
chez cette patiente, les chaussures devraient empêcher la
pronation et la dorsiflexion excessives de l’avant-pied; elles
devraient aussi absorber efficacement les chocs au niveau de
l’avant-pied et de l’arrière-pied.
Afin de corriger la pronation excessive, la chaussure
devrait avoir une coque talonnière rigide, elle devrait résister
à la torsion excessive et ne pas trop plier au niveau de l’avant-
pied et du médio-pied. Les bottes de travail de la patiente
doivent être munies d’un embout d’acier pour satisfaire aux
exigences en matière de sécurité, ce qui rend souvent l’a-
justement difficile. Certaines chaussures de travail sont
munies d’embouts surdimensionnés qui pourraient s’ajuster
plus facilement. Les bottes de travail de conception récente
renferment une semelle intercalaire et une semelle d’usure
qui assurent une bonne traction et un meilleur amortisse-
ment. En plus d’être bien ajustées, les bottes de travail
doivent être fabriquées de matériaux durables qui ne se
dégraderont pas prématurément.
Les chaussures de sport doivent présenter les mêmes
caractéristiques quant au contrôle des mouvements et à
l’amortissement des chocs et elles doivent être adaptées à l’ac-
tivité sportive pratiquée par la patiente (le jogging). Je recom-
mande des chaussures suffisamment profondes, munies d’une
semelle intérieure amovible permettant d’installer l’orthèse.
Les sandales de marche profilées doivent être préférées
aux tongs. Quant aux chaussures de ville, de nombreux mo-
dèles récents offrent les caractéristiques décrites ci-dessus
sans compromettre l’élégance de la chaussure.
Je conseille à mes patients de porter des chaussures habil-
lées seulement lorsque c’est absolument nécessaire. Je
recommande fortement à tous mes patients qui souffrent de
douleur à l’avant-pied de ne jamais marcher pieds nus, en
chaussettes ou en pantoufles. Les chaussures doivent être
suffisamment bien ajustées pour empêcher le glissement
latéral ou le va-et-vient excessif du pied dans la chaussure.
Les patients qui ont un avant-pied large et un hallux valgus
commettent fréquemment l’erreur d’acheter des chaussures
trop grandes pour compenser ces déformations. La plupart
des chaussures peuvent être modifiées (en les étirant, en les
perçant ou en les découpant) pour qu’elles épousent le con-
tour du pied du patient, si nécessaire. Ces modifications
peuvent être faites par un cordonnier ou un cordonnier
orthopédique agréé.
À titre de praticiens d’expérience, nous comprenons bien
les besoins particuliers de nos patients en matière de chaus-
sures. Il m’arrive souvent de rédiger une ordonnance com-
prenant le dessin des composants requis. J’oriente aussi mes
patients vers des boutiques de chaussures où on comprend
la conception et la biomécanique des chaussures ainsi que
leur ajustement, où on offre une vaste gamme de marques, de
modèles et de tailles de chaussures au design de qualité; en
outre, les responsables de ces boutiques communiquent avec
moi en cas de questions ou de difficultés. Je rappelle à mes
patients d’apporter leurs orthèses et de porter les mêmes bas
qu’à l’habitude lorsqu’ils vont essayer des chaussures.
Les orthèses
Bien que la littérature fondée sur les résultats cliniques et
scientifiques soit peu abondante et non concluante quant à
l’efficacité des orthèses fabriquées sur mesure, certaines
études montrent que ces orthèses procurent aussi des bien-
faits chez les patients qui souffrent de métatarsalgie4-8. Dans
le cas à l’étude, la patiente obtiendrait des bienfaits de nou-
velles orthèses faites sur mesure pour corriger les anomalies
JSCR 2009 • Volume 19, Numéro 2 7
Figure 1
Exemple des composants d’une orthèse
Cette image est une gracieuseté de Paris Orthotics Ltd.,Vancouver, C.B.

JSCR 2009 • Volume 19, Numéro 28
EDITORIALIMPRESSION ET OPINION
mécaniques de pronation excessive. La coquille de l’orthèse
devrait être fabriquée d’un matériau qui n’est pas trop flexi-
ble; elle devrait être suffisamment large pour s’adapter à la
forme, à la taille et à l’anatomie du pied; elle devrait avoir des
points d’appui intrinsèques ou extrinsèques, ou les deux, à
l’arrière-pied et au milieu du pied et une coquille talonnière
profonde. Enfin, la coquille devrait entièrement garnie d’un
revêtement coussiné pour amortir les chocs (voir la Figure 1
pour un exemple des composants d’une orthèse).
Les orthèses doivent être fabriquées de manière à tenir
compte de certaines particularités du pied, par exemple en
étant munies d’un coussinet MT correctement positionné,
d’un relief ou un découpage particulier en cas d’une tête MT
douloureuse4-8 (voir la Figure 2 pour des exemples de modi-
fications diverses du pied antérieur dues à la métatarsalgie).
Le praticien doit vérifier que les orthèses s’ajustent cor-
rectement aux chaussures. Pour cette patiente, je recomman-
derais la fabrication de deux paires d’orthèses – une paire à
laisser en permanence dans ses bottes de travail et une autre
à utiliser dans ses autres chaussures. Pour les patients qui
doivent porter des chaussures de ville au travail ou au cours
de leurs activités quotidiennes, il pourrait être souhaitable
de faire fabriquer des orthèses plus petites et plus discrètes
qui s’adaptent bien à ces types de chaussures.
Enseignement des patients
Tout plan de traitement global doit comprendre des inter-
ventions pour renseigner le patient sur la pathologie
présente, sur les facteurs étiologiques ainsi que sur les objec-
tifs et les effets bénéfiques du traitement. Un patient bien
informé est un patient autonome qui participera activement
à son traitement avec la ferme intention d’améliorer sa santé
et son bien-être.
En résumé, les patients qui éprouvent une douleur à
l’avant-pied manifestent de multiples facteurs étiologiques
ainsi qu’une pathomécanique qui leur est propre. Une éva-
luation approfondie est essentielle à l’élaboration d’un plan
de traitement approprié. Ce plan de traitement comprend
plusieurs volets pour corriger les diverses causes des anoma-
lies. Il devrait comprendre des éléments passifs, comme le
port de chaussures adaptées, les orthèses et l’enseignement
du patient, ainsi que des éléments dynamiques comme un
programme complet d’exercices à domicile et un programme
de traitement. Après tout, ce n’est pas nous qui rétablissons
le bien-être des patients – ce sont eux qui cheminent pour
recouvrer un plus grand bien-être.
Russ Horbal est physiothérapeute et codirecteur du Centre de phy-
siothérapie sportive – LifeMark à la Clinique Pan Am à Winnipeg,
au Manitoba. Il est chargé de cours en physiothérapie à l’École de
réadaptation médicale, à la Faculté de médecine de l’Université du
Manitoba. Il est également chargé d’enseignement au Département
de médecine familiale, à la Faculté de médecine de l’Université du
Manitoba. Russ est titulaire d’un diplôme d’études supérieures en
physiothérapie du sport et thérapeute en sport agréé.
Références :
1. Bardelli M, Turelli L, Scoccianti G. Definition and classification of
metatarsalgia. Foot and Ankle Surgery 2003; 9:79-85.
2. Scranton PE. Metatarsalgia: diagnosis and treatment. J Bone Joint Surg Am
1980; 62:723-32.
3. Vliet Vlieland TPM. Non-drug care for RA – is the era of evidence-based
practice approaching? Rheumatology 2007; 46:1397-1404.
4. Postema K, Burm PE, Zande ME, et coll. Primary metatarsalgia: the
influence of a custom moulded insole and a rocker on plantar pressure.
Prosthet Orthot Int 1998; 22(1):35-44.
5. Chalmers AC, Busby C, Goyert J, et coll. Metatarsalgia and rheumatoid
arthritis – a randomized, single blind, sequential trial comparing 2 types of
foot orthosis and supportive shoes. J Rheumatol 2000; 27(7):1643-7.
6. Price M, Tasker J, Taylor N, et coll. Not just a piece of plastic? A survey of
orthotic effectiveness within a podiatry surgery department. British Journal
of Podiatry 2002; 5(2):36-40.
7. Poon C, Love B. Efficacy of foot orthotics for metatarsalgia. The Foot 1997;
7:202-4.
8. Doxey G. Management of metatarsalgia with foot orthotics. J Orthop
Sports Phys Ther 1985; 6(6):324-33.
Figure 2
Modifications diverses du pied antérieur dues à
la métatarsalgie8
Ces images sont une gracieuseté de Paris Orthotics Ltd.,Vancouver, C.B.
Releveur
métatarsien
Barre
métatarsienne
Adaptation pour
tenir compte
d’une lésion sous
la 3etête MT
1
/
5
100%