1 Contribution de l`Association Française d`Urologie au

1
Contribution de l’Association Française d’Urologie
au travail préparatoire du Plan Cancer 3
L’Association Française d’Urologie (AFU), association reconnue d’utilité publique, est
l’unique société savante de cette spécialité. Au total 1120 urologues en sont membres actifs,
ce qui représente plus de 95% des urologues exerçant en France (Source AFU/ CNOM).
L’urologie est une spécialité médico-chirurgicale dont la cancérologie occupe près de
la moitié du champ de son activité selon les derniers recensements (2011-2012). En effet,
les trois organes les plus souvent atteints primitivement par le cancer en France
appartiennent en effet à la sphère urogénitale : la prostate, la vessie et le rein. Ce sont donc
environ 500 urologues, équivalent-temps plein, qui se consacrent aujourd’hui à l’onco-
urologie. L’AFU est donc un acteur incontournable et expérimenté des traitements des
cancers relevant de sa spécialité. Elle souhaite, comme elle l’a fait par le passé, participer
activement au Plan Cancer III.
C’est pourquoi, l’Association Française d’Urologie apporte 70 propositions axées sur la
lutte contre les inégalités face à la maladie, la recherche, la coordination et la performance
des soins, le bien être des patients, avec pour objectif, comme l’a souligné le Président
François HOLLANDE, de préparer la France "aux nouveaux enjeux liés aux progrès
médicaux".
Pr. Thierry LEBRET Dr. Xavier REBILLARD
Secrétaire Général Secrétaire Général adjoint
Dr. Patrick COLOBY, Président
Dr. Georges KOURI, Vice Président
Pr. Arnaud MEJEAN, Trésorier
Dr. Denis PRUNET, Trésorier adjoint

2
1. Axe prévention et dépistage des cancers.
Prévention et dépistage des cancers urologiques.
La prévention et le dépistage du cancer concernent plusieurs organes de la sphère
uro-génitale. Concernant les tumeurs de la vessie, il nous faut prévenir l’exposition aux
carcinogènes (exposition professionnelle ou intoxication tabagique) pour éviter la survenue
des cancers ou réduire leur gravité. Il a été démontré qu’en plus d’être un facteur
directement carcinogène sur l’urothélium vésical, le tabac concourt au passage du bas grade
vers le haut grade tumoral, précipitant le patient vers une évolution péjorative : l’infiltration
tumorale et la diffusion métastatique. Cette diffusion métastatique a largement été étudiée et
synthétisée dans le rapport de l’AFU de 2008 (Les métastases des cancers urologiques : T.
Lebret et A. Méjean). La lutte contre le tabagisme doit être intensifiée. L’AFU propose une
meilleure collaboration avec les tabacologues. Il est nécessaire, pour les patients dont le
tabac peut être à l’origine de la survenue de leur tumeur de la vessie, d’envisager des
consultations de tabacologie beaucoup plus systématisées au sein d’un réseau qu’il est
nécessaire de renforcer.
Proposition AFU :
- Structurer la collaboration entre les urologues et les unités d’addictologie pour la prise en
charge des patients fumeurs porteurs d’une tumeur de la vessie. Les informations sur ces
services d’addictologie pourraient être rappelées sur le site Urofrance1
Il est également souhaitable de promouvoir des actions de prévention sur les liens
entre l’alimentation, l’activité physique et les cancers. Plusieurs études montrent, pour le
cancer de la prostate ou du rein, que des bénéfices sont obtenus par la modification des
comportements alimentaires sur le risque d’évolution de la maladie, de survenue de
métastases et même de décès.
Proposition AFU :
- Proposer un schéma d’investigation et d’actions afin de mieux comprendre les effets de la
nutrition sur la survenue d’un cancer de la prostate ou du rein. La création d’une enquête cas
témoins ou registre avec enquête alimentaire pourrait favoriser cette action.
- Diffuser et utiliser des données épidémiologiques qui seront récoltées dans la cohorte
COBLANCE.
1 www.urofrance.fr site web de l’AFU

3
Prévention des cancers professionnels.
Le renforcement de la prévention des cancers liés à l’environnement, en particulier
dans le domaine professionnel, est également une mission à poursuivre dans le Plan
Cancer III. En ce qui concerne l’urologie, les déclarations de maladies professionnelles sous-
estiment très largement ces facteurs (enquête SUMER). En effet, en France, seules 0,4%
des tumeurs de la vessie donnent lieu à une déclaration de présomption d’une origine
professionnelle. Pourtant on estime que les toxiques professionnels peuvent être incriminés
pour près de 14 % des patients (source INCA - 2013). Le Comité de Cancérologie de l’AFU
(CCAFU) a contribué à un travail sur ces toxiques, en particulier sur les amines aromatiques,
l’arsenic et sur les hydrocarbures polycyclique aromatique. De nombreuses améliorations
des conditions de travail ont déjà été effectuées (port de masque, extraction d’air, bain
étanche, modifications des huiles de lubrification…), mais beaucoup d’autres sont à mettre
en place.
Des recommandations ont été mises en place en avril 2012 par la société française de
médecine du travail, établies en collaboration avec l’AFU, sur la « surveillance médico-
professionnelle des travailleurs exposés ou ayant été exposés à des agents chimiques
cancérogènes pour la vessie ». L’AFU a diffusé ces recommandations et aide à leur
implémentation. Cette action doit être renforcée.
Pour le cancer de la prostate une étude KARUprostate a été lancée pour répondre
aux interrogations sur l’impact de la chlordécone et autres dérivés organo-chlorés. Elle a
pour but d’augmenter le risque de survenue du cancer de la prostate et de déterminer les
autres facteurs de risque en Guadeloupe (Pr Blanchet, Pr L Multigner au CHU de Fort de
France et INSERM Rennes).
Les études sur les facteurs héréditaires doivent également être soutenues et les
travaux sur le cancer de la prostate du groupe collaboratif du Pr Olivier Cussenot, urologue
de l’Université Pierre et Marie Curie, devraient permettre de mieux identifier les cartes
génétiques de ces cancers familiaux ; ces travaux s’inscrivent dans le cadre du programme
International Cancer Génome Consortium (ICGC).
Proposition AFU :
-
Stimuler la recherche systématique des facteurs professionnels (liste de professions
exposées et liste des toxiques) pouvant être incriminés comme carcinogène au cours
des consultations d’urologie afin de déclarer ces informations et de constituer une
base de données. Y insérer les facteurs familiaux, une action similaire devrait être
menée pour repérer les individus et familles à risque et favoriser les enquêtes
oncogénétiques.

4
Prévention tertiaire des effets secondaires induits par les traitements hormonaux du
cancer de la prostate.
En accompagnement de toute prescription d’hormonothérapie, l’AFU a mis à la
disposition des patients des kits hormonosanté. Ils permettent aux hommes sous castration
pour leur cancer de la prostate, de bénéficier d’un accompagnement alimentaire et d’un
« coaching » physique afin de lutter contre le syndrome métabolique et contre l’ostéopénie
induite. Ce type d’action doit être renforcé et diffusé pour l’ensemble des patients dans des
programmes élargis d’éducation thérapeutique dont beaucoup des appels à projet restent de
fait le plus souvent ciblés sur les maladies chroniques non cancérologiques. Des actions
similaires doivent être envisagées pour les autres cancers urologiques sous la forme de
programme d’éducation thérapeutique, notamment les tumeurs de la vessie n’infiltrant pas le
muscle. L’AFU encourage la recherche dans ce domaine en attribuant annuellement une
bourse sur cette thématique.
Proposition AFU :
- Développer l’éducation thérapeutique en améliorant la collaboration interprofessionnelle, en
particulier pour le cancer de la vessie et pour le cancer de la prostate sous
hormonosuppression.
Prévention des cancers d’origine infectieuse
La recherche sur la prévention des cancers génitaux d’origine infectieuse est soutenue
par l’AFU pour évaluer chez l’homme, les conséquences de l’infection par certains types de
virus HPV. C’est le cas du cancer du pénis avec le rôle du portage d’HPV dans le sperme.
Sa présence est estimée à 10 à 15% dans une population d’hommes jeunes sexuellement
actifs sans lésions et jusqu’à 60% chez les hommes ayant des antécédents de lésions
cutanéo-muqueuses. Ces recherches sont coordonnées par le Pr Droupy, urologue au CHU
de Nîmes-Montpellier.
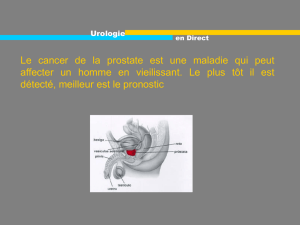
Stratégie diagnostique du cancer de la prostate.
En ce qui concerne le cancer de la prostate, la mortalité a reculé ces deux dernières
décennies, mais aujourd’hui encore, chaque année, surviennent près de 9 000. Le dépistage
du cancer de la prostate a été l’objet de nombreux débats qui malheureusement sont
brouillés par la confusion entre dépistage, diagnostic précoce et traitement. Il est
nécessaire d’informer les hommes sur les incertitudes en termes de santé publique du
dépistage, tout comme de l’intérêt individuel de la détection précoce. Il est important de

5
définir les risques liés au sur-traitement (évalué à 30%), mais aussi du risque de sous-
traitement pour des cancers. Ils peuvent ensuite s’avérer agressifs s’ils étaient négligés. Ces
notions restent toujours à considérer en fonction de l’espérance de vie et des comorbidités
de l’individu ; le cancer de la prostate qui n’était pas un problème de santé publique quand
cette espérance de vie en bonne santé était de 60 ou 65 ans, le devient avec le
vieillissement de la population.
L’AFU contribue au projet OBSERVA-PUR qui analyse les données des grandes bases
nationales de santé PMSI, SNIIRAM, ALD, Cepi-DC,.... L’objectif est d’analyser les pratiques
médicales par la consommation et le recours aux soins. La méthode consiste à repérer, dans
ces bases nationales, regroupées et chaînées par l’assurance maladie, les patients souffrant
de certaines pathologies urologiques. On observe ainsi dans le temps, les différents
traitements reçus pour chacune de des pathologies, les comorbidités et leurs prises en
charge, la consommation de soins remboursés (biologie, radiologie, actes chirurgicaux,
traitements médicaux, consultations de médecine générale ou spécialisée). OBSERVA-PUR
porte sur la totalité de la population française des assurés sociaux et donne des résultats
pertinents dès lors que la pathologie observée est clairement définie par ses codes CIM10 et
ses traitements spécifiques médicaux ou chirurgicaux. Le travail principal porte sur les
pathologies prostatiques, dont le cancer. Les résultats concernant la prise en charge de
l’hypertrophie bénigne de la prostate ont été publiés2. Des résultats préliminaires concernant
la prise en charge du cancer de la prostate ont été insérés dans le rapport de l'OPEPS3
(Office Parlementaire d'Evaluation des Politiques de Santé) sur le dépistage et le traitement
initial du cancer de la prostate. Les résultats consolidés avec 5 ans d’analyse vont l’être
prochainement. Il importe de renforcer cette première expérimentation et de la développer
pour les autres tumeurs uro-génitales. De plus la possibilité de produire des résultats
individuels de pratique afin de les comparer aux résultats nationaux agrégés et aux
référentiels de pratique, contribue à favoriser l’auto-évaluation des pratiques par chaque
praticien dans le cadre de son DPC, la prise en compte de ses écarts aux recommandations
nationales et conduire à la mise en place de mesures correctrices pour leur amélioration.
Cette démarche globale est évaluée par l’Organisme DPC AFU.
Proposition AFU :
-
Clarifier par des informations simples, une pratique raisonnée de la prescription du
PSA, l’importance de l’examen clinique et la conduite à tenir face à un premier
dosage de PSA.
2 Lukacs B, et al. Management of Lower Urinary Tract Symptoms Related to Benign Prostatic Hyperplasia in Real-life Practice in France: A
Comprehensive Population Study. Eur Urol (2013)
3 Rapport de l'OPEPS sur le dépistage et le traitement initial du cancer de la prostate (2009). http://www.senat.fr/rap/r08-318/r08-3181.pdf
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%