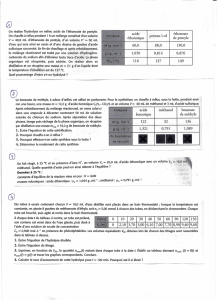
comment traite-t-on l`encéphalopathie hépatique ?

NOVEMBRE 2010 VOL. 57 N° 7 QUÉBEC PHARMACIE 13
WWW.PROFESSIONSANTE.CA
Comment traite-t-on
l’encéphalopathie hépatique ?
L’encéphalopathie hépatique (EH) est un syndrome neuropsychiatrique réversible associé à une atteinte hépatique aiguë ou chronique et
caractérisé par des déficits cognitifs et moteurs de gravité variable (trouble du sommeil, comportement inapproprié, astérixis [mouvements
involontaires de flexion et d’extension des poignets, lents, irréguliers et de grande amplitude], coma, etc.)1-5. Chez le patient cirrhotique,
sans transplantation hépatique, le taux de survie un an après le premier épisode d’EH n’est que d’environ 50 %1,3,6. L’efficacité des
différents agents utilisés pour prévenir et maîtriser les signes et symptômes d’EH reste à ce jour peu documentée. Les disaccharides non
absorbables, certains antibiotiques et le benzoate de sodium (Na+) ou de potassium (K+) font partie de l’arsenal thérapeutique.
Près de 70 % des patients cirrhotiques auront
de légers signes et symptômes d’EH qui per-
turberont leur quotidien3. L’EH est aussi le
principal motif d’hospitalisation de près du
tiers des patients en cirrhose avancée3. Quoi-
que les mécanismes physiopathologiques de
l’EH ne soient pas complètement élucidés,
une accumulation d’ammoniac (NH3) au
niveau cérébral, en raison d’une diminution
de son métabolisme hépatique, ainsi que la
présence d’une réponse inflammatoire systé-
mique joueraient un rôle clé1-6.
Prise en charge
Le diagnostic d’EH est un diagnostic d’exclu-
sion. Toute autre cause pouvant expliquer
l’altération de l’état mental du patient doit
être écartée (désordre métabolique, intoxica-
tion, infection du système nerveux, trauma-
tisme crânien, etc.)1-6. Les facteurs potentiel-
lement précipitants sont ensuite identifiés et
corrigés. Un facteur réversible est présent
chez plus de 80 % des patients3. Tout ce qui
stimule la production intestinale ou rénale de
NH3 (constipation, hémorragie gastro-intes-
tinale, alcalose, hypokaliémie, etc.) ou com-
promet son élimination (dérivation porto-
systémique, déshydratation, etc.), provoque
une réaction inflammatoire (infection, néo-
plasie, etc.), altère la neurotransmission
(médicaments anxiolytiques, sédatifs et hyp-
notiques, hyponatrémie sévère, etc.) ou cause
directement des dommages hépatiques
(consommation excessive d’alcool, etc.) ris-
que de précipiter un épisode d’EH chez un
patient cirrhotique1,5,6. Enfin, un traitement
est amorcé pour maîtriser les signes et symp-
tômes de l’épisode actuel et prévenir les
récurrences. En raison du peu de documen-
tation de qualité sur l’efficacité des différents
agents utilisés dans cette indication et de l’ab-
sence de lignes directrices à jour sur le sujet,
le choix de la thérapie optimale repose prin-
cipalement sur l’expérience du clinicien.
Mesures non pharmacologiques
Un régime riche en fibres et sans restriction
protéinique (1-1,5 g/kg/jour) est mainte-
nant recommandé chez tous les patients
cirrhotiques1-6. En plus de prévenir la consti-
pation, les fibres acidifient le milieu intesti-
nal, ce qui favorise la conversion du NH3 en
NH4
+, ion très faiblement absorbé. Par
ailleurs, un apport protéinique adéquat
assure le maintien d’une bonne masse mus-
culaire. Chez le patient cirrhotique, le NH3
est davantage métabolisé à ce niveau4.
Les disaccharides
non absorbables
Les disaccharides non absorbables, tels que
le lactulose, sont utilisés en première inten-
tion pour prévenir et traiter l’EH. Cela dit,
dans une récente revue systématique, ils ne
se sont pas avérés supérieurs au placebo ou
à l’absence d’intervention pour maîtriser les
signes et symptômes d’EH7. La transforma-
tion du lactulose en acides acétique et lacti-
que dans l’intestin acidifierait le milieu, ce
qui réduirait la quantité de bactéries coli-
formes productrices d’NH3 et favoriserait la
conversion du NH3 en NH4
+. Dans une
moindre mesure, son effet laxatif augmen-
terait l’élimination intestinale du NH3
1-3,6,8.
En traitement chronique, le lactulose s’ad-
ministre par voie orale à raison de 15 à
45 mL deux à quatre fois par jour afin d’ob-
tenir quotidiennement deux à trois selles
molles1-5. En présence d’iléus ou d’une
diminution marquée de l’état de conscience,
la voie rectale peut être utilisée (300 mL de
lactulose dans 700 mL d’eau ou de solution
physiologique saline, en lavement à retenir
30 à 60 minutes et à répéter au besoin)1-3,5,8.
Le fabricant recommande d’éviter la prise
d’autres laxatifs, car une augmentation du
nombre de selles pourrait inciter le patient
à diminuer ses doses quotidiennes de lactu-
lose9. Malheureusement, l’inconfort gastro-
intestinal associé au lactulose et le goût
sucré de ce produit peuvent compromettre
l’observance du patient1-3,5,8. Enfin, le lactu-
lose est un médicament d’exception qui
nécessite un code (GI 29) pour être rem-
boursé par la Régie de l’assurance maladie
du Québec (RAMQ).
Texte rédigé par Catherine Ouellet, B. Pharm.,
M.Sc., Centre hospitalier de l’Université
de Montréal.
Texte original soumis le 6 septembre 2010.
Texte final remis le 14 septembre 2010.
Révision : Geneviève Duperron, B. Pharm.,
Sophie Parent, B. Pharm., M.Sc.
PLACE AUX QUESTIONS

14 QUÉBEC PHARMACIE VOL. 57 N° 7 NOVEMBRE 2010
Les antibiotiques
Les antibiotiques sont administrés en tant
qu’ajout au lactulose ou, en cas d’intolérance,
comme solution de rechange à celui-ci. Leur
modeste efficacité pour cette indication
résulterait de leur capacité à éliminer les bac-
téries coliformes productrices de NH3 et à
réduire le passage des bactéries à travers la
paroi intestinale et l’inflammation systémi-
que subséquente1,3,6. La néomycine n’est plus
recommandée en raison de son risque de
néphrotoxicité et d’ototoxicité1,3,4,6,8. Le
métronidazole est souvent administré, habi-
tuellement à raison de 250 mg deux fois par
jour, malgré le peu de données sur son effica-
cité1-3. Son risque de neurotoxicité lors d’une
prise prolongée et ses interactions significa-
tives avec l’alcool et la warfarine doivent être
considérés3. Enfin, la rifaximine a récem-
ment été approuvée aux États-Unis pour la
prévention secondaire de l’EH. Elle serait au
moins aussi efficace que les agents tradition-
nellement utilisés, et mieux tolérée2-6,8. Cet
antibiotique n’est toutefois pas encore com-
mercialisé au Canada.
Benzoate de sodium (Na+)
ou de potassium (K+)
D’autres médicaments ou suppléments ali-
mentaires, tels que le benzoate, les probioti-
ques, l’acarbose et le zinc, sont parfois ajoutés
à la thérapie conventionnelle, même si leur
efficacité reste anecdotique. En raison de son
usage dans certains centres hospitaliers du
Québec et des difficultés liées à son approvi-
sionnement, on accordera une attention par-
ticulière au benzoate de Na+ ou de K+. Cet
agent contribuerait à l’élimination du NH3 en
se conjuguant à la glycine au niveau tissulaire
pour former de l’acide hippurique, une molé-
cule avec un groupement -NH qui sera excré-
tée par voie rénale3,4,8. Dans une étude de fai-
ble envergure, le benzoate s’est avéré aussi
efficace et sécuritaire que le lactulose pour
maîtriser les signes et symptômes d’EH10.
Cependant, la prise de benzoate à une dose
efficace (3 g, trois fois par jour, habituelle-
ment) entraîne un apport non négligeable de
Na+ (7 mEq/g) ou de K+ (6,2 mEq/g), ce qui
nécessite un suivi étroit des électrolytes, sur-
tout en présence d’insuffisance rénale. Aussi,
de nombreux patients se plaignent de nau-
sées3. La poudre de benzoate est disponible
chez la plupart des fournisseurs d’ingrédients
pour préparations magistrales. Elle est condi-
tionnée en sachets de 1 g ou de 3 g. Des cap-
sules peuvent aussi être préparées, moyen-
nant certains frais. La poudre peut être
incorporée à une faible quantité de liquide ou
de nourriture pour faciliter sa prise. Le ben-
zoate n’est pas couvert par la RAMQ.
En résumé, l’EH est une complication fré-
quente de la cirrhose avancée dont les méca-
nismes ne sont pas totalement élucidés. La
transplantation hépatique demeure le seul
traitement curatif. Une bi- ou trithérapie
est habituellement nécessaire pour en maî-
triser les signes et symptômes. Le pharma-
cien peut contribuer à l’atteinte des résul-
tats thérapeutiques escomptés en s’assurant
de l’observance du traitement prescrit par le
patient et en intervenant, au besoin, pour
prévenir, atténuer ou éliminer certains fac-
teurs potentiellement précipitants (prise de
médicaments sédatifs, constipation, déshy-
dratation, etc.). n
Références
1. Blei AT, Córdoba J. The Practice Parameters Commit-
tee of the American College of Gastroenterology.
Hepatic encephalopathy – Practice guidelines. Am J
Gastroenterol 2001; 96(7): 1968-76.
2. Thompson JR. Treatment guidelines for hepatic
encephalopathy. Pharmacotherapy 2010; 30(5 Pt
2): 4S-9S.
3. Al Sibae MR, McGuire BM. Current trends in the
treatment of hepatic encephalopathy. Ther Clin Risk
Manag 2009; 5: 617-26.
4. Wright G, Jalan R. Management of hepatic enceph-
alopathy in patients with cirrhosis. Best Pract Res Clin
Gastroenterol 2007; 21(1): 95-110.
5. Munoz SJ. Hepatic encephalopathy. Med Clin N Am
2008; 92: 795-812.
6. Romero-Gómez M. Pharmacotherapy of hepatic
encephalopathy in cirrhosis. Expert Opin Pharma-
cother 2010; 11(8): 1317-27.
7. Als-Nielsen B, Gluud LL, Gluud C. Non-absorbable
disaccharides for hepatic encephalopathy : System-
atic review of randomized trials. BMJ
2004; 328(7447): 1046-51.
8. Phongsamran PV, Kim JW, Cupo Abbott J, et coll.
Pharmacotherapy for hepatic encephalopathy. Drugs
2010; 70(9): 1131-48.
9. Association des pharmaciens du Canada. Mono-
graphie du lactulose. Compendium des produits et
spécialités pharmaceutiques. Ottawa : Association
des pharmaciens du Canada, 2010: 1400.
10. Sushma S, Dasarathy S, Tandon RK, et coll. Sodium
benzoate in the treatment of acute hepatic enceph-
alopathy : A double-blind randomized trial. Hepato-
logy 1992; 16(1): 138-44.
QUESTIONS DE FORMATION CONTINUE
Veuillez reporter vos réponses dans le formulaire de la page 74
2) Parmi les énoncés suivants, lequel est faux ?
A. Le traitement optimal de l’EH n’est pas encore clairement
établi.
B. Dans le traitement de l’EH, la dose quotidienne de lactulose
doit être ajustée de façon à obtenir 2 à 3 selles molles
par jour.
C. Tous les laxatifs sont d’égale efficacité pour maîtriser
les signes et symptômes d’EH.
D. La dose totale quotidienne de métronidazole dans
le traitement de l’EH est habituellement moindre
que celle recommandée pour traiter une infection
(p. ex., vaginose bactérienne).
E. La prise de benzoate de K+ à raison de 3 g, trois fois par
jour, représente à elle seule un apport quotidien de K+
de près de 60 mEq.
3) Parmi les énoncés suivants, lequel est vrai ?
A. Tout patient cirrhotique à risque d’EH devrait respecter
un régime alimentaire restreint en protéines.
B. Un régime riche en fibres est recommandé chez tous
les patients cirrhotiques.
C. Le taux important d’inobservance de la prise de lactulose
s’explique principalement par son coût très élevé.
D. La rifaximine est commercialisée au Canada,
mais sa prise n’est pas indiquée en EH.
E. Le benzoate de Na+ ou de K+ est un médicament
d’exception du régime public d’assurance médicaments
de la RAMQ.
PLACE AUX QUESTIONS
1
/
2
100%