08/02/13 FONCTION LEYDIGIENNE ET SPERMATOGENESE

1
08/02/13
FONCTION LEYDIGIENNE ET SPERMATOGENESE
I- Introduction
A. Rappels
- Axe gonadotrope : hypothalamus hypophyse
- Spermatogenèse : de la puberté → sénescence (développement continu)
- L’âge maternel le risque d’anomalie chromosomique (T21, T18)
- L’âge paternel aurait aussi un effet, surtout à partir de 50 ans : risque de pathologie épigénétique. Mais si le père
est âgé et que l’ovocyte est jeune : il peut corriger.
- La fonction testiculaire est très affectée par son environnement, surtout pendant le développement fœtal : il faut
que la t° extérieure soit de 2 à 3°C de moins que la température physiologique.
B. Pathologie de la stérilité masculine
- Cryptorchidie +++ : absence de descente du testicule dans les bourses.
Peut être vu à l’échographie in utero ou pendant l’examen clinique du NN à la naissance.
- Varicocèle donne des infertilités excrétoires
- Perturbateurs endocriniens (pesticides, métaux lourds, pollution) : affectent la fonction biologique et endocrine
du testicule (ou de l’ovaire) : la fertilité masculine.
- Stress oxydant, activité mitochondriale (intense : dégage bcp de radicaux libres) : effets non désirables
C. Rappel : histologie du testicule
- Testicule lieu de la spermatogenèse
- A la sortie du tube séminifère, le spz est ni mobile, ni fécond il
faut acquérir la mobilité et la réaction acrosomique
o Pourquoi fait-on des biopsies testiculaires si le spz n’est pas
mature ?
1° On n’a pas besoin de mobilité pour les fécondations
car on l’injecte directement dans l’ovocyte (micro-
injection)
2° On n’a pas besoin de réaction acrosomique : on a
des milieux de cultures qui peuvent l’aider à le faire.
- Spermatogonies (gamètes) entourées essentiellement des de
Sertoli ( de soutien) + de Leydig : nécessite un dialogue entre
elles.
- La spermatogenèse, contrairement à la fonction ovarienne, dure de la puberté jusqu’à la mort et est une
fonction continue (≠ cyclique chez la femme)
D. Rappel : Embryologie

2
- Stade embryonnaire
o Différenciation sexuelle testiculaire (testostérone) et régression des dériviés Müllériens (AMH)
o Pathologie : ambiguïté sexuelle
- Période fœtale (14ème semaine)
o très importante de l’activité des de Leydig sous l’influence de l’HCG maternelle
o Descente testiculaire / croissance pénis
o Pathologies : cryptorchidie, micropénis
- Période néo-natale
o Taux de testostérone similaire à celui de la puberté
- Période pré pubertaire
o 2ème phase de prolifération et de différenciation des de Leydig
o progressive de la testostérone
o Développement des organes génitaux, des caractères sexuels secondaires, pilosité, libido, sexualité,
spermatogenèse, os, muscle
o Pathologies : impubérisme, eunuchisme, gynécomastie, infertilité
- Période « andropause » (mid-life crisis)
o de la testostérone
Par atrophie des de Leydig
Par insuffisance de l’axe hypothalamo-hypophysaire
Par déclin des capacités de stéroïdogenèse
o Pathologie : baisse de la libido, tr sexuels, dépilation, faiblesse musculaire, ostéoporose
Rq : Il faut diagnostiquer de manière très précoce l’impuberté.
Syndrome de Klinefelter
très important de le repérer très tôt, car les patients ont une spermatogenèse au début
biopsie
testiculaire et conservation du sperme chez le jeune garçon.
Rq : grand sportif : tirent sur leur réserve de
souches : garde la forme. Le jour où ils arrêtent le sport : la condition physique
dégringolent
on ne peut pas récupérer.
Rq : pour toute consultation de stérilité masculine ou féminine : on demande un dosage de la testostérone
II- La fonction Leydigienne
A. La de Leydig
- Rôle important : de la testostérone, déclenche la spermatogenèse
- Histologie
o Sont des interstitielles, dans le tissu conjonctif lâche des espaces inter-tubulaires
o Ressemble à des épithéliales : petites avec noyau concentré
- Physiologie :
o Sont des endocrines essentiellement : sécrète surtout l’hormone sexuelle mâle : la testostérone, qui
diffuse dans le sang ainsi que dans le voisinage immédiat, sous le contrôle de l’axe gonadotrope.
o La testostérone agit au niveau testiculaire pour activer la spermatogenèse, véhiculée dans le sang pour
agir également sur d’autres organes, comme le cerveau.
o Soumise à une vraie voie de signalisation
- Voie de signalisation :

3
o Sous le contrôle de l’axe gonadotrope: LH sécrétée
par l’hypophyse doit trouver son récepteur sur la
de Leydig
Si « bonne » LH : arrive sur le R mais R
polymorphique anormal la LH ne joue pas son
rôle
Il faut que la LH et son R soient normaux
o La LH se fixe à son R : active la voie de
signalisation qui passe par l’adényl cyclase avec
production d’AMPc.
o Grâce à l’activité de la protéine kinase A : active le
génome de la de Leydig transcription de gène
responsable maturation de l’ARN traduction
des ARN en protéine fonctionnelles dans le
cytoplasme production de la testostérone.
o Pour que la de Leydig synthétise de la
testostérone suite à l’activation, il lui faut de la matière 1ère :
Lipoprotéine L qui reçoit le cholestérol (plus il y en a, plus on a de testostérone)
o Les canaux calciques doivent également s’activer
o Enzyme clé P450 dans la mitochondrie : une des causes majeure de pathologie cancéreuse.
Au niveau thérapeutique, on peut mettre un système d’inhibiteur d’enzymes pour augmenter ou baisser
la production de testostérone.
- Dysfonctionnements :
o Mitochondrie : principale source d’énergie mutation du génome mitochondrial entraine des maladies
mitochondriales mutations dans l’ADN mitochondrial qui peut entrainer un dysfonctionnement sur la
voie de signalisation et la production de la testostérone.
o Si la lipoprotéine qui doit recevoir le cholestérol est défaillante ou pas assez présente : ne capte pas
assez de cholestérol moins de testostérone
B. La testostérone
- Sécrétion de testostérone
o La production est commandée par la LH hypophysaire
o Il existe un mécanisme de rétrocontrôle négatif incluant l’hypothalamus
o La FSH hypophysaire agit sur les se Sertoli en provoquant la production dans ces dernières d’une
protéine liant la testostérone : ABP (Androgen Binding Protein)
o De cette façon, la testostérone peut être transportée par les de Sertoli dans la zone luminale et y être
concentrée.
o La testostérone est essentielle pour la spermatogenèse.
o Elle est aussi transportée par le sang et la lymphe
o Elle agit apparemment sur tous les tissus, en particulier sur le cerveau et les organes génitaux eux-
mêmes.
- Rôles de la testostérone
o Chez le fœtus (> 11ème semaine) : transformation des canaux de Wolff en voies génitales mâles
o A la puberté : acquisition des caractères sexuels secondaires masculins
o Chez l’homme adulte :
Spermatogenèse dans les tubes séminifères
Fonctionnement de l’appareil génital (érection et éjaculation)
Maintien des caractères sexuels secondaires (barbe, voix, pilosité, physique..)
Libido
o Responsable (avec les hormones corticosurrénales) du déclenchement de la puberté et de la maturation
des spz
o Les interstitielles de Leydig acquièrent durant la puberté et sous l’influence de la LH hypophysaire
(hormone lutéinisante) une « seconde jeunesse »
o « La première jeunesse » des de Leydig se situant au moment du développement embryonnaire des
testicules.
Lien entre le taux de testostérone et la qualité du spermogramme
La vitamine C active les mitochondries, passe par période de « chaleur » : effet indésirable
stress oxydant
III- Fonctions testiculaires

4
A. 2 fonctions étroitement liées
- Endocrine assurée par le compartiment des de Leydig
o Sécrétion des androgènes testiculaires et d’E2 (œstradiol)
o LH-dépendante (contraception : molécule qui se fixe que le R de la LH : bloque l’action et la production
de la testostérone)
- Exocrine assuré par le compartiment des de Sertoli
o Spermatogenèse et barrière hémato-testiculaire
o FSH-dépendante et androgène-dépendante
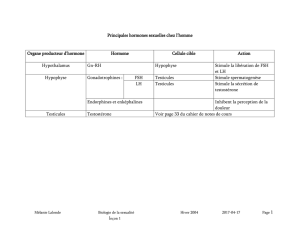
B. Axe gonadotrope / Feedback négatif
- Axe : hypothalamus / hypophyse / testicule
- La GnRH produite par l’hypothalamus arrive au niveau de
l’hypophyse antérieur produit en retour la FSH et LH
- FSH : agit sur les souches et différenciées de la
spermatogenèse et vont jouer un rôle sur la compétence
de la de Sertoli
- LH : agit directement sur la production de la testostérone
par les de Leydig
FSH + LH : spermatogenèse
- Rq : on peut bloquer ou accélérer la spermatogenèse en jouant
sur l’hypothalamus / l’hypophyse ou la
de Leydig.
- Testostérone : rétrocontrôle sur l’hypothalamus pour la quantité de GnRH et/ou sur l’hypophyse pour la
production de LH.
Rq : une pseudotumeur des cellules de Leydig provoque une production excessive de testostérone
C. La spermatogenèse
- Généralité
o = Totalité du développement = 74 jours : de la spermatogonie au
spermatozoïde
o Commence dans les testicules dans les tubes séminifères au
début de la puberté par la méiose gamétique
o Spz : haploïde à 23 chromosomes contenant soit X soit Y
o La méiose dure environ 50 jours + 24 jours de maturation du
spz.
Spermatogonie : 46 (YX) chromosome, ronde
Spermatocyte : ADN décondensé
Spermatide : ronde, dernière de la spermatogenèse
Si on les injecte dans un ovocyte ça ne fonctionne pas : même si on arrive à avoir un embryon
très précoce, on n’a jamais de grossesse. Les spz sont non matures sur le plan épigénétique
(n’ont pas traduit assez d’ARN paternel pour développer l’ovocyte)
Si spermatide allongée : pseudo-spermatozoïde, qql cas de grossesse rare.
Puis spermiogenèse : spermatozoïde dans la lumière du tube séminifère, avec tête / pièce
intermédiaire / mitochondrie / flagelle.
o Les cellules de Sertoli servent de cellules nourricières.
- Régulation de la spermatogenèse
o Régulation extrinsèque
Essentiellement sous le contrôle de l’axe gonadotrope
Hypothalamus : GnRH
Hypophyse : FSH / LH
2 points de rétrocontrôle
o Interactions locales somatiques
de Leydig
péri-tubulaire
de Sertoli
o Régulation du programme génétique des germinales
→ Lorsque la LH est fixée sur les cellules de Leydig,
production de Testostérone via :
Transcription : ARNm
Traduction : enzymes fonctionnels après
maturation, épissage

5
Post-traduction : transformation du cholestérol en testostérone
- Spermatogenèse et hormones
o Testostérone intra-testiculaire initiation, maintien et ré initiation de la spermatogenèse
o FSH : nécessaire à l’initiation à la spermatogenèse (nécessite qté minimale pour qu’il y est une action)
o LH / testostérone intra-testiculaire / FSH : équilibre nécessaire pour
une spermatogenèse qualitativement et quantitativement normale
o LH arrive au niveau des de Leydig (petites ) : produit de la
testostérone, qui va sur plusieurs cibles
péri-tubulaire
Rôle positif ou stimulant des de Sertoli ( de soutien)
o FSH arrive aux de Sertoli potentialisation de la LH et FSH
activation de voie de signalisation (facteur de croissance /
interleukines)
o La de Sertoli envoie des signaux à toute les de la
gamétogenèse pour que cette méiose gamétique fonctionne
correctement. Les premiers signaux vont vers la spermatogonie.
Phénomène continu.
Chaque vague recrutée va durer 74 jours (50 jours : spermatogenèse + 24 jours : spermiogenèse)
- Contrôle de la spermatogenèse
o Les de Leydig fonctionnent en asynchronisme : certaines
produisent de la testostérone, d’autres non, et doivent aussi
se renouveler (et mourir : nécrose / apoptose)
o L’APB (protéine de transport), transporte la testostérone
jusqu’aux de Sertoli et au niveau des gamétiques.
Si cette voie de production dysfonctionne déficience de
transport de la testostérone perturbe la spermatogenèse
(10-15% des hommes peuvent avoir une bonne
testostérone mais une mauvaise spermatogenèse à cause
d’une mutation sur le gène de l’APB)
o Dialogue entre les de Leydig et de Sertoli
Passe par des voies de signalisations compliquées
Concerne essentiellement des facteurs de croissance
et des interleukines
Crée un rétrocontrôle par la elle-même
LH arrive à la de Leydig
IGF1 (Insulin Growth Factor 1)→ permet
l’auto-activation de la cellule de Leydig
TGF effet inhibiteur de la de Leydig
La de Sertoli est capable de fabriquer de l’IGF1
pour aider la de Leydig à produire de la
testostérone.
Peut aussi envoyer de l’inhibin, marqueur de
la fonction testiculaire des cellules de Sertoli.
Si effondrée peut donner perturbation de la production de testostérone et de la
spermatogenèse.
La de Sertoli peut envoyer des facteurs (de croissance, TGF et interleukines) pour
réduire la production de la de Leydig
Les deux s’autocontrôlent et assurent la continuité de la spermatogenèse
Si dérèglement : peut perturber la chaine de production de spz.
Spermatogenèse : 1 méiose = 2 mitoses successives.
Les perturbateurs endocriniens peuvent se substituer à la FH ou à la testostérone :
infertilité
- Méiose
o Chez les animaux, la méiose est un processus se déroulant
durant la gamétogenèse (spermatogenèse ou ovogenèse),
càd durant l’élaboration des gamètes chez les espèces dites
diploïdes : spermatozoïdes chez le mâle et les ovules chez la
femme
 6
6
 7
7
1
/
7
100%