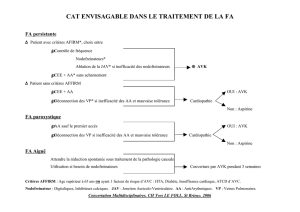
Prise en charge de la fibrillation auriculaire fevrier 2011

PRISE EN CHARGE DE LA
FIBRILLATION AURICULAIRE

Introduction
•La fibrillation auriculaire est le trouble du rythme soutenu le
plus fréquent.
•On estime approximativement que 2,2 millions de patients
aux USA et 6 millions en UE avaient présenté une FA
paroxystique ou persistante .
•Elle représente le tiers des hospitalisations pour trouble du
rythme .
•Elle constitue aujourd’hui un véritable problème de santé
publique extrémement couteux dans les pays développés.
•Sa prévalence augmente du fait du vieillissement de la
population.

•Son pronostic sous estimé, est souvent rattaché à la
cardiopathie sous jacente.
•Elle est associée d’une augmentation de la morbi-mortalité
cardiovasculaire et d’une diminution de la qualité de vie en
raison, notamment de son association avec d’autres
pathologies [ ]..

La fibrillation auriculaire est un sujet d’actualité qui est devenu
une préoccupation majeure de la cardiologie et la recherche
fondamentale.
•Malgré la meilleure compréhension des mécanismes éléctro-
physiologiques et les progrès thérapeutiques, il persiste
encore des incertitudes concernant sa prise en charge
thérapeutique pour lesquelles, il existe de nombreuses
interrogations.

Epidémiologie:
•La prévalence, comme l’incidence, de la FA permanente est
influencée par 2 variables majeures: l’age et la population
étudiée(existence d’une cardiopathie ).
•La population générale :
La prévalence de la FA chronique : 0,4% à 1%
Elle augmente de façon exponentielle avec l’age: rare chez le
sujet jeune, < 1% chez les moins de 60 ans, atteint 5% > de 65
ans et dépassant 8 % >de 80 ans.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
1
/
50
100%