La fin de vie à domicile

La fin de vie à domicile
1) L'essentiel
2) Quels sont les soins palliatifs ?
3) Qui peut bénéficier des soins palliatifs à domicile
4) Qui sont les intervenants ?
5) Comment organiser la fin de vie à domicile ?
6) Les aides techniques et financières de la fin de vie à
domicile
7) Etre aidant d'un proche en fin de vie à domicile
8) Références
Publié le 17 septembre 2014

1) L'essentiel
Certaines personnes gravement malades peuvent, après un séjour en établissement de
santé, exprimer le souhait de rentrer à leur domicile. Grâce aux évolutions de la
réglementation et de l’organisation des soins, le retour ou le maintien chez soi en fin de
vie est de plus en plus pratiqué.
Dans certaines situations, ce sont les professionnels de santé qui vont suggérer un retour à
domicile. En effet, dans le contexte socio-économique actuel, la diminution des
hospitalisations de longue durée doit être favorisée lorsque c’est possible.
Permettre le maintien ou le retour d’une personne en fin de vie à son domicile, ce n’est pas
éviter à tout prix une hospitalisation si elle est nécessaire, mais plutôt répondre au mieux à son
souhait de rester le plus longtemps chez elle.
Trouver les meilleures modalités de prise en charge possible pour accompagner, au domicile
comme en établissement de santé, la personne malade en fin de vie et ses proches représente
tout l'objet des soins palliatifs.
Cela nécessite :
de mobiliser les bonnes ressources médicales, soignantes, sociales, financières aux
bons moments du parcours de la personne malade et en fin de vie,
d’anticiper dans la mesure du possible l’évolution de son état de santé,
et de rester à l’écoute de ses besoins et de ses souhaits, comme de ceux de ses proches.
En matière de soins palliatifs, des progrès importants ont été réalisés, et même s'il reste encore
beaucoup à faire, finir ses jours chez soi est réalisable aujourd’hui, si on est accompagné par
des professionnels compétents.

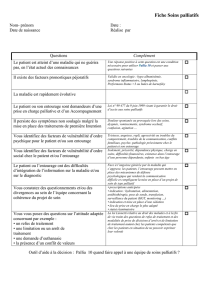
2) Quels sont les soins palliatifs ?
Lorsque les traitements curatifs qui visent à guérir ou à ralentir l’évolution de la
maladie ne sont plus efficaces et que l’état de santé d’une personne laisse entendre que
son pronostic vital est engagé, on entre dans la période de « la fin de la vie ». Cette
dernière nécessite un accompagnement et des soins adaptés nommés « les soins palliatifs
». Il s’agit d’une prise en charge globale qui vise à soulager la personne et à lui apporter
des soins de confort adaptés. Un accompagnement médical, psychologique, social et
spirituel est proposé au malade et à ses proches.
Les soins palliatifs assurent une prise en charge globale de la personne malade lorsque les
traitements curatifs ne sont plus efficaces.
À domicile, ils peuvent être assurés par les professionnels de santé habituels (médecin traitant,
infirmier, kinésithérapeute, etc.), en coordination avec des professionnels du secteur
compétents en soins palliatifs, les professionnels du médico-social et de l'aide à la personne si
besoin (assistante sociale, auxiliaire de vie, aide à domicile, etc.).
Soins palliatifs : entretien avec Betty Saada
https://www.youtube.com/watch?v=mdLSEtHwVy0#t=19
Betty Saada est psychologue-psychanalyste, formatrice, chargée de projet au CNDR Soin
Palliatif (site Internet : www.soin-palliatif.org). Elle explique ce que sont les soins palliatifs :
une véritable démarche de prise en charge globale des personnes malades et de leur entourage
pendant la période de fin de vie. L’accompagnement du deuil de l’entourage fait partie
également de la prise en charge palliative.
Pour en savoir plus sur les soins palliatifs :
notre dossier d'information : « La fin de vie »
le numéro d’appel national « Accompagner la fin de la vie » 0811
020 300 (prix d'un appel local d’un poste fixe)

3) Qui peut bénéficier des soins palliatifs à domicile ?
Les soins palliatifs à domicile peuvent être dispensés aux malades de tous âges : un
nourrisson, un enfant, un adulte ou une personne âgée, atteints d'une maladie grave ou
évolutive, en phase avancée ou terminale.
Pour que la prise en charge à domicile soit possible, certaines conditions doivent être réunies :
la personne malade et ses proches sont d'accord ;
d’un point de vue médical et social, les professionnels valident la faisabilité du projet
de soins au domicile ;
un réseau de professionnels compétents dans la prise en charge à domicile
accompagne le malade et son entourage. Il permet la réalisation du projet du patient ;
la situation du malade et de son entourage est réévaluée régulièrement par les
différents professionnels intervenant au domicile.
Si l’état du patient le nécessite, et en accord avec le médecin traitant, l'hospitalisation à
domicile (HAD) peut être décidée.
Attention : au cours d’une prise en charge à domicile, il peut s’avérer qu’une hospitalisation
soit nécessaire du fait de l’apparition d’un nouveau symptôme, de l’évolution de l’état du
patient, de la difficulté à calmer la douleur ou un autre symptôme. Avec le médecin traitant, il
est donc important de se préparer à cette éventualité.
Pour en savoir plus :
consultez le dossier sur la fin de vie à domicile du Centre National
de Ressources Soin Palliatif
le numéro d’appel national « Accompagner la fin de la vie » 0811
020 300 (prix d'un appel local d’un poste fixe)

4) Qui sont les intervenants ?
Les soins et l'accompagnement de la personne en fin de vie à domicile peuvent nécessiter
l’intervention de divers professionnels. Le projet se construit avec le malade et son
entourage. Les professionnels vont essayer de respecter et de concilier la prise en charge
médicale avec les souhaits de la personne.
Les soins peuvent être prodigués par des professionnels polyvalents libéraux, parfois
dans le cadre de structures polyvalentes de soins à domicile (HAD, SSIAD), et si
nécessaire avec le soutien des équipes spécialisées en soins palliatifs.
Enfin, afin que les meilleures conditions soient réunies pour la fin de vie à domicile, les
services sociaux et d'aide à la vie quotidienne peuvent être mobilisés.
Certaines fois, à la demande de la personne malade ou de son entourage, un psychologue
peut proposer un accompagnement ou un soutien au domicile. Les bénévoles
d’accompagnement peuvent intervenir également, dans certaines situations, et proposer
un soutien.
Les professionnels de santé polyvalents
Le médecin hospitalier, en lien avec le médecin traitant, évalue la faisabilité du projet
d’hospitalisation à domicile. Le médecin traitant coordonne la prise en charge du patient en
analysant sa situation clinique, psychologique et sociale. Il prescrit les soins, les aides à la vie
quotidienne et le matériel médical. Son intervention peut être nécessaire pour l'obtention de
certaines aides financières. Si nécessaire, il pourra demander l'hospitalisation du patient.
Les autres professionnels libéraux de soins à domicile sont nombreux à pouvoir intervenir
au domicile du patient selon ses besoins : infirmiers, pharmaciens, kinésithérapeutes,
diététiciens, psychologues, ergothérapeutes, orthophonistes, etc.
L'hospitalisation à domicile (HAD) concerne les personnes malades atteintes de maladies
graves, aiguës ou chroniques, évolutives et/ou instables. Elle ne peut être instaurée que sur
prescription médicale, en accord avec le médecin traitant, avec le consentement de la
personne malade et/ou de sa famille. Elle est réalisée uniquement suite à une évaluation
médicale, paramédicale et sociale.
L'hospitalisation à domicile peut être aussi organisée en Établissement d'hébergement pour
personnes âgées dépendantes (Ehpad) ou non dépendantes (Ehpa).
Les services de soins infirmiers à domicile ou (SSIAD) assurent sur prescription médicale des
prestations de soins infirmiers aux :
personnes âgées de 60 ans et plus malades ou dépendantes,
personnes adultes de moins de 60 ans en situation de handicap,
personnes de moins de 60 ans atteintes de maladie.
Un infirmier coordonnateur s'assure de l'organisation des soins, en lien avec des infirmiers et
des aides-soignants.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%