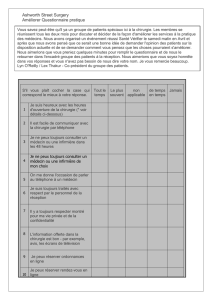
facteurs de risque de réadmission ou de prolongation

FACTEURS DE RISQUE DE RÉADMISSION OU
DE PROLONGATION DU SÉJOUR POSTOPÉRATOIRE
Francis Bonnet, Jessica Pessayre, Anissa Houhou, Catherine Spielvogel.
Service d’anesthésie réanimation, hôpital Tenon, groupe hospitalier est
parisien, université Pierre & Marie Curie
INTRODUCTION
La prise en charge des patients opérés s’est profondément modiée dans le
sens d’un raccourcissement des durées de séjour hospitalier justié par un objectif
médical: diminuer la morbidité et la mortalité et un objectif économique: diminuer
le coût global des soins. Pour atteindre ce double objectif une réorganisation
profonde des circuits de prise en charge des patients et le développement de
soins de support ont été nécessaires. Les chemins cliniques suivis par les patients
sont de mieux en mieux organisés et de plus en plus codiés pour laisser le moins
de place possible à l’aléa. Deux types de circuits se sont ainsi mis en place pour
les patients opérés: la chirurgie ambulatoire et les procédures d’habilitation et de
réhabilitation dans le cadre de la chirurgie en hospitalisation conventionnelle. Ces
procédures aboutissent effectivement à une réduction drastique des durées de
séjour, tout au moins dans le cadre de la chirurgie programmée. Dans ce contexte
les admissions non prévues en chirurgie ambulatoire ou les réadmissions précoces
en chirurgie ambulatoire ou après une hospitalisation conventionnelle bénéciant
d’une procédure de récupération fonctionnelle accélérée, apparaissent comme des
échecs de prise en charge. Prédire et prévenir ces échecs constituent des objectifs
nécessaires si l’on veut abiliser les parcours de soins.
1. CHIRURGIE AMBULATOIRE
Les échecs de la procédure comprennent à la fois les hospitalisations non
prévues et les réhospitalisations précoces. Le taux d’échecs de la chirurgie
ambulatoire doit être inférieur à 2-3%[1]. Cependant pour certaines procédures
chirurgicales pour lesquelles la prise en charge ambulatoire est «innovante» on
peut admettre un taux d’échec supérieur. La prévention des échecs passe d’abord
par une sélection appropriée des patients: les critères de sélection à la chirurgie
ambulatoire sont maintenant bien connus et il n’est pas nécessaire d’y revenir
longuementqu’il s’agisse des conditions socio-économiques ou des comorbidités
dont est porteur le patient[1]. En ce qui concerne les comorbidités, les critères de
sélection se sont élargis et on peut parfois estimer que la procédure ambulatoire à

MAPAR 2015
390
moins de chance de déstabiliser une pathologie chronique dont est porteur le patient
qu’une hospitalisation conventionnelle ne risque de le faire. C’est par exemple le
cas pour un syndrome d’apnée obstructive appareillée à domicile[2] ou pour un
diabétique traité[3] qui bénéciera du faible impact de la chirurgie sur ses apports
alimentaires dans ce contexte.
En d’autres termes, l’élargissement des indications opératoires et le recrutement
dans le cadre de la procédure ambulatoire, de patients ayant des comorbidités, sont
des facteurs de risque, connus et assumés, d’échecs de la procédure. Lorsque
la démarche de prise en charge ambulatoire s’élargit il importe donc de prévoir
une augmentation du taux d’échec comme un risque obligatoire et de l’assumer
de deux façons: en prévoyant la possibilité d’hospitalisations non programmées
et en renforçant la surveillance postopératoire hospitalière et extra-hospitalière les
jours suivants.
Les motifs d’hospitalisation non prévue ou de réhospitalisation dans le cadre
des interventions habituellement pratiquées en ambulatoire, sont également bien
connus. Par ordre de décroissance il s’agit de la douleur postopératoire, des
nausées et vomissements et de la rétention d’urines auquel on peut ajouter la
durée d’intervention[4, 5]. Pour chacun des symptômes on peut identier des
facteurs de risque mais il importe de savoir qu’aucun de ces facteurs ne constitue
une contre-indication à la prise en charge ambulatoire si ce n’est une indication à
la mise en place d’une politique de prévention.
Ainsi l’anxiété (caractéristique du patient) et le type d’intervention (caractéris-
tique de la procédure) sont des facteurs de risque connus de douleur postopératoire.
La prise en compte de l’anxiété du patient au travers d’explications claires et
détaillées de la procédure obtient de façon constante une réduction de la douleur
postopératoire et de la consommation d’antalgiques[6]. De même chaque type
d’intervention doit faire l’objet de protocoles préétablis de prescription d’antalgiques,
prescription qui doit être anticipée en consultation d’anesthésie, pour permettre
au patient de disposer à domicile et le soir même de l’intervention des traitements
ad hoc.
Les facteurs de risque des nausées et vomissements (NVPO) sont également
identiés et le plus souvent imputables aux caractéristiques du patient (non-fumeur
– sexe féminin – antécédents de NVPO ou de mal des transports) parfois à la
chirurgie (correction du strabisme)[7]. Le nombre de facteurs identiés conditionne
l’incidence des NVPO. En fonction de l’incidence escomptée le traitement est
donc curatif (lorsque le risque est faible) ou préventif (lorsque le risque est élevé).
L’absence de facteur de risque ne justie pas une prévention systématique. Un
ou plusieurs facteurs de risque identiés impliquent un traitement préventif avec
un ou deux antiémétiques parmi lesquels la dexamethasone (administrée après
l’induction de l’anesthésie), le droperidol à faibles doses (2,5mg chez un adulte)
ou un sétron, administrés en n d’intervention[8].
La prévention des rétentions d’urines postopératoire susceptibles d’entraver
la sortie du patient est plus complexe. Il existe à l’évidence des facteurs de risque
de rétention aiguë d’urines postopératoire qui dépendent du patient tels que l’âge,
le sexe masculin, les antécédents d’obstacle prostatique[9]. D’autres facteurs de
risque tiennent au type d’intervention telle la chirurgie périnéale. Si les premiers
facteurs constituent un état de fait, d’autres facteurs qui tiennent à la prise en
charge des patients sont plus maîtrisables tels le volume des perfusions, l’utilisation

Raccourcissement de la durée de séjour en chirurgie 391
d’opiacés et de la bupivacaïne en rachianesthésie (par comparaison aux anesthé-
siques locaux de courte durée d’action) et la durée d’intervention. La prévention
des rétentions d’urines passe par des mesures simples (miction immédiatement
avant l’intervention, limitation des perfusions) et par le monitorage échographique
du volume vésical[10]. Les patients ayant une vessie pleine doivent l’évacuer avant
la sortie mais il n’est pas nécessaire d’exiger une miction pour une (rachi)anesthésie
de courte durée sous réserve de l’obtenir dans les 12 heures qui suivent. Enn,
il est possible après certaines interventions (urologiques) de quitter l’hôpital avec
une sonde urinaire dont l’ablation est programmée dans les jours suivants ce qui
est aussi une manière de régler le problème.
2. RÉHOSPITALISATION APRÈS MISE EN ŒUVRE D’UN PROGRAMME
DE RÉHABILITATION
L’objectif de ces programmes est de raccourcir la durée d’hospitalisation
aboutissant à la sortie des patients après quelques jours d’hospitalisation là où ils
restaient plusieurs jours voire semaines. Ces programmes parfaitement codiés
s’adressent à une chirurgie dont on veut éviter les complications. Cependant, un
certain nombre d’entre elles peut se produire.
Un des premiers articles concernant la réhabilitation après chirurgie colique
montrait sur une cohorte de patients que la durée d’hospitalisation pouvait être
inférieure ou égale à 3 jours chez les trois quarts des patients[11]. Cependant, ce
même article retrouvait un taux de réadmission de l’ordre de 20% qui a été relative-
ment peu commenté dans la littérature probablement du fait de la fascination pour
le résultat principal de cette étude, portant sur la durée de séjour. Sur une cohorte
de 570patients colectomisés, une étude anglaise plus récente a retrouvé un taux
de réadmission à 24,3%....mais il s’agissait des réhospitalisations dans un délai de
90jours dont plus de la moitié était liées à des complications de la chimiothérapie
et survenaient après un délai de 60jours tandis que les complications chirurgicales
étaient la deuxième cause de réhospitalisation (14,1%) cette fois-ci plus précoce
(délai<40jours)[12]. Dans les études plus récentes, le taux de réhospitalisation
est plus faible vraisemblablement du fait de procédures mieux maîtrisées.
Ainsi, en chirurgie gastrique pour cancer Jeong et al.[13] ont rapporté un taux
de réhospitalisation précoce beaucoup moins élevé, de 2,2%, dans une série de
2107 patients bénéciant de soins de support pour accélérer leur récupération
fonctionnelle, essentiellement expliquée par des complications chirurgicales (abcès
de paroi, fuites anastomotiques…). Dans une autre série récente[14] portant sur
la chirurgie bariatrique vidéo-assistée avec application d’un programme ERAS
(enhanced recovery after surgery), le taux de réadmission était de 1,7% essentiel-
lement dû à des complications spéciques (rhabdomyolyse, difculté de passage
transgastrique).
Dans un autre contexte, celui de la chirurgie carcinologique du carrefour
aéropharyngé, une étude de 2015, portant sur une cohorte de 607patients[15]
montre que les facteurs indépendants de réadmission (taux de 7,3%) sont d’ordre
médical (cardiopathie ischémique, insufsance rénale) mais aussi spéciquement
liés à la chirurgie (nécessité d’une gastrostomie d’alimentation) et à la durée de
séjour (>5jours).
Finalement, une large étude nord américaine récente[16] montre à partir d’une
base de données de 498875interventions, concernant la chirurgie bariatrique, la

MAPAR 2015
392
chirurgie colique, l’hystérectomie, et l’arthroplastie de genou et de hanche, que
les facteurs de réhospitalisation précoce sont avant tout chirurgicaux: l’infection
du site opératoire, l’iléus et l’hémorragie. Toutefois, les comorbidités du patient
constituent un facteur de risque associé.
Y a-t-il nalement une vraie différence concernant le taux de réadmission
entre les patients entrés dans un programme de réhabilitation et ceux qui ont été
pris en charge de façon plus classique? Cette question a été examinée en 2009
dans une méta-analyse incluant 11essais cliniques et 1021patients[17]. Alors
même que cette méta-analyse conrmait une réduction signicative de la durée
d’hospitalisation, qu’il s’agisse de l’hospitalisation initiale mais aussi de la durée
totale après réhospitalisation éventuelle, le taux de réadmission n’était nalement
pas différent entre les groupes ayant été pris en charge de façon traditionnelle et
les groupes traités par les soins de support de la réhabilitation.
Plus récemment, Jakobsen et al. a évalué le suivi de 160 patients opérés
de chirurgie colique[18]. Les patients pris en charge dans le programme «fast
track» ou «ERAS» hospitalisés sur une durée moyenne de séjour de 3,4jours
contre 7,5jours dans le groupe témoin, avaient une récupération fonctionnelle plus
précoce, avec moins de fatigue et moins de privation de sommeil. Ils bénéciaient
cependant d’un nombre plus élevé de visites à domicile principalement pour
des soins locaux de cicatrisation chirurgicale. Si plus de patients étaient réadmis
précocement dans le groupe «fast track» (12/80 soit 15% contre 9/80 soit 11%),
la durée totale d’hospitalisation restait inférieure dans ce groupe (4,2jours) à celle
du groupe témoin (8,3jours). La principale cause de réadmission était dans les
deux cas une infection de paroi.
En orthopédie, Stambough et al. [19] ont retrouvé des données inverses
avec un taux de réadmission de 4% dans le groupe traité de façon traditionnelle
pour ce qui est des soins de support contre 1% dans le groupe bénéciant d’un
programme de réhabilitation. Cependant, il s’agissait d’une étude longitudinale qui
portait sur une période supérieure à 10ans au cours de laquelle les soins de support
avaient été introduits progressivement jusqu’à aboutir au programme complet au
cours des dernières années. Le point commun avec l’étude précédente est que
les complications étaient pour les ¾ d’entre elles d’ordre chirurgical.
L’analyse des données montre donc que certaines réadmissions sont liées à
des complications chirurgicales comme dans le modèle de la chirurgie colique:
la survenue de stule anastomotique ou d’infection de paroi. Pour ce type de
complications comme pour les complications médicales, il existe des facteurs
de risque comme le type de colectomie pratiqué ou le fait d’effectuer une stomie
d’amont[20] ou la pathologie sous jacente(par exemple : maladie de Crohn =
risque supérieur de stule).
Les facteurs médicaux eux-mêmes peuvent être appréhendés dès avant l’inter-
vention. De nombreuses études ont ainsi permis d’identier quels étaient les facteurs
de morbidité et de mortalité respiratoire et cardiovasculaire elles-mêmes synonymes
d’une prolongation de la durée de séjour[21,22]. Cependant, les complications
redoutées qui peuvent obérer la réhabilitation et conduire à une réhospitalisation
précoce sont aussi celles qui font l’objet d’une politique de prévention au travers
de ce même processus. Identier un risque de complication respiratoire veut donc
éventuellement dire que les soins de support qui s’inscrivent dans le processus
de réhabilitation doivent être intensiés, constituant ainsi la meilleure prévention

Raccourcissement de la durée de séjour en chirurgie 393
possible. A titre d’exemple, plusieurs études se sont intéressées à la mise en
œuvre de la ventilation non invasive préventive des complications respiratoires ou
à l’inscription des patients dans des programmes d’entraînement physiques pour
améliorer les performances respiratoires des patients avant la chirurgie[23,24,25].
Par ailleurs au l des ans, les programmes de réhabilitation se sont incrémentés de
mesures nouvelles tandis que d’autres disparaissaient. Outre les mesures mention-
nées plus haut on peut également évoquer l’apport de maltodextrine préopératoire
bien que son intérêt reste encore à valider[26]. En revanche certaines techniques
comme l’analgésie péridurale ont franchement régressé notamment du fait de
l‘évolution des techniques chirurgicales qui rend leur utilisation moins opportune.
La comparaison entre les programmes de référence qui sont déjà des programmes
de soins prenant en compte certaines mesures qui entrent dans le cadre de la
réhabilitation comme la non-utilisation systématique de l’aspiration gastrique, et
les programmes actualisés peut se trouver biaisée et expliquer parfois l’absence
de résultat probant de ces derniers.
Pourtant il est établi que les programmes de réhabilitation réduisent la durée
de séjour hospitalier et très probablement l’incidence des complications posto-
pératoires notamment médicale[27]. Cependant, l’adhésion à ces programmes
est difcile et doit être continuellement restimulée. Or, il est possible que les
bénéces escomptés diminuent aussi si l’adhésion au programme de soins n’est
pas complète[28]. Entre 2006 et 2013, Bakker et al.[28] ont suivi les 816colec-
tomies effectuées dans leur centre et observé un taux d’adhésion au programme
de réhabilitation mis en place, variable entre 63 et 82%. Parallèlement au taux
d’observance du programme, la durée d’hospitalisation a variée de 5,7 à 7,3jours
mais dans le même temps le taux de réadmission précoce était plus élevé durant
les années où la durée d’hospitalisation était la plus courte et plus faible lorsque
la durée d’hospitalisation s’allongeait alors même que le taux de complications
était moindre quand une stricte observance au programme de réhabilitation était
appliquée. Ces données ont été conrmées par le groupe ERAS qui a démontré sur
une cohorte de plus de 1500colectomies que le niveau d’adhésion au programme
de réhabilitation était corrélé avec une diminution de l’incidence des complications
postopératoires (odds ratio 0,69) [29]. A l’inverse d’autres séries récentes de
patients colectomisés montrent un taux de réadmission comparable ou diminué
chez les patients bénéciant d’un programme de réhabilitation[30,31]. Ce n’est
donc pas la sortie précoce qui favorise les complications mais le fait même que
les patients quittent plus tôt l’hôpital amène à considérer le risque de survenue de
complications à domicile et à anticiper ce risque par une surveillance rapprochée
des patients après qu’ils aient quitté l’hôpital.
Comment appréhender le risque d’hospitalisation prolongée dans ce contexte?
Le premier facteur de risque, non individuel, tient donc au défaut d’application d’un
programme de prise en charge de type réhabilitation qui nécessite toute l’énergie
et la constance des équipes soignantes. Le second élément est contextuel et tient
au type d’intervention pratiquée ou aux comorbidités dont est porteur le patient,
associées avec la survenue de complications postopératoires. Ici encore des
 6
6
 7
7
 8
8
1
/
8
100%