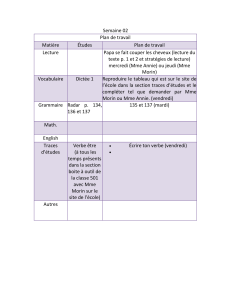
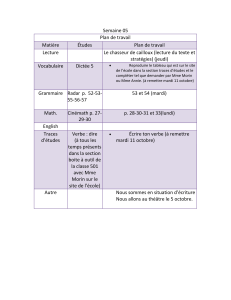
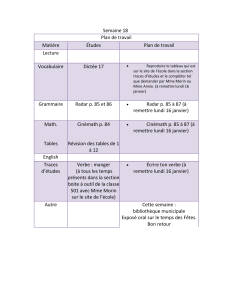
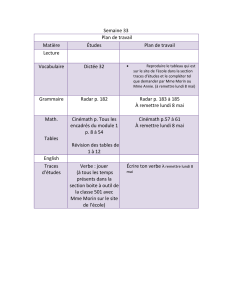
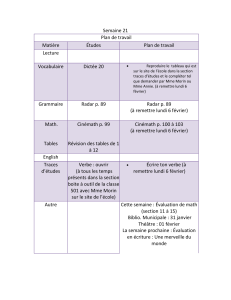
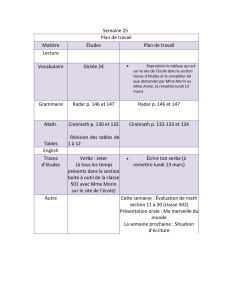
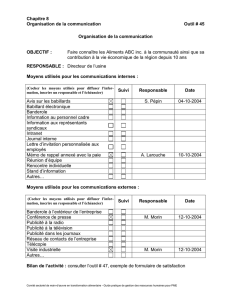
Avez-vous des problèmes d`équilibre?

© Michèle Morin
« Avez-vous des problèmes
d’équilibre ? »
Dre Michèle Morin
Interniste gériatre
Centre d’excellence
sur le vieillissement de Québec
Journée annuelle de FMC de l’AMOCS 2013
22 novembre 2013

© Michèle Morin 2
Objectifs
Réviser l’anamnèse, l’examen physique et
les principaux facteurs de risque de chute
chez la personne de 65 ans et plus au
cabinet;
Expérimenter les tests pour évaluer la
démarche et l'équilibre.

© Michèle Morin 3
Facteurs de risque de chute
Facteurs liés à l’individu (intrinsèques):
Diminution « physiologique » de l’équilibre:
le + fréquent
Faiblesse musculaire: ↑ 4 à 5 X risque
Modifications de la vision
Polypharmacie: ≥ 4 médicaments
Psychotropes (RR = 1.73)

© Michèle Morin 4
Facteurs de risque de chute
Facteurs liés au comportement:
Habitudes de vie:
Alimentation insuffisante
Consommation alcool
Automédication inadéquate
Comportements à risque:
Grimper, transporter des paquets
Cannes à bout usé, mal ajustées, etc.
Peur de chuter

© Michèle Morin 5
Facteurs de risque de chute
Facteurs liés à l’environnement:
Intérieur: obstacles, tapis mal fixés, animal
domestique, sol mouillé, glissant ou inégal,
éclairage insuffisant, chaussures
inadéquates, absence de rampe d’escalier,
absence de contraste sur le bord des
marches, escalier roulant, etc.
Extérieur: trottoirs irréguliers, glace,
autobus en mouvement, distances trop
grandes à franchir…
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%