Troubles du rythme cardiaque et voyage en altitude

TROUBLES DU RYTHME
La Lettre du Cardiologue - n° 366 - juin 2003
12
a facilité d’accès aux transports aériens et la diffu-
sion des séjours touristiques en montagne expliquent
que les activités humaines en altitude se développent
de plus en plus. Il faut cependant savoir que l’hypoxie, facteur
commun à l’aviation et à l’altitude, peut être à l’origine de troubles
du rythme cardiaque. Ces troubles du rythme et de la conduction
ne sont pas en eux-mêmes une contre-indication aux voyages, dans
la mesure où ils surviennent sur un cœur sain, et moyennant
quelques précautions. Mais lorsqu’ils compliquent une cardiopa-
thie sous-jacente, notamment ischémique, c’est celle-ci qui condi-
tionne l’autorisation ou non de voyager, suivant la tolérance
fonctionnelle et l’état de la fonction ventriculaire gauche.
LES VOYAGES EN AVION
Ils concernent des centaines de millions de personnes chaque
année dans le monde, dont 5 % ont une maladie chronique.
L’avion est un moyen de transport satisfaisant, rapide et sûr. Le
nombre de véritables urgences médicales en avion est estimé à
un pour 10 000 passagers (1, 2), et le nombre de décès en vol de
l’ordre de un pour trois millions de voyageurs (1). Les problèmes
cardiovasculaires (tableau I, 3-6) représentent la première cause
d’urgence. La plupart des incidents signalés surviennent durant
le vol proprement dit (60 à 80% des cas), mais il peut aussi y avoir
des malaises juste avant l’embarquement (notamment des dou-
leurs thoraciques), au moment de l’arrivée, ou même après (sur-
tout des problèmes de thrombose veineuse).
Les facteurs “arythmogènes”
Le voyage aérien expose au stress et à l’hypoxie. De plus, la prise
de certains médicaments peut être à l’origine de troubles du
rythme ou de la conduction.
Le stress
Il existe en cours de vol (notamment au décollage et à l’atterris-
sage), et il peut générer des crises d’angoisse possiblement res-
ponsables de troubles du rythme (fibrillation auriculaire paroxys-
tique ou tachycardie paroxystique du type maladie de Bouveret).
Toutefois, plusieurs situations stressantes peuvent aussi se ren-
contrer avant l’embarquement, du fait, par exemple, de bouscu-
lades ou de la longueur des formalités d’enregistrement, et éga-
lement à l’arrivée, par exemple au moment de la récupération des
bagages, surtout après le passage de plusieurs fuseaux horaires,
qui perturbe le cycle nycthéméral et peut induire fatigue et insom-
nie. Chez les sujets anxieux, un bêtabloquant à petite dose peut
être pris une heure avant le décollage (7).
L’hypoxie
La montée en altitude s’accompagne d’une baisse exponentielle
de la pression partielle en oxygène dans l’air inspiré. La pressu-
risation des cabines de long-courriers recrée toutes les conditions
d’un séjour en altitude. Ainsi, un vol à 10 000 mètres est équiva-
lent à un séjour au sol à une altitude de 1 500 à 2 000 mètres avec,
pour résultat, des pressions partielles en oxygène dans les cabines
voisines de 70 à 80 mmHg (au lieu de 103 mmHg au niveau de
la mer). Cela n’affecte pas un adulte sain, mais peut perturber un
insuffisant cardiaque, coronarien ou respiratoire.
Certains médicaments peuvent être prescrits de façon pré-
ventive en fonction du lieu de destination.
Ainsi, pour les voyageurs se rendant en zone de chloroquinoré-
sistance, les antimalariques doivent être utilisés avec prudence.
La prise d’un médicament comme l’halofantrine (Halfan®), pro-
Le cardiaque qui voyage :
troubles du rythme en altitude
et dans les milieux pauvres en oxygène
Travelling with heart disease: arrhythmias at high altitude
and in poor oxygen concentration environment
●J. Bensaid, P. Blanc*
*CHU Dupuytren, Limoges.
L
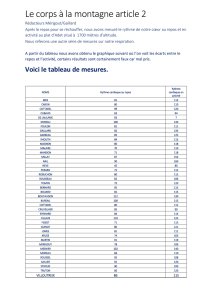
Tableau I. Fréquence des principales urgences en transport aérien.
Rodenberg (3) Cottrell (4) Cummins (5) Page (6) Moyenne
1985 1989 1989 2000
Problèmes cardio-
vasculaires 40 % 44,5 % 25 % 80,5 % 47,5 %
(syncopes + douleurs
thoraciques)
Problèmes
respiratoires 14 % 10,1 % 8 % 9,5 % 10,4 %
(dyspnée ++)
Problèmes gastro- 11 % – 15 % 4 % 10 %
intestinaux
Problèmes
neurologiques 9 % 4,1 % 8 % 0,5 % 5,4 %
Problèmes traumatiques
(entorses, brûlures...) 13 % – 14 % – 13,5 %

La Lettre du Cardiologue - n° 366 - juin 2003
13
TROUBLES DU RYTHME
posé comme traitement présomptif du paludisme, peut induire un
allongement de l’intervalle QT. C’est pourquoi ce médicament
est contre-indiqué en cas d’allongement de l’intervalle QT congé-
nital ou acquis à la suite de la prise préalable de diurétiques ou
d’antiarythmiques du type quinidine, disopyramide, sotalol ou
bépridil, ainsi qu’en cas d’antécédents familiaux d’allongement
congénital de l’intervalle QT, voire d’antécédents de syncopes
inexpliquées, en raison du risque de survenue de syncopes graves
par torsades de pointes. Aussi, la pratique d’un électrocardio-
gramme et d’un ionogramme plasmatique est fortement recom-
mandée avant toute prescription d’halofantrine afin d’exclure les
patients à risque. De même, un traitement par la méfloquine, ou
Lariam®,comporte une interaction entre ce médicament et les
bêtabloquants pouvant être à l’origine d’une bradycardie sinu-
sale ou d’un bloc auriculo-ventriculaire, auquel cas une autre
classe de traitement n’affectant pas la fréquence cardiaque doit
être choisie pour un sujet hypertendu.
Les troubles du rythme proprement dits et leur traitement
Dans une étude portant sur 200 sujets victimes, en avion, d’une
perte de conscience transitoire ou permanente, d’une douleur tho-
racique ou d’une dyspnée, événements survenus pour la majorité
d’entre eux en cours de vol, un électrocardiogramme a pu être
enregistré dans 185 cas (6). Dans 145 cas, un rythme sinusal a
été recueilli, dont 14 bradycardies et 21 tachycardies. Un trouble
du rythme proprement dit a été enregistré dans 40 cas, consistant
en une fibrillation ventriculaire dans 14 cas, un rythme idioven-
triculaire agonique (< 30/mn) dans 13 cas, une fibrillation auri-
culaire dans 8 cas, un rythme jonctionnel dans 3 cas, une tachy-
cardie atriale multifocale dans un cas et une tachycardie
supraventriculaire dans un cas.
Cette étude montre ainsi l’éventail des troubles du rythme qui
peuvent être observés. Elle montre aussi que les malaises vaso-
vagaux sont les incidents le plus fréquemment constatés en vol,
surtout chez les sujets prédisposés, avec pour preuve l’enregis-
trement percritique d’un rythme sinusal dans la plupart des cas.
Le traitement de ces malaises consiste simplement à allonger les
personnes qui en sont victimes en décubitus dorsal, avec surélé-
vation des membres inférieurs. Le port de bas de contention peut
être une mesure préventive utile.
Les sujets ayant des extrasystoles auriculaires et ventriculaires
isolées peuvent voyager sans risque, surtout si un enregistrement
holter préalable a montré que ces extrasystoles se situent dans les
critères de normalité (tableau II, 8).
Les personnes sujettes à des troubles du rythme paroxystiques de
type fibrillation auriculaire ou tachycardie jonctionnelle type
Bouveret peuvent également voyager, à condition de se munir
(pills in the pocket) d’une quantité suffisante d’amiodarone à
prendre à bonnes doses (30 mg/kg pour un adulte ; 15 mg/kg pour
un sujet âgé) au moment d’un accès, dans la mesure où des crises
antérieures avaient bien répondu à ce traitement. La prise d’un
bêtabloquant (aténolol 25 à 50 mg) ou de vérapamil (80 mg) en
cas de contre-indication respiratoire peut remplir le même office,
avec les mêmes précautions, consistant, par exemple, à prendre
une dose test du médicament quelques jours avant le voyage pour
s’assurer de sa bonne tolérance (7). Plus simplement, la manœuvre
de Valsalva ou les petits moyens (un verre d’eau glacée) peuvent
aussi être préconisés, surtout si le sujet qui voyage en a déjà fait
l’expérience avec succès.
La fibrillation auriculaire permanente ne contre-indique pas
les voyages quand elle est bien contrôlée par la digoxine, avec ou
sans vérapamil ou bêtabloquant, et le traitement anticoagulant ou
antigrégant.
Chez les sujets victimes d’un arrêt cardiaque, l’électrocardio-
gramme permet d’enregistrer une fibrillation ventriculaire pri-
maire ou une tachycardie ventriculaire dégénérant en fibrillation
ventriculaire dans les deux tiers des cas, et une asystole ou une
dissociation électromécanique dans un tiers des cas (9).
En cas de fibrillation ventriculaire, une défibrillation par choc
électrique peut être réalisée en vol avec succès, comme l’ont mon-
tré plusieurs interventions à bord (6), à condition d’être effectuée
précocement, dans un délai de moins de trois minutes, les chances
de récupération devenant infimes au-delà de 16 minutes (10).
D’où l’intérêt de disposer à bord des avions commerciaux long-
courriers, d’un défibrillateur semi-automatique, ce qui tend à se
généraliser dans toutes les compagnies, avec formation aux prin-
cipes de la réanimation cardiorespiratoire du personnel de bord,
qui peut être aidé par la présence d’un médecin passager à bord.
Un atterrissage d’urgence ou détourné de sa destination finale ne
serait indiqué qu’en cas d’ischémie myocardique persistante
(angor instable), d’infarctus aigu du myocarde ou d’accident vas-
culaire cérébral (10). Lorsque l’arrêt cardiaque relève d’une asys-
tole ou d’un rythme idioventriculaire agonique, un choc de
défibrillation n’est pas indiqué, la situation étant malheureuse-
ment irrécupérable.
Les patients ayant des antécédents de tachycardies ventri-
culaires et de fibrillations ventriculaires “récupérées” ne sont
pas autorisés à voyager tant qu’ils n’ont pas fait l’objet, préala-
blement au voyage, de l’implantation d’un défibrillateur auto-
matique.
Tableau II. Critères de normalité des arythmies au holter (d’après Djiane et al. [8]).
Groupe I Groupe II Groupe III
29 sujets 21 sujets 25 sujets p
< 30 ans 30-57 ans > 65 ans
19 H 10 F 18 H 3F 10 H 15 F
Fréquence cardiaque moyenne 78 ± 9 77 ± 8 76 ± 7 NS
du nycthémère
Fréquence des extrasystoles 17 % 31 % 92 %
supraventriculaires < 10/h dans < 10/h dans < 10/h dans < 0,001
tous les cas tous les cas 78 % des cas
Fréquence des tachycardies 36 %
supraventriculaires 0 % 0 % (salves de –
courte durée)
Fréquence des extrasystoles 17 % 29 % 76 %
ventriculaires (le plus souvent < 5/h dans < 5/h dans < 5/h dans 89 % < 0,001
isolées et monomorphes) tous les cas tous les cas des cas
Fréquence des pauses sinusales
1500 ms 66 % 24 % 4 % < 0,001
(toujours pendant le sommeil)
H = hommes ; F = femmes ; h = heures ; ms = millisecondes ; NS = non significatif.

La Lettre du Cardiologue - n° 366 - juin 2003
14
TROUBLES DU RYTHME
En ce qui concerne les troubles de conduction, le bloc sino-auri-
culaire syncopal et les blocs auriculo-ventriculaires de haut degré
ont généralement été préalablement appareillés par un stimula-
teur double chambre. Les porteurs de pacemakers peuvent alors
voyager en ayant pris la précaution de faire vérifier le bon fonc-
tionnement de leurs piles avant le départ (tracé ECG stimulé et
tracé sous aimant). Les portiques de détection des aéroports
modernes n’induisent théoriquement pas d’interférences magné-
tiques, mais, par prudence, le voyageur doit le signaler aux ser-
vices de contrôle pour éviter une possible déprogrammation du
stimulateur.
LES VACANCES À LA MONTAGNE
D’une façon générale, le terme altitude correspond à une hau-
teur supérieure à 1 000 mètres. On parle de moyenne altitude entre
1000 et 2 000 mètres, de haute altitude entre 2 000 et 5 500 mètres
et de très haute altitude au-delà de 5 500 mètres et jusqu’à plus
de 8 000 mètres (8 848 mètres).
Les séjours à la montagne peuvent être de nature touristique (en
général en moyenne altitude) ou sportive (souvent en haute ou
très haute altitude).
La montagne présente deux caractéristiques :
✓Les pentes constituent un facteur d’effort physique évident,
accru à la montée comme à la descente. Pendant la descente, ce
sont les genoux qui sont sollicités, ainsi que les chevilles. Pen-
dant la montée, c’est l’appareil cardiovasculaire qui est mis à
l’épreuve de l’accroissement de l’effort. C’est ainsi qu’au cours
d’un effort modéré (80 watts) en moyenne altitude à 1 300 mètres,
la fréquence cardiaque s’accélère de façon plus prononcée qu’au
niveau de la mer (+ 40 % par rapport aux valeurs basales, 2).
✓La pression atmosphérique diminue proportionnellement à
la montée en altitude ; la quantité d’oxygène utilisable s’amoin-
drit dans la même proportion.
Les premiers jours de séjour en altitude représentent une
période critique
Les accidents liés au mal aigu des montagnes y sont d’autant plus
précoces que le sujet est monté plus haut, qu’il y est parvenu plus
rapidement et que sa susceptibilité au mal des montagnes est plus
élevée. C’est pourquoi le cardiaque en général, et notamment le
coronarien, doit éviter un séjour en montagne à une altitude supé-
rieure à 1 500 mètres. L’hypoxie peut être dangereuse chez le coro-
narien non entraîné, et le froid facteur de spasme. De plus, lors-
qu’un patient doit séjourner en altitude, il faut tenir compte de
l’effet bradycardisant de certains traitements (bêtabloquants, dil-
tiazem) susceptibles d’accentuer les bradycardies nocturnes (2).
Les troubles du rythme proprement dits
Ils s’expriment par des palpitations, qui sont généralement banales
en altitude et ne représentent pas une véritable complication. Ce
sont essentiellement des extrasystoles auriculaires, plus fré-
quentes que les extrasystoles ventriculaires. Dans une étude par
enregistrement holter (11) concernant des sujets sains (hommes
âgés de 49 à 69 ans), le nombre d’extrasystoles aussi bien auri-
culaires que ventriculaires est deux fois plus élevé à une altitude
de 1 350 mètres (respectivement 30 et 23 par 24 heures) qu’à une
altitude de 200 mètres (respectivement 15 et 12 par 24 heures,
p<0,001). Les extrasystoles sont le plus souvent bien tolérées
sur cœur sain. Mais elles peuvent être mal supportées lorsque le
rythme est très rapide, ou dans certaines pathologies (cardio-
pathie ischémique, insuffisance cardiaque, sujets porteurs de
prothèse valvulaire cardiaque à bille). Le traitement est fonction
de la gêne, qui peut nécessiter surtout un retour à une plus basse
altitude, tout au moins pendant les premières nuits. Les troubles
du rythme sévères, notamment les extrasystoles ventriculaires
polymorphes spontanées ou survenant à l’effort, sont des contre-
indications au moins relatives au séjour et à l’effort en altitude.
RECOMMANDATIONS PARTICULIÈRES POUR LES
VOYAGEURS SUJETS AUX TROUBLES DU RYTHME
À côté des recommandations d’ordre général, indiquées par
ailleurs (vaccinations, prise d’une assurance...), des recomman-
dations particulières peuvent être proposées. Les précautions que
doivent prendre les cardiaques lors des voyages aériens sont les
mêmes que celles qui sont conseillées aux cardiaques devant tran-
siter ou séjourner en altitude.
Avant le voyage
Le patient doit consulter son cardiologue, qui jugera de l’oppor-
tunité d’un contrôle holter ECG sur 24 heures et d’une épreuve
d’effort, surtout s’il s’agit d’un coronarien à risque et/ou lorsque
des efforts exceptionnels sont attendus, notamment en montagne.
En cas de troubles du rythme compliquant une valvulopathie, une
visite chez le dentiste est une bonne précaution. Un contrôle de
la coagulation (INR) sera effectué à au moins deux reprises à une
semaine d’intervalle chez le patient sous anticoagulant. Une véri-
fication de la kaliémie sera réalisée en cas de traitement diuré-
tique, et de la créatininémie en cas de traitement par un inhibi-
teur de l’enzyme de conversion de l’angiotensine.

La Lettre du Cardiologue - n° 366 - juin 2003
15
TROUBLES DU RYTHME
De toute façon, le patient devra emporter avec lui ses électrocar-
diogrammes les plus récents, ainsi que les résultats des examens
biologiques. Il devra se munir d’une quantité suffisante de médi-
caments couvrant toute la durée de son séjour en vacances, et
même jusqu’à une dizaine de jours au-delà.
☛Les médicaments doivent être gardés avec leur boîte d’em-
ballage, pour avoir le nom générique, dans les bagages à main et
non dans les valises enregistrées.
En cours de voyage, notamment en cours de vol
La climatisation à bord des avions moyens et long-courriers induit
une baisse de l’hygrométrie supérieure à 20 %, facteur d’hémo-
concentration et de stase vasculaire propice aux thromboses. Les
sujets sous anticoagulants et diurétiques doivent boire abondam-
ment, éviter l’alcool, qui peut aggraver une déshydratation, et ne
pas fumer.
À l’arrivée à destination
Pour les personnes se rendant en zone tropicale, la diarrhée
du voyageur ou “turista” (20 à 50 % des cas selon la destination)
peut entraîner une déshydratation attestée par une perte de poids
et une hypokaliémie génératrice de troubles du rythme graves,
surtout en cas de traitement diurétique associé, qu’il faudra tem-
porairement arrêter. Le traitement sera repris lors du retour à un
transit normal et du rétablissement du poids corporel habituel.
Les antidiarrhéiques ont peu d’interactions médicamenteuses,
excepté avec les médicaments contenant de l’atropine comme le
Diarsed®(12). L’atropine peut déstabiliser certains patients coro-
nariens ou ceux qui ont des troubles du rythme. C’est pourquoi
il est préférable de s’abstenir de cette prescription chez les patients
cardiaques (12).
Pour les personnes se rendant à la montagne, il faut les infor-
mer des signes de début du mal aigu des montagnes (céphalée
cédant au départ à l’aspirine, puis ne cédant plus, nausées puis
vomissements, fatigue de plus en plus intense, vertiges, essouf-
flement, insomnie, œdèmes de la face, des mains et des pieds)
imposant la redescente. En l’absence de redescente, les signes
peuvent s’aggraver jusqu’à l’œdème aigu du poumon, la perte de
conscience et le coma.
CONCLUSION
Les troubles du rythme et de la conduction ne contre-indiquent
pas en eux-mêmes les voyages, s’ils surviennent sur cœur sain
ou sur cardiopathie compensée, moyennant quelques précau-
tions, et surtout une bonne information. La meilleure attitude est
de type préventif et consiste à maîtriser ces troubles par des trai-
tements antiarythmiques appropriés ou par l’implantation d’un
stimulateur cardiaque ou d’un défibrillateur automatique dans
les cas les plus graves et les plus rebelles. De plus, nombre de
troubles du rythme peuvent être définitivement supprimés par
les techniques d’ablation. La présence, maintenant largement
répandue à bord des avions long-courriers, d’un défibrillateur
semi-automatique permet désormais de sauver beaucoup de vies
en vol chez des sujets victimes d’arrêt cardiaque par fibrillation
ventriculaire. ■
Bibliographie
1. Bagshaw M. Passenger doctors in civil airlines. Obligations, duties and stan-
dards of care. Aviat Space Environ Med 1998 ; 69 : 810-1.
2.Valty J, Cohen A, Sagnes JY, Le Heuzey JY. Cœur et altitude. Encycl Med Chir
Cardiologie-Angéiologie. Elsevier : Paris, 1994 ; 11-052-B-10, 8 p.
3. Rodenberg H. Prevention of medical emergencies during air travel. Am Fam
Physician 1988 ; 37 : 263-71.
4. Cottrell JJ, Callaghan JT, Kohn GM, Hensler EC, Rogers RM. In flight medi-
cal emergencies. One year of experience with the enhanced medical kit. JAMA
1989 ; 262 : 1653-6.
5. Cummins RO, Schubach JA. Frequency and types of medical emergencies
among commercial air travelers. JAMA 1989 ; 261 : 1295-9.
6. Page RL, Joglar JA, Kowal RC et al. Use of automated external defibrillators
by a US airline. N Engl J Med 2000 ; 343 : 1210-6.
7. Cleland J. Travelling with heart disease. Practitioner 1998 ; 242 : 130-3.
8. Djiane P, Egre A, Bory M, Savin B, Mostefa S, Serradimigni A.
L’enregistrement électrocardiographique chez les sujets normaux. Arch Mal Cœur
1979 ; 72 : 655-61.
9. O’Rourke RA. Saving lives in the sky. Circulation 1997 ; 96 : 2775-7.
10. O’Rourke MF, Donaldson E, Geddes JS. An airline cardiac arrest program.
Circulation 1997 ; 96 : 2849-53.
11.Kujanik S, Snincak M,Vokal J, Podracky J, Koval J. Periodicity of arrhythmias
in healthy elderly men at the moderate altitude. Physiol Res 2000 ; 49 : 285-7.
12. Duc P, Aumont MC. Voyages. Insuffisance cardiaque ou coronaire. Concours
Med 2002 ; 124 : 1680-1.
1
/
4
100%