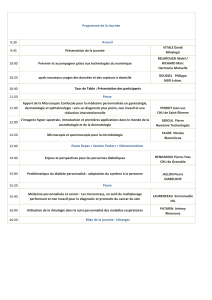
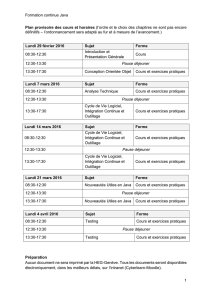
Téléchargez l`interview ici.

La procédure de time-out, l’encadrement
optimal du processus de soins
La procédure de time-out fait partie des normes de sécurité TOP (contrôle du processus opératoire) telles
qu’elles sont reprises par l’Inspection des soins de santé aux Pays-Bas. Ces normes de sécurité
concernent une intervention chirurgicale programmée en bloc opératoire (B.O.). L’hôpital St Jans Gasthuis
Weert (SJG Weert) constitue non seulement un modèle pour sa procédure en B.O., mais il a également
mis en place un modèle intégré pour l’ensemble du parcours de soins. Mölnlycke s’est entretenue avec
Marleen Mennen, infirmière en salle de réveil, et Marion Hooghiem, assistante en B.O., à propos d’un
projet pour le moins impressionnant.
Marleen Mennen (Infirmière en salle de réveil) et
Marion Hooghiem (Assistante en B.O.)
L’année dernière, le SJG Weert a mis en œuvre une procédure de time-out numérisée, intégrée dans le
dossier médical personnel (DMP) du patient et dans le système de gestion de données patient (SGDP). A
l’origine, nous avions acquis une procédure standard. Mais très vite, le besoin de plus de clarté s’est fait
sentir. La procédure a été complétée par des temps de pause associés à un certain nombre de questions.
Ce qui est remarquable ici, c’est que ce modèle ne se limite pas uniquement au B.O. Il englobe l’ensemble
du parcours de soins, de la consultation du chirurgien à la sortie de l’hôpital. L’hôpital dispose ainsi d’un
dossier médical personnel complet pour chaque patient. « D’une part, ce système contribue fortement à
la sécurité du patient, nous explique Madame Mennen, et d’autre part, il encadre aussi le travail des pro-
fessionnels de santé. En effet, il contient notamment des informations sur la médication, qui peuvent être
consultées par voie électronique par le personnel infirmier. »
Un sentiment de sécurité
Avant de répondre à quelques questions dans la salle préparatoire, le patient est déjà passé par plusieurs
temps de pause : au cours de sa consultation avec le chirurgien, avec l’anesthésiologiste, au service de
planification et à l’unité de soins. Pendant ces temps de pause, on lui pose fréquemment des questions
relatives à son nom, sa date de naissance, son poids, ses allergies connues, le lieu de l’intervention, etc.
« Cependant, les patients ne rechignent pas à y répondre, car nous leur expliquons que cela garantit le
bon déroulement du processus, ajoute Madame Hooghiem. Le professionnel de santé doit aborder cette
étape calmement, ce qui donne au patient un sentiment de sécurité. »
De la salle préparatoire à l’unité de soins
Outre les informations générales sur le patient et l’intervention chirurgicale, le temps de pause à la salle
préparatoire comporte aussi des informations sur la technique d’anesthésie, le respect des accords
concernant les anticoagulants et le traitement intermédiaire, l’éventuelle évolution de l’état de santé du
patient, la médication, etc. La température du patient est également prise. Et l’assistant en salle prépara-
toire appose sa signature électronique sur le document.

Ensuite a lieu le time-out préopératoire pour un traitement préalable au B.O., signé par l’anesthésiolo-
giste cette fois. Ce temps de pause est suivi de la préparation finale, où certaines questions sont reprises
et où on vérifie la présence des anesthésiques, des appareils, des instruments et du matériel nécessaires
à l’intervention.
En cas d’accord, une technique anesthésique locorégionale peut être appliquée. Si tout n’est pas con-
forme, le service d’anesthésiologie est informé. Contrairement à ce qui se passait auparavant, aucune
anesthésie ne sera pratiquée sans ce temps de pause. Lors de cette étape a lieu le transfert de l’assistant
en salle préparatoire à l’infirmier anesthésiste ou à l’assistant en B.O. Les deux apposent leur signature
sur le document.
Le temps de pause au B.O., au cours duquel le médecin parcourt la liste, exige la présence du médecin,
de l’anesthésiologiste et de l’instrumentiste. Outre les informations générales sur le patient et l’interven-
tion chirurgicale, cette liste comporte des questions sur l’installation du patient sur la table d’opération
du B.O., la dénomination des principales étapes de la procédure, les hémorragies et exsudats attendus, la
présence de métal dans le corps du patient, l’administration d’antibiotiques conformément au protocole,
la technique d’anesthésie et le compteur d’ouverture de porte. Ce document est signé par le chirurgien et
l’anesthésiologiste. Un aperçu abrégé, signé par le médecin, est d’application au B.O. de la policlinique.
Le temps de pause avant la sortie du B.O. est réparti entre l’équipe du chirurgien et l’équipe dans son
ensemble. Le questionnaire destiné à l’équipe du chirurgien concerne le décompte des compresses,
instruments, aiguilles et articles jetables. Ensuite, il y a lieu de documenter le matériel laissé délibéré-
ment, le marquage correct des éventuelles préparations et le fonctionnement des appareils. Ce document
est signé par l’assistant en B.O. ou l’infirmier anesthésiste.
Le questionnaire destiné à l’équipe dans son ensemble comprend, lui, les remarques spécifiques au
traitement postopératoire du patient, les particularités liées à l’intervention, les complications survenues,
les actes posés et le contrôle des étiquettes des préparations. Il est signé par le chirurgien.
Le patient est ensuite amené en salle de réveil, où le temps de pause suivant a lieu. L’infirmier
anesthésiste transfère le dossier à l’assistant en salle de réveil ; au cours de ce transfert sont transmises
les informations sur le patient, l’intervention chirurgicale, l’anesthésie, le traitement de la douleur, les
fonctions vitales, la gestion de l’exsudat, les hémorragies, la médication administrée, etc. Le personnel
des deux unités de soins signe le document. Lorsque le patient est amené à l’unité de soins, le temps de
pause contient des informations sur la politique de chirurgie et d’anesthésie, le traitement de la douleur,
les scores de sortie et plusieurs instructions selon l’intervention chirurgicale. Ce qui est remarquable,
c’est qu’à ce moment, le chirurgien a déjà rédigé un rapport B.O. qui y est repris. Enfin, le dernier temps
de pause a lieu à la sortie du patient de l’hôpital.
Eviter les réponses négatives
Bien que les temps de pause comportent de nombreuses questions auxquelles il faut répondre par
« oui » ou par « non », le temps de pause suivant ne peut être entamé avant qu’une explication ne soit
apportée en cas de réponse négative. Un champ mémo a été ajouté à cet effet, ce qui rend le dossier du
patient vraiment complet.
Prise de conscience
Ce système prévoit que le membre du personnel connecté assume la responsabilité relative à l’informa-
tion introduite. Pour chaque temps de pause, le nom de la personne qui a signé le document est indiqué.
« La prise de conscience est accrue, car votre nom figure sur le document et vous êtes ainsi tenu
responsable de son contenu, explique Madame Hooghiem. En tant que professionnel de santé, vous devez
pouvoir répondre des informations que vous avez introduites dans le système. » « Au début, le projet se
heurtait à quelque résistance, en particulier en ce concerne les temps de pause du processus, ajoute
Madame Mennen. »

Des questions dont nous ne voyions pas d’emblée l’utilité ont fait l’objet de nombreuses discussions. Mais
l’hôpital est parvenu à intégrer la procédure en peu de temps. Plus chacun prenait conscience de ses
responsabilités et plus la résistance diminuait. Chacun sait que les opérations peuvent être interrompues
si le feu vert n’est pas obtenu sur la base de cette procédure. Mais, en fin de compte, cela se fait au profit
de la sécurité. »
Pour danser le tango, il faut être deux
Certes, ce système requiert une certaine discipline. Pendant les temps de pause, il faut être deux pour
assurer le transfert du dossier et signer les documents pour accord. Il a fallu se faire à cette méthode de
travail, mais elle est désormais appréciée. Ensemble, nous parvenons à un processus de soins optimal.
1
/
3
100%