L`immunité adaptative et son évolution

L'immunité adaptative et son évolution
!PLAN
L’immunité adaptative : un prolongement de l’immunité
innée
A) La grippe : un exemple d’une infection virale activant l’immunité
adaptative
maladie saisonnière : toux, fièvre, rhume, courbatures, etc.
infection prolongée par un virus : transition vers l’immunité adaptative. Ex. :
gonflement des ganglions lymphatiques du cou
généralement, guérison naturelle au bout de 3-4 jours : efficacité de la collaboration
immunité innée-immunité adaptative
B) Les acteurs cellulaires de l’immunité adaptative
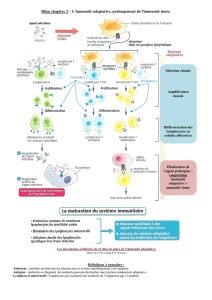
coopération entre trois populations cellulaires
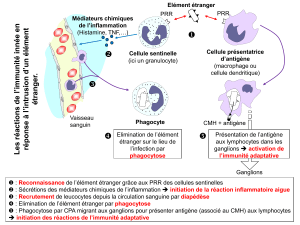
cellules présentatrices de l’antigène (CPA) de l’immunité innée. Ex. : cellule
dendritique (CD) principalement (cf. chapitre 10)
lymphocytes T (LT) : CD4 et auxiliaires (LTa) + CD8 et cytotoxiques (LTc)
lymphocytes B (LB) et plasmocytes : production des anticorps
C) Les acteurs moléculaires de l’immunité adaptative
les antigènes : molécules reconnues par les récepteurs de l’immunité adaptative
les récepteurs spécifiques d’un antigène donné : TCR, BCR et anticorps
les cytokines : communication entre cellules immunitaires. Ex. : interleukine 2 (IL-
2), produite par les DC et LTa, agit sur les LT CD4 et CD8
D) Les mécanismes de défenses de l’immunité adaptative
1
+ +
+ +

réponse adaptative à médiation humorale (LB, plasmocytes et anticorps) et à
médiation cellulaire (LTc)
organes lymphoïdes secondaires : présentation de l’antigène, reconnaissance par
un TCR donné et différenciation des LT. Ex. : LT CD4 → LTa et LT CD8 → LTc
LTa au centre de la réaction immunitaire. Ex. : immunodéficience du SIDA due à
l’attaque spécifique des LT CD4 par le virus et apparition de maladies opportunistes
production d’IL par les LTa : activation des LT CD8 en LTc (IL-2) et des LB en
plasmocytes
production d’anticorps : formation de complexes immuns avec l’antigène et le
pathogène pouvant être phagocytés, neutralisés, etc.
Transition : l’immunité adaptative correspond à un prolongement de l’immunité innée où
le pathogène est spécifiquement reconnu via des interactions récepteurs-antigènes. Cela
aboutit à l’activation de réponses humorales et spécifiques de l’agression. La grande
spécificité de l’immunité adaptative pose la question de sa mise en place et de son
évolution.
Le développement de l’immunité adaptative : une évolution
du phénotype immunitaire au cours de la vie
A) Un système immunitaire qui s’adapte au milieu de vie
production de LT et LB ayant des récepteurs spécifiques d’un antigène = réponse
immunitaire adaptée à une agression spécifique
rencontre d’un individu avec un pathogène dépendante de la région, du climat, etc.
B) La mise en place du répertoire immunitaire dans les organes
lymphoïdes primaires
production de lymphocytes immatures à partir de cellules souches
diversité quasiment infinie de récepteurs (anticorps, BCR et TCR) : mécanismes
génétiques complexes à l’origine d’un grand nombre de récepteurs aléatoires
délétion clonale : mort des lymphocytes dirigés contre le soi (présentant des
récepteurs reconnaissant des molécules de l’organisme ou des symbiotes)
+ +
+
+
2

lymphocytes survivants = immunocompétents mais naïfs
C) La construction du répertoire immunitaire dans les organes
lymphoïdes secondaires : un apprentissage
maturation lymphocytaire : environ 10 lymphocytes différents possibles
rencontre avec l’antigène qu’ils peuvent reconnaître = sélection, amplification et
différenciation clonales
formation d’un pool de lymphocytes spécifiques d’un antigène + mémorisation par
différenciation en lymphocytes mémoires (à longue durée de vie) = apprentissage
Transition : l’immunité adaptative est une immunité qui évolue et s’adapte au cours de la
vie d’un individu. Chaque individu ayant été exposé à différents pathogènes au cours de
sa vie, son répertoire de cellules de l’immunité adaptative est spécifique. Le système
immunitaire apprend et s’adapte à chaque nouveau pathogène, ce qui permet à un
individu d’être immunisé sur le long terme. La vaccination est une technique qui permet de
stimuler volontairement cet apprentissage.
La vaccination : un déclenchement artificiel de la mémoire
immunitaire
A) Le principe de la vaccination : une stimulation volontaire de
l’immunité adaptative
première vaccination au XVIII siècle contre la variole : seule maladie aujourd’hui
éradiquée
forcer la rencontre entre un antigène (d’un pathogène donné) avec le système
immunitaire
développement d’un pool de lymphocytes mémoires avant la rencontre avec le
pathogène = réponse rapide et efficace de l’organisme contre l’infection
B) Les bases moléculaires de la vaccination
généralement, injection d’un antigène inoffensif (parfois couplé à un adjuvant). Ex. :
particule virale inactivée par chauffage
adjuvant = molécule permettant de stimuler la réponse innée nécessaire à la
12
3
e

transition vers l’immunité adaptative. Ex. : l'alun facilite la phagocytose de l’antigène
injecté
présentation de l’antigène et formation du pool de lymphocytes mémoires
spécifiques de l’antigène injecté
C) La vaccination : un enjeu de société dans le domaine de la santé
vaccination = protection individuelle et collective (limitation de la propagation d’une
maladie)
risques : apparition de souches résistantes à un vaccin. Ex. : mutations naturelles
du virus de la grippe saisonnière
limites : actuellement, absence de vaccins pour certaines maladies. Ex. : SIDA,
paludisme, etc.
Bilan : l’immunité innée, apparue chez les Vertébrés, est une innovation évolutive ayant
permis l’adaptation au quotidien de l’organisme à son environnement. L’Homme a pu
utiliser à son avantage les caractéristiques de l’apprentissage immunitaire pour développer
des vaccins, prévenir la propagation de certaines maladies et même en éradiquer
complètement (variole).

L'immunité adaptative et son évolution
Adjuvant
Molécule ajoutée dans les vaccins permettant de stimuler la réponse immunitaire innée
nécessaire à la mise en place de la réponse adaptative. Ex. : l’alun (Al(OH) ) facilite la
phagocytose de l’antigène par les cellules dendritiques qui peuvent ensuite le présenter aux
lymphocytes.
Anticorps
Protéine capable de reconnaître spécifiquement un antigène. Elle est constituée de deux chaînes
lourdes et de deux chaînes légères en forme de Y. Les anticorps sont produits par les LB et les
plasmocytes.
Immunité adaptative
Ensemble des processus immunitaires qui sont basés sur la reconnaissance spécifique d’un
antigène et provoquant une réponse adaptée à l’agression (et non pas stéréotypée). Le
phénotype immunitaire évolue au cours de la vie de l’organisme.
Immunocompétence
État dans lequel est un lymphocyte après qu’il ait subi l’étape de délétion clonale dans les organes
lymphoïdes primaires. Sont ainsi immunocompétents les lymphocytes ne portant pas d’anticorps
anti-molécules du soi.
Immunodéficience
Affaiblissement du système immunitaire d’un individu. Cet état peut être dû à des pathogènes (le
VIH dans le cas du SIDA) et provoquer l’apparition de maladies opportunistes pouvant devenir
!DÉFINITIONS
3
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%