Télécharger le fichier - Action Contre La Faim

1
Rapport final Link NCA
Septembre 2015 Janvier 2016 ï, Tchad
Gwenaelle Luc, Experte Link NCA

2
AVERTISSEMENT ET REMERCIEMENTS
L’analyse causale de la sous-nutrition (Link NCA) dans le district sanitaire d’Abdi au Tchad s’est
déroulée de Septembre 2015 à Janvier 2016 et a été rendu possible grâce au financement
d’OFDA.
L’étude a été menée par l’analyste, Gwenaelle Luc, avec le support de Laura Courbis, Project
officer, et sous la supervision des points focaux de cette étude : Dr Yakouba Zoungrana,
Directeur Médical pour International Medical Corps au Tchad, et Suzanne Brinkmann, Conseiller
Nutrition Senior (Senior Nutrition Advisor – Emergencies), International Medical Corps,
Washington U.S.
Les membres de l’équipe Link NCA adressent leurs remerciements à toutes les personnes qui ont
rendu possible cette analyse causale de la sous-nutrition (Link NCA) dans le district sanitaire (DS)
d’Abdi:
Au Ministère de la Santé, au directeur du Centre National de Nutrition et de Technologies
Alimentaires (CNNTA) et à son équipe, aux autorités administratives et sanitaires de la région du
Ouaddaï, au personnel des formations sanitaires, à l’ensemble de l’équipe d’enquête, aux
participants des ateliers initiaux et finaux pour leur très bonne implication, leur objectivité et leur
motivation dans la conduite de cette investigation, ainsi qu’aux habitants des villages visités pour
leur collaboration et leur hospitalité.
Merci spécialement à toute l’équipe d’International Medical Corps pour sa participation active et
constructive au cours de l’investigation.
Nous adressons également nos remerciements à l’unité technique Link NCA d’Action Contre la
Faim pour le support dont nous avons bénéficié tout au long de notre étude.
Cette investigation n’aurait pas été possible sans le travail exceptionnel et l’engagement de toutes
les personnes impliquées.

3
TABLE DES MATIERES
SYNTHESE EXECUTIVE ........................................................................................................................ 8
1/ Introduction ......................................................................................................................... 13
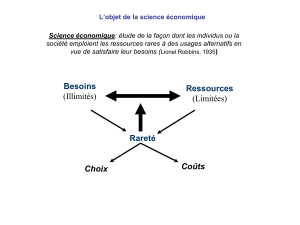
2/ Pourquoi conduire une Link NCA? ................................................................................ 15
3/ Présentation de la méthodologie Link NCA ............................................................... 16
3.1 Aperçu de l’approche méthodologique Link NCA .............................................................. 16
3.2 Présentation du cadre conceptuel des facteurs de risques à la malnutrition,
UNICEF ........................................................................................................................................................... 17
3.3 Etapes clefs de l’étude ................................................................................................................. 18
3.4 Echantillonnage ............................................................................................................................. 18
3.4.1 Calcul de la taille d’échantillon et éligibilité ..................................................................................... 18
Nombre de ménages à enquêter ...................................................................................................................... 20
Détermination du nombre de grappe à enquêter ..................................................................................... 20
Liste des grappes tirées pour l’enquête quantitative .............................................................................. 21
Procédures d’échantillonnage........................................................................................................................... 21
3.4.2 Liste des grappes sélectionnées ........................................................................................................... 22
3.4.3 Echantillonnage pour l’étude qualitative .......................................................................................... 22
3.5 Méthodologies de récolte des données ................................................................................. 23
3.5.1 Enquête quantitative ................................................................................................................................. 23
3.5.2 Enquête qualitative .................................................................................................................................... 26
3.6 Traitement et analyse des données ........................................................................................ 29
3.6.1 Traitement et analyse des données quantitatives ......................................................................... 29
3.6.2 Traitement et analyse des données qualitatives ............................................................................ 29
3.6.3 Catégorisation des facteurs de risques .............................................................................................. 29
3.7 Considérations éthiques ............................................................................................................. 30
3.8 Limites de l’étude .......................................................................................................................... 31
4/ Résultats de l’étudeLink NCA .......................................................................................... 32
4.1 Informations contextuelles et résultats de l’étude par sectEur ................................... 32
4.1.1 Sous-nutrition ............................................................................................................................................... 32
4.1.2 Sécurité alimentaire et moyen d’existence ....................................................................................... 39
4.1.3 Eau, hygiène et assainissement ............................................................................................................. 41
4.1.4 Nutrition et pratiques de soins .............................................................................................................. 42
4.1.5 Santé ................................................................................................................................................................. 43
4.1.6 Genre et Education ..................................................................................................................................... 44
4.1.7 Causes fondamentales ............................................................................................................................... 44
4.2 Liste des hypothétiques facteurs de risques et de leurs mécanismes ....................... 45
4.3 Résultats par hypothèse causale ............................................................................................. 47
4.3.1 Hypothèse A : Pratiques d’allaitement et d’alimentation du jeune enfant et du
nourrisson inadéquates ....................................................................................................................................... 47
4.3.2 Hypothèse B : Carences énergétiques, en nutriments et micronutriments dans
l’alimentation des enfants................................................................................................................................... 51
4.3.3 Hypothèse C : Haute prévalence des maladies infantiles (diarrhée, IRA, paludisme) .... 57
4.3.4 Hypothèse D : Faible accès aux soins dans les centres de santé .............................................. 61
4.3.5Hypothèse E : Parcours thérapeutiques inadéquats ...................................................................... 65
4.3.6 Hypothèse F : Faible couverture vaccinale, de déparasitage et de supplémentation ..... 71
4.3.7 Hypothèse G : Haute prévalence des petits poids à la naissance............................................. 73
4.3.8 Hypothèse H : Faible statut nutritionnel des femmes enceintes et allaitantes.................. 75
4.3.9 Hypothèse I : Exposition au VIH/ SIDA .............................................................................................. 78
4.3.10 Hypothèse J : Faible espacement des naissances ........................................................................ 79
4.3.11 Hypothèse K : Haute prévalence des mariages et grossesses précoces ............................. 83

4
4.3.12 Hypothèse L : Faibles connaissances et éducation des principaux donneurs de soins à
l’enfant et/ou faibles capacités de mise en pratique des recommandations sanitaires et
nutritionnelles ......................................................................................................................................................... 85
4.3.13 Hypothèse M : Surcharge de travail des femmes ........................................................................ 87
4.3.14 Hypothèse N : Faible statut social et bien-être de la femme ................................................ 90
4.3.15 Hypothèse O : Affectation du lien affectif entre la mère et son enfant ............................... 93
4.3.16 Hypothèse P : Faible accès à l’eau potable .................................................................................... 95
4.3.17 Hypothèse Q : Pratiques d’hygiène et d’assainissement inadéquates ............................. 101
4.3.18 Hypothèse R : Faible accès à l’eau pour l’exploitation agricole et pastorale ................ 105
4.3.19 Hypothèse S : Ressources issues de l’exploitation agricole et maraîchère insuffisantes
..................................................................................................................................................................................... 106
4.3.20 Hypothèse T : Faibles ressources issues de l’élevage ............................................................. 111
4.3.21 Hypothèse U : Faible diversification / instabilité des sources de revenus .................... 114
4.3.22 Hypothèse V : Forte dépendance aux marchés et aux prix des denrées (fluctuation)
..................................................................................................................................................................................... 116
4.3.23 Hypothèse W : Haute vulnérabilité aux chocs et faibles capacités de résilience ........ 117
4.3.24Hypothèse X : Utilisation des ressources du foyer au détriment du développement
optimal de l’enfant .............................................................................................................................................. 120
4.4 Etude de cas deviants positifs .................................................................................................122
4.5 Présentation du calendrier saisonnier des facteurs de risque pour le distrcit
sanitaire d’abdi ........................................................................................................................................123
4.6 Calendrier historique des facteurs de risque ...................................................................124
5/ Facteurs de risque à LA malnutrition dans le district sanitaire d’Abdi ....... 126
5.1 Classification des Facteurs de risque par les communautés .......................................126
5.2 Classification des facteurs de risqué par l’équipe Link NCA........................................128
5.3 attribution des notes de confiance .......................................................................................131
5.4 Présentation de la Matrice des mécanismes Causaux de la sous-nutrition ..........135
6/ Conclusion et recommAndations ............................................................................... 137
6.1 Conclusion .....................................................................................................................................137
6.2 Recommandations ......................................................................................................................138
6.3 Prochaines étapes .......................................................................................................................141
REFERENCES ET BIBLIOGRAPHIE ................................................................................................ 142
LISTE DES TABLEAUX
Tableau 1: Planification de l'enquête quantitative .................................................................................. 21

5
Tableau 2: Critères de catégorisation des facteurs de risque ................................................................ 30
Tableau 3 : Distribution de l'échantillon de l'enquête anthropométrique en fonction de l'âge et du
sexe des enfants .................................................................................................................................. 32
Tableau 4 : Valeurs seuils de l’indice Poids pour Taille (P/T) en z-score selon les références OMS
2006 ...................................................................................................................................................... 33
Tableau 5 : Prévalence de la malnutrition aiguë globale, modérée et sévère par sexe selon l'indice
Poids/Taille exprimée en z-score (et/ou œdèmes), références OMS 2006 .............................. 33
Tableau 6 : Prévalence de la malnutrition aiguë modérée et sévère, en fonction de l’âge, selon
l'indice Poids/Taille exprimé en z-scores et/ou œdèmes, références OMS 2006 .................... 34
Tableau 7 : Distribution de la malnutrition aiguë sévère selon l’indice Poids/Taille exprimé en z-
score et œdèmes, références OMS 2006 ......................................................................................... 34
Tableau 8 : Valeurs seuils de la mesure anthropométrique du PB définissant les malnutritions
aiguës modérée et sévère, selon le protocole PCIMA RDC 2012 .............................................. 35
Tableau 9 : Prévalence de la malnutrition aiguë selon le PB exprimé en mm et/ou œdèmes par
sexe, références OMS 2006 .............................................................................................................. 35
Tableau 10: Valeurs seuils de l’indice Poids-pour-Age (P/A), en z-score, selon les références
OMS ..................................................................................................................................................... 36
Tableau 11 : Prévalence de l’insuffisance pondérale globale, modérée et sévère par sexe selon
l'indice Poids/Age exprimé en z-score, références OMS 2006 ................................................... 36
Tableau 12 : Prévalence de l’insuffisance pondérale modérée et sévère, en fonction de l’âge, selon
l'indice Poids/Age exprimé en z-scores, références OMS 2006 ................................................. 36
Tableau 13: Valeurs seuils de l’indice Taille pour Age (T/A), en z-score, selon les références OMS
.............................................................................................................................................................. 37
Tableau 14: Prévalence de la malnutrition chronique globale, modérée et sévère par sexe selon
l'indice Taille/Age exprimé en z-score, références OMS 2006 ................................................... 37
Tableau 15: Prévalence de la malnutrition chronique modérée et sévère, en fonction de l’âge,
selon l'indice Taille/Age exprimé en z-scores, références OMS 2006 ....................................... 38
Tableau 16: Liste des hypothèses causales et catégorisation préliminaire par les experts .............. 46
Tableau 17: Indicateurs relatifs à l'allaitement et à l'alimentation des jeunes enfants et des
nourrisson ........................................................................................................................................... 51
Tableau 18: Indicateurs relatifs aux risques de carences en micronutriments ................................... 57
Tableau 19: Indicateurs relatifs à la haute prévalence des maladies infantiles ................................... 60
Tableau 20: Indicateurs relatifs au faible accès aux soins de santé...................................................... 64
Tableau 21: Indicateurs relatifs à la faible utilisation des services de santé ....................................... 71
Tableau 22: Indicateurs de vaccination, supplémentation et déparasitage issus de l'enquête
SMART 2014 ...................................................................................................................................... 71
Tableau 23 : Indicateurs relatifs au statut nutritionnel des femmes enceintes .................................. 76
Tableau 24 : Connaissance et dépistage du VIH- Source EDS 2015 ................................................. 79
Tableau 25: Indicateur relatifs au faible espacement des naissances .................................................. 82
Tableau 26: Indicateurs relatifs aux mariages et aux grossesses précoces .......................................... 84
Tableau 27: Indicateurs relatifs à la faible éducation des donneurs de soin ...................................... 86
Tableau 28: Indicateurs relatifs à la surcharge de travail des femmes ................................................ 89
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
 164
164
 165
165
 166
166
 167
167
 168
168
 169
169
 170
170
 171
171
 172
172
 173
173
 174
174
 175
175
 176
176
 177
177
 178
178
 179
179
 180
180
 181
181
 182
182
 183
183
 184
184
 185
185
 186
186
 187
187
 188
188
 189
189
 190
190
 191
191
 192
192
 193
193
 194
194
 195
195
 196
196
 197
197
 198
198
 199
199
 200
200
 201
201
 202
202
 203
203
 204
204
 205
205
 206
206
 207
207
 208
208
 209
209
 210
210
 211
211
 212
212
 213
213
 214
214
1
/
214
100%