Mode d`action des ATB Définitions

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI – Les ATB
1
Mode d’action des ATB
1 Définitions
- Les antibiotiques sont des molécules produites par des micro-organismes ou par
synthèse chimique dont l’activité bactériostatique ou bactéricide se manifeste à
dose faible.
o Les antibiotiques bactéricides tuent les bactéries
o Les antibiotiques bactériostatiques inhibent la croissance des bactéries
2 CMI
- CMI (concentration minimale inhibitrice) : plus faible concentration d’antibiotique
pour laquelle il n’y a pas de croissance visible de la souche bactérienne étudiée, les
conditions de culture étant standardisées.
- CMB (concentration minimale bactéricide, moins utilisée) : plus faible concentration
d’antibiotique pour laquelle l’effet bactéricide souhaité est de 99,99%, les conditions
de culture étant standardisées.
- Les antibiotiques bactéricides ont des CMB proches des CMI.
3 Spectre d’activité
- Liste des espèces sur lesquelles les antibiotiques sont actifs (spectre étroit ou
large).
- Le spectre comprend :
o Les bactéries sensibles (bactéries habituellement sensibles à l’action de
l’antibiotique).
o Les bactéries inconstamment sensibles (bactéries pour lesquelles la
prévalence des résistances acquises est importante).
o Les bactéries résistantes (bactéries toujours résistantes à cet antibiotique).
- Spectre étroit évite de tuer des bactéries non pathogènes (tube digestif +++). Ce
qui évite l’apparition de résistances chez les bactéries commensales.
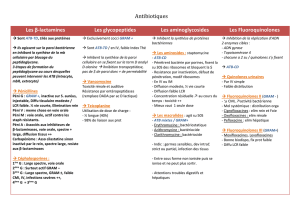
4 Différents mécanismes d’action des ATB
- Inhibition de la synthèse de la paroi (peptidoglycane).
- Inhibition de la synthèse de l’ADN ou de l’ARN de la bactérie.
- Inhibition de la synthèse des protéines.
- Altération des membranes (membrane cytoplasmique ou membrane externe).

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI – Les ATB
2

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI – Les ATB
3
5 Inhibition de la synthèse de la paroi (peptidoglycane)
- Ils sont tous bactéricides.
- Il en existe trois groupes :
o Fosfomycine.
Inhibition d’une enzyme nécessaire à la synthèse du peptidoglycane.
o Glycopeptides.
Fixation sur les deux derniers AA d’un précurseur de la paroi
(habituellement des Alanines)
o β-lactamines.
Dans l’espace péri plasmique (entre membrane et enveloppe), Se fixe
sur les PLP (Protéines de liaison des Pénicillines)
5.1 Fosfomycine :
- Mode d’action :
o Après pénétration dans le cytoplasme de la bactérie, la fosfomycine inhibe la
pyruvyl-transférase en se liant à un résidu cystéine par une liaison covalente
- Spectre d'action :
o Les staphylocoques (dont Staphylococcus aureus)
o Les entérobactéries
o Pseudomonas aeruginosa
- Indication :
o Peu utilisée, uniquement dans le TT des cystites, en monodose.
o Cystites non compliqué (Traitement par voie orale = Monuril TM)
o Infections sévères à germes multi-résistants (par voie injectable), très bonne
diffusion tissulaire.
o La fosfomycine doit être associée à un autre antibiotique pour éviter
l'émergence de mutant résistant.
5.2 Glycopeptides :
- Deux types : Vancomycine et Téicoplanine.
- Grosses molécules donc ne sont pas absorbées par le tube digestif utilisation
par voies parentérales.
- Mode d’action :
o Ils agissent sur les bactéries à Gram positif en se fixant sur les précurseurs
du peptidoglycane comportant le dipeptide D-alanyl-D-alanine.
o Les glycopeptides ont un effet bactéricide.
- Spectre :
o Ensemble des bactéries à Gram + aérobies ou anaérobies (ces ATB de
grande taille ne pénètrent pas au travers des membranes externes des
bactéries à Gram -)

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI – Les ATB
4
- Indications :
o Traitement des infections sévères dues à des bactéries à Gram +
multirésistants (par voir injectables, bonne diffusion tissulaire à l'exception
des méninges)
o Traitement des colites pseudomembraneuses (dues à Clostridium difficile)
(par voie orale)
o Ces médicaments sont néphrotoxiques et veinotoxiques.
o Vancomycine :
La plus utilisée car plus efficace (car CMI plus basse).
Venotoxique et nécessite la pose d’un cathéter central.
o Téicoplanine :
Peut-être injecté par intramusculaire voire sous-cutané.
Un peu moins efficace.
Réservée en pratique au traitement des infections à staphylocoque
dorée (y compris pénicillino-résistants).
5.3 β-lactamines +++
- Classe d’antibiotique la plus importante.
- Il en existe des centaines différentes, 4 grands groupes :
o Pénicillines.
o Carbapenèmes.
o Céphalosporines.
o Monobactames, etc.
5.3.1 Pénicillines :
- Pénicilline G (benzylpénicilline).
- Pénicilline V (phénylméthoxy pénicilline).
- Pénicillines M (méticilline, oxazollylpénicilline).
- Pénicillines A (amoxicilline, ampicilline).
- Carboxypénillines (ticarcilline).
- Acyluréidopénicillines (pipéracilline).
5.3.2 Céphalosporines
- C1G (1ère génération) (céfalotine, céfazoline).
- C2G (2ème génération) (Céfoxitine).
- Céphalosporines à spectre étendu :
o C3G (3ème génération) (Céfotaxime, ceftriaxone, ceftazidime).
o Céphalosporines zwittérioniques (Célépime, celpirome)...
5.3.3 Autres :
- Monobactames : Aztréonam.
- Carbapénems : Imipénem, méropénem, ertapénem, doripénem.

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI – Les ATB
5
5.3.4 Mode d’action – Spectre - Résistance
- Les β-lactamines inhibent la dernière étape de la synthèse du peptidoglycane. Par
analogie structurale avec le dipeptide D-alanyl-D-alanine, elles inhibent les PLP qui
se trouvent sur la face externe de la membrane cytoplasmque. Les PLP sont des
enzymes (transglycosylase, transpeptidase, ou carboxypeptidase) qui synthétisent
la paroi.
- Spectre des β-lactamines :
o Les spectres antibactériens des β-lactamines sont variables en fonction des
PLP qui sont inhibés.
o ils dépendent de l’affinité pour les PLP, de la capacité à traverser la
membrane externe pour atteindre les PLP localisées dans l’espace
périplasmique (espace délimité par la membrane externe et la membrane
cytoplasmique) et des β-lactamases (enzymes hydrolysant les β-lactamines)
naturellement production par certaines espèces bactérienne = mécanisme
de résistance principal au beta lactamines.
5.3.4.1 Les pénicillines G, V et M
- Leur spectre est limité aux bactéries à Gram + (ex : streptocoques,
staphylocoques…) et aux spirochètes (bactéries à Gram –, ex : syphillis).
- Pénicillines M : Traitement des staphylocoques sensibles à la méticilline
- Association pénicillines + inhibiteurs des β-lactamases (acide clavulanique,
tazobactam)
o Amoxicilline + acide clavulanique (augmentin™)
o Ticarcilline + acide clavulanique (claventin™)
o Pipéracilline + tazobactam (tazocilline™)
5.3.4.2 L’astréonam et la ceftazidime
- Leur spectre est limité aux bactéries à Gram – aérobies.
- La ceftazidime est très utilisée en milieu hospitalier car elle possède une très bonne
action contre Pseudomonas aeruginosa.
5.3.4.3 Spectre d’action des carbapénems
- Large spectre d’action en raison de leur excellente pénétration au travers de la
membrane externe des bactéries à Gram – et de leur résistance à l’action
hydrolytique exercée par la plupart des β-lactamases.
- Le chef de file des carbapénems est l’imipénem (/ !\ épiléptogène si > 4g/jr, donc
inutilisable dans les infectons méningées). Il agit pratiquement sur toutes les
bactéries (de phénotype sauvage).
- Le spectre antibactérien de l'imipénem comporte les staphylocoques sensibles à la
méticilline, les streptocoques (y compris les entérocoques), les Neisseria sp. les
Haemophilus sp, les anaérobies (y compris les Bacteroides fragilis), les
entérobactéries (y compris les souches produisant
- Le méropénem et le doripénem ont une meilleure pénétration au travers de la
membrane externe des bacilles à Gram négatif comparé à l'imipénem. Par contre,
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%