Fibrilation auriculaire et cardiomyopathie hypertrophique

Fibrillation auriculaire et cardiomyopathie hypertrophique
RÉFÉRENCE
Impact of atrial fibrillation on the clinical course of hypertrophic cardiomyopathy.
Olivotto I, Cecchi F, Casey SA, Dolara A, Traverse JH, Maron BJ ❏Circulation 2001 ; 104 : 2517-24.
LEFOND
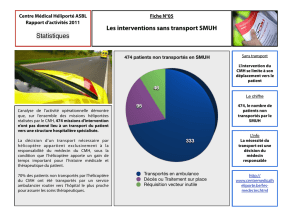
L’incidence et l’impact clinique de la fibrillation auriculaire (FA) ont été analysés pour une importante cohorte de
480 patients italiens et américains ayant une cardiomyopathie hypertrophique (CMH) sans rapport avec une pathologie
cardiaque ou systémique associée, suivis en moyenne pendant 9 années. Dans 125 cas, il existait à l’état basal une
obstruction intraventriculaire gauche 30 mmHg.
Une FA est survenue pour 107 patients (22 % - incidence : 2 % par an), avec 77 patients présentant une FA paroxys-
tique, progressant vers la FA permanente dans 32 cas, et 30 patients d’emblée en FA permanente ; les facteurs prédictifs
indépendants de FA sont l’âge avancé, des symptômes congestifs, une taille augmentée de l’oreillette gauche
45 mm lors du diagnostic de CMH.
Les sujets ayant une FA documentée ont un risque accru de mortalité liée à la CMH (taux annuel 3 % en cas de FA
contre 1 % pour un groupe contrôle sans FA, p < 0,001), en rapport avec un excès d’accidents vasculaires cérébraux (AVC)
et d’insuffisances cardiaques, mais sans relation avec des morts subites. Le risque létal associé à la FA est plus important
en présence d’une obstruction intraventriculaire gauche (p < 0,01).
Les AVC ischémiques sont huit fois plus fréquents pour les patients ayant une FA, qu’elle soit paroxystique ou
permanente. Parmi les 107 patients ayant une FA, 59 avaient été traités par warfarine, 20 par antiagrégants (aspirine ou
ticlopidine), et 28 n’avaient pas eu de traitement préventif contre les complications thromboemboliques : les AVC furent
moins fréquents sous anticoagulation (10 % contre 30 % sous antiagrégants et 39 % en l’absence de traitement).
Les patients présentant une FA avant 50 ans ont un pronostic plus péjoratif, avec une augmentation de la mortalité due à
la CMH, des AVC (risque multiplié par 3,6 à 5 ans) et de la détérioration fonctionnelle. Si l’on compare les sujets ayant
une FA exclusivement paroxystique et ceux ayant une FA permanente, ces derniers ont également une probabilité plus
élevée de complications combinées : décès lié à la CMH, majoration de classe fonctionnelle NYHA,AVC (p < 0,0001).
On note un sous-groupe de 37 patients (35 %) dont le devenir clinique est singulièrement simple : ils ont en majorité
(62 %) une FA paroxystique.
COMMENTAIRES
Lors du suivi d’une CMH, une FA documentée est fréquente, avec une prévalence de 22 %, quatre à six fois supérieure
à celle de la population générale, et elle est associée à un taux de mortalité liée à la CMH multiplié par quatre sur un
suivi de 9 ans, en relation avec les AVC et les épisodes d’insuffisance cardiaque. La survenue à un âge précoce de la FA
(50 ans) et l’association à une obstruction intraventriculaire gauche sont délétères. Cependant, si la FA représente
habituellement un tournant évolutif dans le cours d’une CMH, il existe une hétérogénéité de devenir, le pronostic
étant meilleur en présence d’une FA exclusivement paroxystique par rapport à une FA permanente .
Sur un plan thérapeutique, face aux antiagrégants ou à l’absence de traitement, les anticoagulants paraissent mieux pro-
téger les patients d’une des complications majeures de la FA paroxystique ou permanente : les AVC ischémiques,
huit fois plus fréquents que pour les patients restés sinusaux. Les auteurs suggèrent l’utilisation du traitement anti-
coagulant pour la prévention primaire des complications thromboemboliques de la FA en présence d’une CMH, que la
FA soit paroxystique ou permanente, et quel que soit le nombre d’épisodes de FA documentés. Les récentes recomman-
dations ACC/AHA/ESC concernant la prise en charge de la FA mentionnent le risque embolique de la FA sur CMH (2,4 %
à 7,1 % par an selon les études) ; toutefois, parmi les facteurs cliniques habituellement pris en compte pour la stratifica-
tion du risque thromboembolique de la FA non valvulaire, figure l’hypertension artérielle, mais non la CMH (données
issues de Atrial Fibrillation Investigators, Lancet 2000 ; American College of Chest Physicians, Chest 1998 ; Stroke
Prevention in Atrial Fibrillation, JAMA 1998). Sans doute faut-il aussi privilégier le traitement anticoagulant pour
les FA paroxystiques ou permanentes compliquant une CMH.
BIBLIOGRAPHIE
.
Vingt-trois références portant en majorité sur l’association CMH-FA. À consulter en com-
plément de cet article, les récentes recommandations ACC/AHA/ESC sur la prise en charge de la FA (J Am Coll Cardiol
2001 ; 38 : 1231-65). À lire également, une publication plus récente : Clinical profile of stroke in 900 patients with
hypertrophic cardiomyopathy , Maron BJ et al., J Am Coll Cardiol 2002 ; 39 : 301-7, qui confirme l’intérêt de l’anti-
coagulation en cas de FA paroxystique ou permanente.
M
OTS
-
CLÉS
.
Fibrillation auriculaire - Cardiomyopathie hypertrophique - Prévention complications thromboemboliques.
TIRÉSÀPART
.
Dr I. Olivotto, Via Jacopo Nardi 30, Florence, 50132 Italie. E-mail : [email protected].
C. Adams, service de cardiologie, CH Argenteuil
23
La Lettre du Cardiologue - n° 356 - juin 2002
EN UNE RÉFÉRENCE...
1
/
1
100%