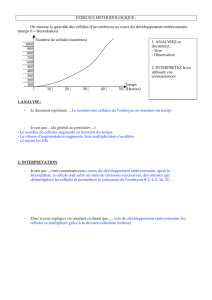
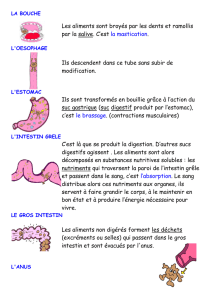
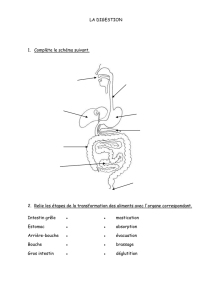
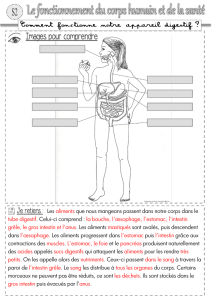
EMBRYOLOGIE HUMAINE Introduction Embryologie (gr. Embruos

1
EMBRYOLOGIE HUMAINE
I. Introduction
Embryologie (gr. Embruos : qui se développe à l’intérieur et logos : discours, théorie) : partie de la biologie qui étudie le
développement de l’organisme jusqu’à la naissance (développement prénatal).
Les différentes périodes du développement
Le développement prénatal est partagé en deux périodes :
La période embryonnaire qui couvre les 60 premiers jours (De la fécondation à la fin du 2ème mois)
La période fœtale qui correspond aux 7 derniers mois de la grossesse).
La période embryonnaire est divisée en deux parties, pré-embryonnaire et embryonnaire proprement dite
Les 4 premières semaines (S)
S1 : Œuf fécondé → Blastocyste
S2 : Blastocyste → Bouton embryonnaire (Masse cellulaire interne), Trophoblaste
S3 : Masse cellulaire interne → Disque embryonnaire tridermique
S4 Disque embryonnaire tridermique → Embryon
Le deuxième mois (Période embryonnaire) : Embryon → Fœtus
II. Fécondation
1. L’ascension des spermatozoïdes
Durée : 24 à 48h
Sélection du nombre de spermatozoïdes : de 100 à 300 millions environ à quelques centaines
La sélection des spermatozoïdes à lieu au niveau de 3 barrières
Le canal vaginal par son pH acide (5)
Le mucus du canal cervical
La jonction utéro-tubaire
La migration
Le canal cervical – Active
L’utérus – Passive
La trompe – Active
La migration dans l’utérus est passive, en effet la contraction des muscles lisses de l’utérus aident les spermatozoïdes à
progresser vers les trompes.
2. La capacitation du spermatozoïde et la réaction acrosomique
Le pouvoir fécondant est acquis en 24 à 48h dans les voies génitales féminines : La capacitation et la réaction acrosomique
La capacitation est un remaniement de la membrane externe
Après la capacitation les spermatozoïdes sont hypermobiles
Les spermatozoïdes sont capables d’écarter et ainsi de passer au travers de la corana radiata de l’ovule, ils doivent ensuite
digérer la zone pellucide dure constituée de glycoprotéines essentiellement.
3. Fusion des gamètes
L’achèvement de la 2e division méiotique de l’ovocyte II → Production d’un ovule mûr et un 2e globule polaire
Le noyau de l’ovule constitue le pronucleus femelle
La queue du spermatozoïde dégénère et sa tête se dilate pour devenir le pronucleus mâle
Les chromosomes maternels et paternels se mélangent le zygote est formée
(Le génome mitochondrial vient toujours de la mère)
4. Résultat de la fécondation
Premiers stades de l’embryogenèse

2
III. Période pré-embryonnaire (La première semaine)
1. La segmentation une série de divisions cellulaires mitotiques rapides
2. La migration tubaire
3. Le début de l’implantation
Les contractions péristaltiques de la paroi tubaire permettent à l’œuf de se diriger vers l’utérus. La muqueuse tubaire est
recouverte de cellules ciliaires, les battements des cils participent à la migration de l’œuf au niveau de la paroi de l’utérus.
1. Segmentation
A. Formation de la morula
La morula est un ensemble de 8 à 16 blastomères
Le volume de chaque cellule diminue. Les axes de segmentation peuvent varier. De même, il ni a pas de synchronisme et les
cellules peuvent se divise a un rythme différents.
La segmentation est :
Rotationnelle
Asynchrone
La morula est toujours entourée par sa zone pellucide
La corana radiata s’est détachée dés le stade de 4 blastomères
B. Compaction
La compaction est la formation d’u e couche protectrice
La compaction c’est l’acquisition d’une polarité cellulaire
La surface des blastomères périphériques devient lisse et imperméable (Les cellules périphériques isole, protège le milieu)
Isolation de la morula du milieu extérieur
C. Formation du blastocyste
Le trophoblaste deviendra le placenta et ses annexes
Le bouton embryonnaire deviendra l’embryon
A ce stade, la zone pellucide disparaitra (Digestion) (Pour permettre la croissance)
Le blastocœle est une cavité remplit de liquide
2. La nidation
Deux jours le blastocyste flotte librement
Le trophoblaste prolifère et se différencie en deux couches :
Une interne, le cytotrophoblaste
Une externe, le syncytiotrophoblaste (Les cellules fusionnées)
La nidation à lieu 6 jours après la fécondation
Le syncytiotrophoblaste secrète une enzyme qui va digérer, il secrète de même une hormone nécessaire au maintien t du
corps jaune.
Le tabagisme diminue l’activité des cellules ciliaires.
IV. La deuxième semaine : Formation de l’embryon didermique
1. Formation de l’entoblaste (Hypoblaste) et de l’ectoblaste (Epiblaste)
Le mésenchyme primaire se développe très vite
2. Constitution du lécithocèle
3. Constitution du lécithocèle secondaire
L’allantoïde s’individualise dans la région caudale

3
4. Villosités choriales
1. Prolifération du cytotrophoblaste (Le syncytiotrophoblaste ne prolifère pas)
2. Expansion du mésenchyme primaire
3. Formation de la chambre intervilleuse
4. L’épithélium de surface utérine se reconstitue vers les 11-12e jours
5. Membranes oropharyngée et cloacale
Les deux feuillets sont fusionnés. Les emplacements futurs de la bouche et de l’anus
V. La troisième semaine du développement, la gastrulation
La gastrulation : Le disque embryonnaire didermique → Un embryon tridermique ou gastrula
C’est la période des 3 : 3ème semaine, 3 couches cellulaires, 3 structures importantes : La ligne primitive, la chorde et le tube
neural
1. Ligne primitive
Apparition au 15ème jour de la ligne primitive à la partie caudale et médiane du disque embryonnaire
Son extrémité crâniale présente une petite dépression appelée nœud de Hensen
« It is not birth, marriage or death which is the most important time in your live, but gastrulation » Lewis Wolpert (1986)
La gastrulation progresse selon un gradient céphalo-caudal (Les cellules migrent vers la partie céphalique)
La migration d’un premier contingent cellulaire forme l’endoderme
Une deuxième série de mouvements met en place le mésoderme
L’ectoblaste prend le nom d’ectoderme (L’ectoblaste donne naissance à ces 3 feuillets de l’embryon)
Le disque embryonnaire devient tridermique
La ligne primitive forme du mésoderme jusqu’à la fin de la 4ème semaine. Ensuite, elle dégénère et disparait
Exemple de pathologie congénital : Tératome sacro-coccygien
Le tératome sacro-coccygien a pour origine des reliquats de la ligne primitive
2. La chorde dorsale
16-18e jours
Les cellules mésoblastiques forment un cordon plein, entre ectoblaste et entoblaste, le processus chordal
Formation de la chorde définitive
Mise en place de la chorde définitive
Devenir de la chorde : C’est autour de la chorde que va se forme la colonne vertébrale.
Neurulation : C’est le développement du tube neural primitif
La plaque neurale apparait au 17e jour d’abord près du nœud de Hensen
Induction par la chorde et du mésoderme adjacent
3. Plaque neurale
4. Gouttière neurale
Cette plaque neurale s’étend du nœud de Hensen à la membrane oropharyngée
Elle se déprime ensuite pour former la gouttière neurale
Les berges de cette gouttière constituent les crêtes neurales
Le tube neural est l’ébauche du SNC, il va ensuite développer l’encéphale
Les cellules issues des crêtes neurales migrent dans le mésoderme
Ces cellules des crêtes neurales donnent naissance à :
Ganglions rachidiens
Ganglions sympathiques et parasympathiques
Cellules de Schwann
Méninges
Médullo-surrénale (Glande médullo-surrénale)
La plus grande partie des structures mésenchymateuses de la face

4
5. Tube neural
6. Neuropores
La fermeture du tube neurale débute à sa partie moyenne
Exemple de pathologie :
Craniorachischisis : Résultat de l’absence totale de fermeture du tube neurale
Anencéphalie : Résultat de l’absence de fermeture du neuropore antérieur
Spina bifida : Résultat de l’absence de fermeture du neuropore postérieur
7. Evolution du mésoderme
Prolifération du mésoderme intra-embryonnaire
Le dédoublement du mésoderme latéral
Formation des somites à partir du mésoderme para-axial (Débute dans la région crâniale)
8. Aire cardiaque
Formation des deux tubes cardiaques qui fusionnent
Cette ébauche cardiaque commence à battre à la fin de la 3ème semaine et le « sang » circule dans le système vasculaire
primitif
VI. De la quatrième à la huitième semaine
1. Délimitation de l’embryon
Délimitation de l’embryon, c’est le passage d’un disque tridermique à un embryon cylindrique.
Trois plicatures permettent cette délimitation dans un plan transversal (Plicature transversale) et dans un plan longitudinal
(Plicatures crâniale et caudale)
Formation du cœlome intra-embryonnaire et de l’intestin primitif
Mise en place des séreuses des cavités cœlomiques
La plicature crâniale, une partie du lécithocèle deviendra l’intestin antérieur
La plicature caudale (La plus tardive), Une partie du lécithocèle formera l’intestin postérieur
Fin de la 4e semaine
Au début de la 4e semaine, la membrane pharyngée se résorbe
Contact lumière digestive, cavité amniotique
Formation du cordon ombilical et disparition progressive du cœlome extra-embryonnaire
Vers la 8e semaine
Cordon ombilical :
Revêtu d’amnios, pédicule embryonnaire, allantoïde, vaisseaux ombilicaux, canal vitellin, reliquats du cœlome extra-
embryonnaire
Les organes et appareils fondamentaux sont formés entre la 4e et ola 8e semaines
Cette période constitue la période la plus critique du développement embryonnaire
2. Développement des arcs branchiaux (4e semaine)
Le premier et le deuxième arc branchiaux
Le premier arc se divise en un arc maxillaire et un arc mandibulaire
Le deuxième arc est l’arc hyoïdien (Participe à la formation du cartilage et à la protection du larynx)
Apparition des placodes otiques et optique (Les bourgeons otique et optique)
3. Ébauche des membres
Au 28e jour, quatre paires d’arcs branchiaux sont présents (Futur formation de la face, des oreilles, du cou, de la bouche,
des cavités nasales, du palais, du pharynx, du larynx…)
Formation des ébauches des membres (Prolifération du mésoderme)

5
Devenir du mésoderme
Le mésoderme dorsal donne la chorde qui régresse
Le mésoderme latéro-ventral
Para- axial (Formant les somites) donne l’appareil locomoteur
Intermédiaire donne l’appareil urinaire
Latéral donne des séreuses
4. Développement des somites
A la fin de la 3e semaine le mésoderme para-axial se segmente
A l afin de la 5e semaine, il existe 42-44 paires de somites
5. Devenir des feuillets primitifs
VII. Les anomalies de la prégenèse : les aberrations chromosomiques
Anomalies homogènes et mosaïques
Trisomie des autosomes :
Trisomie 21 : Syndrome de Down (Une dysmorphie faciale, des malformations cardiaques, un retard mental)
Trisomie 18 : Syndrome d’Edwards (Des malformations intestinales, rénales, cardiaques et cérébrales)
Trisomie 13 : Syndrome de Patau (Klaus Patau) (De multiples malformations cérébrales graves : Microcéphalie,
polydactylie)
Aberrations des chromosomes sexuels
Syndrome de Klinefelter (47, XXY) : Sexe masculin, petits testicules, hyalinisation des tubes séminifères,
aspermatogenèse, les individus sont eunochoïdes, retard mental. Stérile
Syndrome XYY : Sexe masculin, agressivité élevée, individus grands, parfois mentalement retardés
Syndrome XXX : Sexe féminin, parfois les individus ont un léger retard mental. Peu fertile
Monosomie X (Syndrome de Turner) : Sexe féminin, taille courte, large thorax. Stérile
Facteurs tératogènes
Médicaments (Antibiotiques, thalidomide, alcool, hormones…)
Produits chimiques
Agents infectieux (Virus, tréponème pale…)
Radiations ionisantes
Carence en iode (Element indispensable pour la synthèse des hormones thyroïdienne)
etc
VIII. Appareil digestif
L’intestin, antérieur, moyen et postérieur
L’intestin antérieur est à l’origine du pharynx, de la tracée, des bronches et des poumons, de l’œsophage, du duodénum
jusqu’à l’ampoule de Vater, du foie, du pancréas et de la vésicule biliaire
L’endoderme : le revêtement épithélial et les glandes annexes
Le mésoderme (Spanchnopleure) : La musculeuse et la séreuse
Devenir de différents segments de l’intestin primitif :
L’intestin primitif antérieur est subdivisé en 2 parties : L’intestin primitif pharyngien
A partir de l’intestin moyen est formé le Colon et Grêle, l’intestin postérieur : Le colon, le rectum et le canal anal
Dérivée de l’intestin antérieur (De la membrane pharyngienne au bourgeon hépatique)
Intestin pharyngien (La partie crâniale) : Formation de l’appareil branchial
Œsophage : Allongement de l’intestin
Anomalies : Atrésie, jonction œsophage-trachée → Hydramnios (Trop d’eau dans l’amnios)
Estomac : Dilatation, rotation, croissance inégale
Anomalie : Sténose pylorique
Duodénum : Double origine, double irrigation
Anomalies : Sténose ou atrésie
 6
6
 7
7
 8
8
 9
9
1
/
9
100%