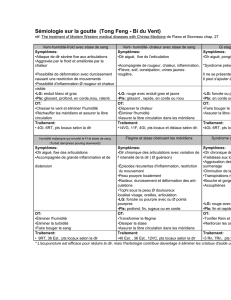
CORONAROGRAPHIE OU CATHETERISME CARDIAQUE

CORONAROGRAPHIE OU CATHETERISME CARDIAQUE
I/ Introduction
1) définition
Radio des artères coronaires et de leurs branches après injection d’un produit de contraste.
Peut avoir une pose d’endoprothèse (stent) : forme cylindrique constitué de métal tressé mit
en place dans la paroi de l’artère pdt la coro.
Angioplastie : lors d’une coro, dilatation de l’artère rétrécie par une sonde à ballonnet.
2) vascularisation du cœur
Coronaire D : irrigue la face postérieure du VG et tout le cœur D. elle se divise en 2 :
marginale et inter ventriculaire postérieure
Coronaire G : tronc commun, se divise en 2 branches : inter ventriculaire antérieur (IVA) et
circonflexe (CX).
3) buts
- diagnostic : permet de faire un bilan exact des atteintes des artères coro. 2
types : rétrécissement (plaque d’athérome svt) ou un caillot. Précise le nb de
lésions, le siège, le type. Mesure les pressions à l’intérieur de chaque cavité.
- Curatif : angioplastie et/ou stent
- Préventif : patient diabétique car il ne sent pas tjs la DLR. Patient pré greffé
pour connaître la résistance du cœur pour l’intervention
II/ Indications
- angine de poitrine
- angors différents
- infarctus du myocarde
- après angioplastie si récidive de DLR
- Bilan pré op. pour valvulopathie pour déterminé les pressions dans les cavités
- ischémies silencieuses chez les diabétiques
- arrêt cardiaque d’étiologie inexpliquée
III/ Préparation pré-coro
PeC dépend de l’urgence de la coro.
- Ttt à arrêter : anti coagulant, vitamine K remplacé par du LOVENOX
Glucophage (diabétique)
- programmée : exam. veille : iono, bilan de co, NF, urée + créatinine, ECG. A
jeun 6h avant, allergie iode : prémédication (ATARAX), anesthésie locale,
préparation cutanée, rasage (short), voie d’abord fémorale ou radiale, papier
de consentement signé, pas de bijoux, vernis, prothèse dentaire, vessie vide
- urgence : bilan fait en même temps que la coro. Urgence absolue : infarctus
IV/ Déroulement
Anesthésie locale, condition stérile. Décubitus dorsal, table dure, scopé, TA, saturomètre.
Désinfection du patient, puis anesthésie. Introduction d’un introducteur artériel dans l’artère
avec guide, puis insertion d’un désilet de diamètre divers. Par l’intermédiaire du désilet,
injection du produit de contraste, introduction du ballonnet. Garde désilet pdt 24h. Durée :
30-40min

Pst compressif ou introduction de collagène si désilet petit et coro préventive ce qui permet
de rentrer le jour même de l’intervention, ne se fait qu’une seule fois.
V/ Soins et surveillance post coro
1) rq DLR
ECG de contrôle, PM de ttt ou reprise du ttt, manger-boire 1 à 2h après.
Surveillance :
- détecter toute DLR thoracique à type angor (ECG contrôle) : lésion non vu,
dilatation pas faite complètement…
- Rôle éducatif : signaler toute DLR, sonnette
- Point de ponction : DLR, signaler, EVA, antalgique
2) rq d’ischémie du membre ou thrombose artérielle
surveillance :
- Point de ponction : chaud-froid, couleur (blanc, rosé, marbrure), pouls poplité,
pédieux, et intérieur de jambe, pst compressif
- maintenir la jambe tendue, non pliée pdt 12h, attache jambe au lit, pas le droit
de s’asseoir
- Rôle éducatif : pq ne pas plier ? hématome
3) rq d’embole cérébral
surtout liée à une plaque d’athérome
surveillance :
- cs du patient (situation spatio temporelle), somnolence
- attention au rq d’AVC ou AIT (accident ischémique transitoire)
4) rq d’escarre
Décubitus dorsal pdt 12 à 24h.
surveillance :
- points d’appuis
- faire boire, soins de nursing
5) rq insuffisance rénale
Boire, stimuler, bilan entrées/sorties
6) rq hémorragique
Rôle éducatif : expliquer le rq au patient, pas plier la jambe. Appel si chaud au point de
ponction.
Surveillance :
- pst : taché, efficace
- clinique : faciès, sueurs, pâleur, sensation de soif, agitation, TA, pouls, NF de
contrôle
-
7) rq de formation d’hématome sous cutané
Point de ponction artérielle
Surveillance :
- pst : toucher des environs : dur, souplesse, délimiter formation d’hématome
- prévenir médecin
8) rq infectieux
Surveillance :
- pt de ponction : chaleur, rougeur, œdème, TA (attention infarctus car
fébricule)

9) rq de tb du rythme
Scopé en SI
Surveillance :
- alarmes, ttes modification doivent être signalées
- +/- ECG (signe de re perfusion : RIVA, fibrillation)
VI/ Contre indications
- si pas coopération car patient ne doit pas bouger
- allergie à l’iode non prémédiqué
- AVC récent
- Insuffisance cardiaque non contrôlée ac décubitus impossible
- Hémorragie
- TP < à 50%
VII/ Complications
- allergies aux produits de contraste, anesthésie
- Pt ponctions : hématome
- dissection de l’artère
- thrombose artérielle
- ischémie de la jambe
- hémorragie interne
- insuffisance rénale
- AVC d’origine embolique
- Pbs cardiaque : tb du rythme, infarctus sur table, embolie gazeuse, OAP,
spasmes des coronaires, ischémie, nécrose
VIII/ Diagnostic infirmiers prévalent
- altération de la mobilité
- anxiété : résultats ou suites d’hospitalisation
- fatigue
1
/
3
100%