Jégourel Pierre Laudren Arthur 14/03/2011 Cancéro, Pr Moulinoux

Jégourel Pierre
Laudren Arthur
14/03/2011
Cancéro, Pr Moulinoux
CYCLE CELLULAIRE :
DEROULEMENT, FACTEURS DE
REGULATION, CIBLES
THERAPEUTIQUES
I. Le cycle cellulaire, son importance en oncologie.
A- Le choix des drogues
On a différentes phases dans le cycle cellulaire et ces phases sont sensibles ou non a tel
ou tel agent de chimiothérapie. Il est donc important de connaitre ces phases pour décider du
moment d’administration du traitement.
B- Chronothérapie
Les divisions (phase M) des cellules normales sont synchronisées dans les tissus normaux
et se produisent principalement entre la fin de la nuit et le début de la matinée (entre minuit et
1h du matin). On retrouve cette caractéristique chez les animaux, ce qui est intéressant pour
les essais cliniques.
Les cellules cancéreuses ne sont plus sous le contrôle homéostatique et ont donc une
prolifération anarchique.
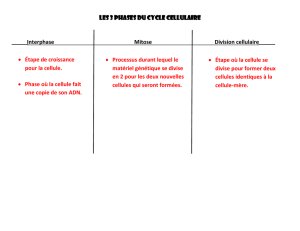
II. Déroulement du cycle cellulaire
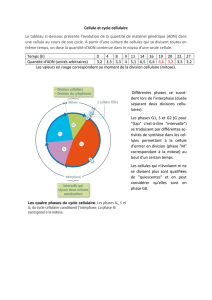
A- Principales phases du cycle cellulaire
→ Les différentes phases
Phase G0: certaines cellules persistent pendant très longtemps (ex : les capillaires sanguins).
Elles ont alors une durée de vie de plusieurs années.
Phase G1: elle précède la phase S de synthèse, c’est la préparation à la réplication de l’ADN.
Phase S: phase de réplication de l’ADN au cours de laquelle la quantité d’ADN est doublée.

Phases G2 / M: ces deux phases sont difficiles à séparer. Les chromosomes sont visibles dans
la cellule uniquement pendant une période très courte (environ 10 minutes).
→ Le timing
Phase G0: la durée est très variable.
Elle peut être très longue à inexistante (pour les cellules cancéreuses notamment).
Phase G1: 8h
Phase S: 6h
Phase G2 / M: environ 5h dont 1h pour la mitose en elle-même
→ Les drogues anticancéreuses agissent sur le métabolisme.
En phase S par exemple, la double hélice d’ADN s’ouvre. Certaines drogues bloquent
l’ouverture de cette double hélice ou la réplication de l’ADN. Elles seront inefficaces si elles
sont données en phase G0 par exemple.
La synthèse des protéines et des ARN a lieu pendant à peu près tout le cycle donc la fenêtre
thérapeutique qui leur est associée est large.
Pour la phase M, cette période est très courte (1h) donc les prodrogues doivent être
administrées un peu avant la mitose pour pouvoir être efficaces.
Un tissu normal s’équilibre par rapport à lui-même : il y a une homéostasie.
Ainsi, les cellules prolifèrent, elles vieillissent, disparaissent puis il y a une régénération du
tissu qui répond aux besoins de l’organisme.
Dans le cas de la prolifération maligne, en culture, la phase G0 est très fréquemment
absente car l’objectif est de produire le plus de cellules possibles, il n’y a donc pas de perte de
temps. La prolifération est donc anarchique et il n’y a plus d’harmonie. On peut avoir des
phases d’apoptose et de nécrose au cours desquelles la tumeur est réduite puis des phases de
pic mitotique ou poussée proliférative. Avec la chronothérapie, on cherche à agir quand la
tumeur prolifère.
→ En résumé
►La phase G0 a une durée variable. Elle peut être très longue (pour les cellules
normales hors du cycle). Parfois, elle est absente.
2
►La phase G1 est une préparation à la réplication de l’ADN cellulaire.
►La phase S durant laquelle on aura incorporation de thymidine tritiée. C’est la
réplication proprement dite.
► La phase G2 / M : les chromosomes sont visibles en métastase.
G2 correspond à la préparation de la mitose. Puis on a la mitose elle-même et la
cytodiérèse.

B- Les régulateurs du cycle
1. Cyclines / CDK
Les cyclines sont des protéines. De G0 à M, il y a une succession de production de
cyclines : D → E → A → B → H.
Elles s’accumulent dans la cellule et viennent s’associer à des kinases : les CDK (cyclines
dépendantes kinases).
Lorsque ce couple est formé, cela va permettre une activation qui aboutit à une
phosphorylation. Inversement, lorsqu’il n’y a pas ce couple, on a une inactivation. Quand ce
complexe cycline / CDK a fonctionné, il va être dégradé au sein d’un protéasome.
Le complexe cycline / CDK permet la phosphorylation de protéines. Ces protéines
phosphorylées sont activées et vont avoir une action sur la transcription et la réplication de
l’ADN.

On a par exemple le complexe cycline B / CDK 2. Il intervient en fin de phase G2 et permet à
la cellule de basculer en phase M.
Ce complexe cycline B / CDK 2, encore appelé MPF (mitosis promoting factor) devient
capable de phosphoryler certaines protéines nucléaires :
→ Lamines
→ Histones H1
→ ARN polymérases II (petits ARN)
→ Facteurs d’élongation EF1…
Il participe ainsi à l’induction et au déroulement de la mitose.
2. Protéines de proto oncogènes et d’oncogènes
Les protéines jouent sur le couple cycline / CDK par un système de cascades réactionnelles et
à l’état normal, tout ceci est parfaitement régulé.
Il y a un très grand nombre de protéines. Le kinome correspond à la totalité des kinases
décrites, soit à peu près 700 gènes qui régulent ce cycle cellulaire.
→ Points de contrôle et R
-On a un point de restriction pour passer de G1 à S. l’ensemble des protéines vérifient l’état
de l’ADN.
-De même, après la phase S, la cellule vérifie :
• la duplication des centrosomes
• la réplication de l’ADN

Si les centrosomes ou l’ADN n’ont pas été correctement répliqués, la cellule entre en
apoptose.
- En G2, il y a une vérification de la qualité de l’ADN. Si elle est mauvaise, la cellule entre
en apoptose.
→ A l’état cancéreux, il n’y a plus de régulation.
• Les cyclines et les CDK peuvent être devenues anormales et n’ont donc plus de contrôle.
Soit elles sont mutées car provenant d’oncogènes et non plus de proto oncogènes, soit leur
prolifération est accélérée.
•On peut également avoir des protéines absentes (p16, p53), il y a alors une liberté totale.
•Enfin, il peut y avoir une surproduction de CDK ou de cycline. Elles ne sont alors plus à
même d’assumer l’homéostasie du cycle cellulaire et agissent comme un accélérateur.
Exemple 1: cancer du col de l’utérus (papilloma virus)
Les protéines RB et p53 sont devenues inactives (produits d’oncogènes). En l’absence de ces
deux régulateurs du cycle cellulaire, la prolifération n’est plus contrôlée et a lieu même si
l’ADN présente des anomalies.
Exemple 2: cancer du sein
Il y a une surproduction de cyclines D et E normales qui provoque un emballement du cycle
cellulaire (la cellule considère ce processus comme normal puisque les cyclines produites sont
normales).
III. Cycle cellulaire et Chimiothérapie
A. Choix des drogues et chimiothérapie
(principes généraux) :
Pour qu’une drogue anti-cancéreuse puisse agir, il faut qu’il y ait un transfert
intracellulaire de celle-ci. Le médicament doit donc atteindre la cellule par le biais de la
vascularisation (les cancers sont le plus souvent responsables de néoangiogenèse) puis
traverser la membrane plasmique pour entrer dans la cellule. Les molécules lipophiles
traversent aisément cette membrane mais les autres nécessitent des transporteurs. Les gènes
MRD (multi drug resistance) permettent ensuite à la cellule cancéreuse de rejeter la drogue.
La classification des anti-cancéreux est basée sur leur mécanisme d’action. Il y a
différentes cibles possibles :
• L’ADN en double hélice (hors division)
• L’ADN ouvert (en cours de réplication)
• Les topo isomérases
 6
6
 7
7
 8
8
1
/
8
100%