UE 5 – Sémiologie – Chapitre 1729/11/12 UE NEUROSENSORIEL

UE 5 – Sémiologie – Chapitre 17 29/11/12
1
UE NEUROSENSORIEL
SEMIOLOGIE DU FOND D’ŒIL ET EXAMENS COMPLEMENTAIRES
Rappels
- Œil : segment antérieur (cornée, chambre ant, iris, chambre post, cristallin) + segment postérieure (corps
vitré, rétine, naissance du nerf optique)
- Le fond d’œil est l’examen du segment postérieur de l’œil, c’est à dire l’examen du corps vitré par
transparence, de la rétine et nu nerf optique. Pour regarder la périphérie de la rétine, il faut dilater la
pupille, et lever le diaphragme irien.
I- Symptomatologie fonctionnelle du segment postérieur
Elle est caractérisée par
- Absence de douleur ++, sauf si inflammation du nerf optique (femme jeune : névrite optique de SEP)
- Une baisse de l’acuité visuelle souvent importante sauf en cas de lésion rétinienne périphérique (les
cônes centraux photopiques touchés : lumière du jour)
- Une baisse de vision brutale est toujours un signe de gravité
Pas de douleur + baisse acuité visuelle + œil blanc = pathologie du segment postérieure de la rétine
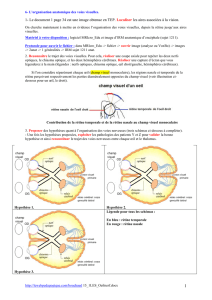
A. Les scotomes (= Tâches)
- Scotome positif avec point central
o C’est une tâche sombre qui se superpose au texte, perçue par le malade
o C’est un signe l’œdème des couches rétiniennes
- Scotome négatif
o C’est un trou dans la vision : disparition de l’image dans une portion du champ visuel
o N’est pas perçu par le malade
Exploré par grille d’Amsler, sur laquelle on demande au patient de dessiner les contours du scotome
B. Déformation des objets
- Métamorphopsies image ondulée, déformée
- Macropsie : image plus grande, rare
- Micropsie : image plus petite
- En général, ces troubles n’existent qu’en cas d’atteinte maculaire rétinienne : syndrome maculaire central
par altération des cônes
- C’est 1 des premiers signes de la DMLA (signe d’appel très sur)
C. Myodésopsies ou « corps flottant »
- Impression de « mouches volantes », de corps flottants, mobiles avec les mouvements du globes
oculaires mais bougeant plus lentement que l’œil pour revenir se placer au même endroit
- Si surviennent suite à une forte luminosité : physiologique condensation vitréenne devant la rétine qui
se sur- imprime sur les cellules visuelles
- Deviennent pathologiques quand le sujet note une brutale du nombre, traduisant une altération du vitré
(inflammation ou hémorragie) qui part forcément des vaisseaux rétiniens (car vitré non vascularisé), elle
même secondaire à des lésions choriorétiniennes
D. Altération du champ visuel périphérique
- Plus insidieux, on s’en aperçoit pas immédiatement à cause de la vision binoculaire (l’autre œil
compense)
- Peut être positif : sensation de voile en périphérie (sup, inf, temporal, nasal)
- Le plus souvent, négatif et peut être découvert tardivement s’il reste limite, périphérique ou ne touchant
pas le point de fixation tant qu’il n’y a pas d’altération des centrales
E. Phosphènes

UE 5 – Sémiologie – Chapitre 17 29/11/12
2
- Ce sont des impressions visuelles élémentaires, sous forme de points brillants ou d’éclairs,
d’éblouissement périphérique, perçu par le sujet, en général toujours au même endroit dans le champ
visuel (demander ++)
- Traduisent la souffrance des cellules visuelles (déchirure rétinienne qui précède le décollement de rétine)
Pupille dilatée par collyres dilatateurs (tropicamide et néosynéphrine) : cristallin artificiel pour chirurgie de la
cataracte (optique : partie qui corrige et 2 aptiques : 2 anses pour qu’il tienne)
Coupe de la rétine
- Rétine neurosensorielle
- Rétine externe : relié aux photoR
- 2 systèmes vasculaires non anastomosés : rétinien (couches internes de la rétine), choroïdien
(vascularise le point de fixation : cône), zone avasculaire centrale
Coupe de tomographie par cohérence optique
- Examen de la rétine
- Avantage sans injection de colorant, système l’interférométrie, donne coupe presque anatomique des
couches rétiniennes
- Aspect d’entonnoir
- Profil normal de rétine
- Vitrée
- Fovéa : grande population de cône (ambiance photopique ou de jour)
- Bâtonné : acuité nocturne (acuité à 1/10ème)
- Aspect ombré et lobulé de la chorio-capillaire
- Epaisseur moyenne : 250 µm
- Si altération vasculaire et œdème : épaississement rétinien > 250µm (ex : rétinopathie diabétique)
- La couche profonde est vascularisée par la couche choroïdienne
II- Examen du segment postérieur : le fond d’œil (FO)
A. Généralités
- Il s’adresse à des méthodes subjectives qui permettrons d’évaluer les fonctions visuelles et des
méthodes objectives sont la plus simple est l’examen du fond d’œil.
- La veine et l’artère centrale de la rétine sont conjointes, l’artère est plus grêle que la veine. L’artère
centrale de la rétine donne une artère nasale sup, artère temporale sup, artère nasale inf et artère
temporale inf. Aspect plus arciforme du côté maculaire, plus droit du coté nasal.
B. Comment examine t-on le FO ?
- Ophtalmoscopie directe
o On met d’abord l’ophtalmoscope en face de la pupille, et ensuite on approche son œil pour
regarder, le patient regardant au loin (sinon il accommode et myosis).
o Diminution avec l’âge de la dilatation pupillaire
- Ophtalmoscopie binoculaire indirecte
o Casque qui donne de la lumière
o On interpose une lentille de puissance variable (14 à 20 D) : permet d’explorer une plus grande
partie du fond d’œil
o On dilate la pupille et on regarde la partie postérieure + la périphérie de la rétine
FO au lit du patient ++
- Biomicroscopie du FO à la lampe à fente
o Verre concave à 3 miroirs, les verres sont inclinés pour voir la périphérie
o Se pose sur l’œil (après anesthésie cornéenne et dilatation de la rétine)
o Gel pour assurer transmission de l’image et pour pouvoir tourner la verre : on voit sur 360° le
fond et la périphérie de la rétine
Indiqué pour les déchirure ou décollement de rétine en périphérie (car le vitré est accolé à des
attaches périph sur la rétine, avec l’âge recule de ces attaches peut entrainer déchirure par
traction vitréenne et décollement de rétine)
C. 4 éléments à examiner attentivement au FO
1° Le pôle postérieur, en particulier la macula (cf. pathologies vues avant)
2° Les vaisseaux rétiniens
3° La papille

UE 5 – Sémiologie – Chapitre 17 29/11/12
3
o Les bords de la papille (si flou ou gonflé : œdème papillaire)
o L’excavation de la papille : dépression au centre (physiologique : arrondie et < 0,6% de la surface
du nerf optique ou pathologique : déjettement des vaisseaux en aval, bord blanc non vascularisé,
écrasée en inférieur : papille glaucomateuse)
4° La périphérie rétinienne
D. Aspect du FO normal
- Examen du pôle postérieur
o Papille
Tâche aveugle à l’examen du champ visuel
Réunion des fibres optiques : naissance du nerf optique
Disque clair à bord nets, excavation physiologique au fond de laquelle sont l’artère et la
veine centrales de la rétine
Si différence de couleur : peu de cellules visuelles à cause d’un glaucome
Peut présenter : hémorragie, pâleur, œdème, excavation, atrophie… : signes
pathologiques
o Vaisseaux rétiniens
A et veine centrale de la rétine (artère plus grêle que la veine)
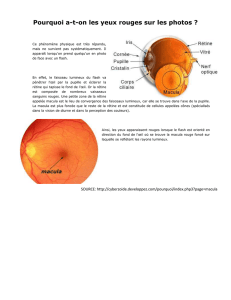
o Macula (= fovéa), fovéola
Pic des cônes : photopique (lumière) responsable de la vision des couleur, des
formes, du relief binoculaire, de l’acuité visuelle fine
La macula est légèrement décalée en inférieur par rapport à la papille (la macula peut
être complètement inférieure : ectopie maculaire, si toute en haut : on a mis le FO à
l’envers)
Zone légèrement ovalaire (peu), 1mm de Ø
Fovéola : 400µ Ø
DMLA : grave parce qu’atteinte centrale et perte de la vision centrale (≠ aveugle !!)
- Examen de la rétine périphérique
o Il faut avoir dilaté la pupille
o Permet de voir la partie antérieure de la rétine
o Soit un casque ou verre qu’on colle sur l’œil
o Indication : suspicion d’un décollement de rétine ou recherche de lésions favorisant sa survenue
o Si lésion périphérique, on la note comme sur un cadran horaire (ex : déchirure à 6h, à 3h, à midi)
E. Lésions élémentaires du FO
- Micro anévrysmes rétiniens
o Apparaissent sous forme de points rouges de petite taille
o Ils siègent sur les capillaires rétiniens
o Se remplissent de fluorescéine sur l’angiographie au FO
o Souvent plus nombreux à l’angiographie que sur le FO
o Signe de la rétinopathie diabétique bilatéral
o Si unilatéral : peut être du à une sténose de l’artère carotidienne
- Hémorragies du FO
o Hémorragie intra-vitréenne
Cache la rétine, on ne voit pas le fond d’œil
Forcément lésion rétinienne car le vitré n’est pas vascularisé, rechercher à la dilatation
On recherche une déchirure de la rétine
Si on n’arrive pas à voir on fait une échographie
o Hémorragie pré-retienne
Juste derrière le vitré (= sous-vitréenne), derrière la hyaloïde (= rétro-hyaloïdienne)
hémorragie arrondie, devant la rétine
Masquent les vaisseaux rétiniens
o Hémorragie sous-rétinienne
Ex : DMLA
o Hémorragie intra-rétinienne (ex : rétinopathie diabétique)
Punctiformes (difficile de les ≠ des micro-anévrysmes)
En flammèche (dans le plan des fibres optiques)
Profonde (volumineuses), aspect placoïde, souvent violacé

UE 5 – Sémiologie – Chapitre 17 29/11/12
4
- Nodules cotonneux
o Lésion blanche et superficielle de petite taille
o Traduit une occlusion vasculaire capillaire localisée
o Soit petite embole pour pathologie des vaisseaux
o Souvent aigu
o Peut disparaître rapidement
- Exsudat profond
o Accumulation de lipoprotéines dans l’épaisseur de la rétine
o Qui apparaissent sous forme de dépôt jaunâtre (exsudat sec) ou blanchâtre
o Signe une rupture de la barrière hémato-rétinienne interne (extravasation de liquide des
vaisseaux)
o Souvent chronique (ex : rétinopathie du diabétique)
o Met en général 2 à 3 mois pour disparaître
Exemple de FO
- Excavation de la macula, vaisseau un peu rejeté en nasal
- La veine est sinueus
- Artère en haut plus fine sinueuse, reflet cuivrée des paroi
- Hémorragie + aspect circiné des exsudation périphérique (donc au centre : anomalie vasculaire responsable de cette
fuite)
- Lésion au centre à droite : altération de perméabilité de la barrière hémato-rétinienne interne
- Œdème papillaire
o Aspect bombant en avant, bord flou, perte de l’excavation, dilatation vasculaire (veine
turgescente)
o Si unilatéral : baisse de l’acuité visuelle : cause vasculaire, ± hémorragies en flammèches
o Si bilatéral : sans baisse d’acuité visuelle : HTIC (surtout si enfant)
o Si bord tout blanc : atrophie optique pathologie ischémique (M. de Horton : ECN ++
manifestation qui touchent plein d’organe, artérite inflammatoire, peut rendre aveugle :
neuropathies optiques ischémiques antérieure aigues)
III- Examens complémentaires
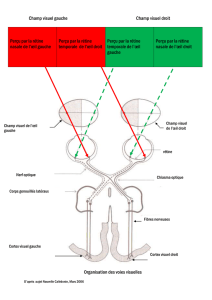
A. Le champ visuel
- C’est l’espace perçu par l’œil.
- Il étudie la fonction de l’ensemble de la rétine. On regarde à quelle distance le champ visuel est au point
de fixation visuel.
- Peut être relevé de façon très simple au doigt (comparaison), les deux yeux séparément en demandant
au malade de fixer l’œil controlatéral du médecin qu’il comparer par rapport à son propre champ visuel
o Peut déceler hémianopsie
o Plus difficile pour quadranopsie
- Si on désire faire relever plus précis, on pourra utiliser les campimètres (surface place) ou les périmètres
(surface sphérique) dont le plus classique est le périmètre de Goldman. Il faut la coopération du patient
++
- Périmètre cinétique : réalisée avec appareil de Goldman
o On fait arriver un point lumineux de la périphérie vers le centre, le patient fixe un point central
devant lui. Il « sonne » dès qu’il aperçoit le point lumineux dans son champ visuel.
o On obtient un isoptère = ligne / zone d’iso sensibilités rétinienne
o Explore le champ visuel périphérique dynamique = champ visuel cinétique
o Dépistage et exploration des déficits neurologiques périphériques
o Peut aussi être un système automatisé qui envoie des lumières aléatoires de la périphérie vers le
centre
Plus important en temporal qu’en nasal
Centre : point de fixation / Tâche aveugle
o En pathologie à partir du chiasma : respect de la ligne médiane, alors que pas en avant.
- Périmètre statique
o C’est un test lumineux fixe (la lumière ne bouge pas de la périph vers le centre), dont on
l’intensité jusqu’à ce qu’il soit perçu par le sujet
o Explore de façon fine le champ visuel central dans les 30° centraux
o Dépistage rapide des pertes de cellules visuelles : pathologies du nerf optique et au cours du
glaucome.
o Méthode de choix pour le dépistage du glaucome chronique

UE 5 – Sémiologie – Chapitre 17 29/11/12
5
Progression de l’excavation papillaire
Déficit campimétrique du champ visuel central
Déjettement des vaisseaux en nasal
Le point de fixation est longtemps préservé
C’est très tardif : essentiel de le dépister
Donne scotome arciforme
On voit une hémorragie en flammèche apparaitre : évolution du glaucome
Patient avec altération du champ visuel cinétique
B. La vision chromatique
- Etudie la formation des cônes maculaires
- Elle peut être pratiquée simplement à l’aide des planches isochromatiques d’Hishiara ou par des
méthodes d’assemblage de pions de diverses couleurs
- Indiquée dans le dépistage du daltonisme (dyschromatopsie : confond les couleurs rouge et vert) ou de
l’achromie
C. Angiographie du FO
- C’est la prise de cliché avec un « rétinographe » du FO après dilatation et injection IV de colorant
fluorescent (fluorescéine ou vert d’indocyanine)
- Peut d’effets secondaires, peut être réalisé chez la femme enceinte, mais CI chez les patients allergiques
(risque de choc anaphylactique)
- Temps artériel puis veineux
- Explore le FO ++
o Angiographie à la fluorescéine
Système vasculaire rétinien artériel (a) plus veineux (b)
Etude dynamique de la vascularisation rétinienne
o Angiographie au vert d’indocyanine
Système vasculaire choroïdien artériel puis veineux
Visualisation des vaisseaux choroïdien pathologique ++
Moins précis parce que système profond : un peu flou
Ex : permet devoir les néo vascularisation de DMLA ++ (hyper-fluorescence = néo-
vascularisation), la vascularisation d’un angiome de la choroïde.
D. OCT : optical cohérence tomography
- ≈ Cartographie vue du ciel
- Donne un mapping, pour mesurer l’épaisseur ou une coupe de la rétine
- Utiliser +++ les diabétiques (évite de les piquer)
Pas d’entonnoir fovéolaire : exsudat sec (car jaune), épaississement rétinien central : rétinopathie diabétique
Perte de substance : trou maculaire
E. Exploration électrophysiologique
- Electro-rétinogramme (ERG)
o C’est l’enregistrement du potentiel d’action rétinien secondaire à une stimulation lumineuse
(ambiance photopique stimulation des centrale : les cônes) de la rétine à l’aide d’une
électrode cornéenne.
o En ambiance photopique (jour : cellules visuelles centrales : cône) + adaptation à l’obscurité
(bâtonnets)
o L’ERG traduit une réponse globale de la rétine et n'est altéré qu'en cas de lésions rétiniennes
étendues : une atteinte maculaire responsable d'une baisse d'acuité visuelle sévère peut
s'accompagner d'un ERG normal
o Si tout altéré : dystrophie cône – bâtonnets
- Potentiel évoqués visuel (ou occipitaux évoqués) PEV
 6
6
1
/
6
100%