Alimentation entérale Qu`est ce qu`une alimentation entérale

Alimentation entérale
Qu’est ce qu’une alimentation entérale ?
Méthode de substitution de l’alimentation oral qui
va permettre d’apporter les nutriments afin d’atteindre
et de respecter un état nutritionnel correspondant aux
besoins du patient par une sonde qui est introduites
dans le tube digestif, stomie digestive…
Soit par graviter (avec molette)
Soit par pompe qui règle le débit sur 24h
Raison de l’alimentation entérale ?
Chez les personnes tétraplégiques ou les personnes ayant des troubles de déglutitions, cancer de
l’œsophage, les personnes anorexies (malheureusement elles enlèvent le tubes), les personnes dans
le coma (on pose ici une sonde naso-gastrique, la sclérose en plaque en stade avancé ou tout autres
pathologie qui le nécessite
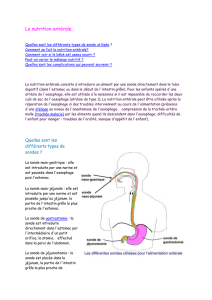
Sonde nazo-gastrique :
Sonde qui est introduite dans la narine, qui franchit le pharynx pour accéder à l’estomac. C’est une
nutrition temporaire (quelques jours à quelques semaines). La pose doit être vérifiée par une radio
de contrôle pour vérifier son emplacement. Poser par l’infirmière sous prescription du médecin
Sonde nazo-jéjunale
Introduite également par la narine,
poussée jusqu'à jéjunum. Poser par
les médecins
Gastrotomie :
Méthode qui consiste à introduire une sonde d’alimentation dans l’estomac
à travers la paroi abdominale. Réaliser soit chirurgicalement, soit par voie
percutanée endoscopique..
Jéjunostomie
La sonde est placée dans le jéjunum, par l’intermédiaire d’une stomie digestive

Objectif de l’alimentation entérale
Il faut palier la dénutrition, c’est pour cela que l’on met une alimentation entérale (le pronostic vital
est en jeu) : signes => poids, pli cutanée, examen biologique. Se dispositif n’empêche par la personne
de manger per os (pas souvent)
Le liquide nutritif
Mélange nutritif complet, équilibré et enrichi en vitamines et oligoéléments. Les produits les plus
utilisés : les polymériques. Alimentation par gavage
Soins et surveillance AS avec la collaboration de l’infirmière
o Respect de l’hygiène (lavage des mains etc…) et d’asepsie simple.
o Nettoyer la sonde naso-grastrique avec des gants.
o Surveillance du transit (ex J4) en fonction de d’une alimentation entéral simple ou
avec fibres.
o Evaluation nutritionnel hebdomadaire par la diététicienne.
o IDE : dosage sanguin avec pré-albuminémie.
o Surveillance du poids.
o Evaluation de la tolérance du patient
o Négociation avec les anorexiques (intrusifs) avec oppositions
Sonde naso-gastrique :
o Vérifier la bonne position de la sonde et signaler toutes anomalies à l’infirmière
o Laisser un peu de jeu dans le flexible pour que le patient puisse se tourner
o Vérifier le système de fixation de la sonde est bien en place sur le nez (pas de tension
ni de jeu), on peut rajouter du sparadrap si il se décolle
o Le système de fixation ne doit pas faire
venir des escarres (attention aux
rougeurs, excoriation etc…)
o Contribuer à une bonne hygiène du nez
Gastrostomie :
o Nettoyer avec eau et savon
o Surveillance local du pansement (défait,
souillé)
o Signaler toutes anomalies à l’infirmière
o Surveillance de la bonne adaptation de
la tubulure (coudée, pliée, désadaptée)

Pompe à nutrition
Chiffre affiché en ml/h
Une pompe à 200 ml/h C’est pas normal (Énorme)
Moyenne : 20 à 100
83 ml/h = 2L/jrs
Surveillance débit et bon fonctionnement
Signaler toute anomalie à l’IDE
Liquide nutritif
Surveiller la bonne quantité du mélange nutritif prescrite par 24h (si la poche est mal mise ou la
sonde est bouchée)
Résidu(ou liquide gastrique) : on commence par une poche de 500 Nutrisant a environs 15ml/h
pour la 1ère pose d’une sonde. Ensuite après 4/5 heures on fait les résidus (on arrête le gavage, on met
une seringue pour aspirer un peu de liquide et si il y a trop de liquide digestif ou stase c’est que le
patient ne digère pas)
Principales complications de l’alimentation entérale
o Rétention gastrique et vomissement => dépister une éventuelle modification du
débit de la pompe qui doit être faible, le patient ne doit pas rattraper le retard de la
quantité ingérée, vérifier la bonne quantité de la pompe
o Diarrhée dû au débit de la pompe ou à l’incapacité d’absorption intestinale => débit
faible et continu, nettoyage régulier du matériel, bonne hygiène, la tubulure se
change tous les jours par l’IDE
o Reflux dans les voies aériennes => position demi-assise jour et nuit
o Broncho-pneumopathie de déglutition (dû au reflux nutritif dans les voies
respiratoires) => position demi-assise et vigilance auprès du patient (on entend bien
si la sonde à bougé, on entend le glougloutement et le patient sera pas bien avec mal
à respirer avec régurgitation)
o Pharyngite, sinusite et otite : dans ce cas là la sonde est beaucoup plus petite =>
sonde souple et de petit calibre
o Obstruction de la sonde ou fin de poche (la pompe sonne tout le temps). Rincer la
sonde lors de toute interruption => prévenir l’IDE de tous changements
Aspect psychologique
o Perte d’autonomie liée à l’infusion en continu qui doit être aménagée pour
maintenir une vie sociale.
o Agression du schéma corporel (faire attention à l’acceptation ou non du
patient)

o Patient coupé du gout : privation du plaisir et de la convivialité du repas =>
risque de découragement
o On peut faire appel à une psychologue
Cadre législatif
o Engage la responsabilité du médecin (prescripteur), de la diététicienne, du
cadre de santé et de l’infirmière.
o Code de la sante du 29 juillet 2004 relatif aux actes professionnels et à
l’exercice de la profession infirmière dans le cadre du rôle propre de
l’infirmier (elle peut accomplir la pose d’une sonde naso-gastrique sur
prescription médicale)
1
/
4
100%