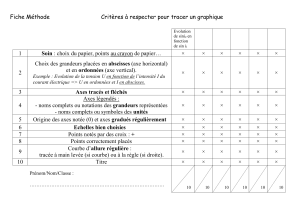
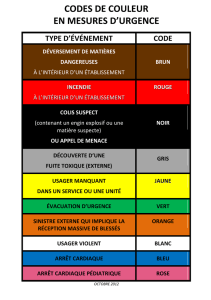
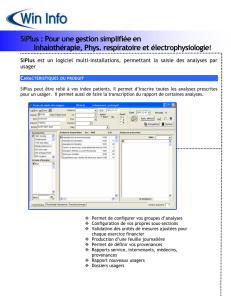
normes thérapeutiques - Société Canadienne de l`Hémophilie

Concept de soins complets pour
(nom de la maladie)

2
Note aux membres du Réseau des associations vouées aux troubles
sanguins rares
Ce document est fondé sur Le Concept de soins complets pour personnes
atteintes d’hémophilie et d’autres troubles sanguins, conçu par des
professionnels de la santé et des usagers à la suite de la IIe Conférence de
Winnipeg sur les soins complets, organisée en 1999 par la Société
canadienne de l’hémophilie. Le concept sert de cadre, à être proposé et
adapté comme politique officielle par chacune des associations du Réseau, en
consultation avec leurs conseillers médicaux.
Par conséquent, les renvois spécifiques aux troubles sanguins ont été
enlevés. La réalité propre à chacune des maladies pourrait faire en sorte que
certains aspects de ce document, originalement conçu pour les troubles
sanguins, ne soient pas applicables. Ou même, certains éléments clés
pourraient ne pas y figurer. Le document demeure, toutefois, un bon point de
départ.
David Page
Le 26 juillet 2004

3
SOMMAIRE
OBJECTIF
Au cours des dernières années, l’acceptation des soins complets comme
norme de prestation des soins aux personnes atteintes de (nom de la
maladie) est devenue de plus en plus courante dans certains pays. Pour ce
qui est de l’avenir du traitement médical de (nom de la maladie) nous
souhaitons miser sur les meilleurs atouts du système de soins complets, tout
en insistant sur la notion de bien-être. Trois mécanismes pourront être mis
en place pour offrir la meilleure qualité de vie possible aux personnes
atteintes de (nom de la maladie) et à leurs proches :
des soins médicaux de haute qualité, dispensés dans le cadre d’un
modèle de soins complets ;
des produits sanguins et des médicaments de haute qualité ;
de la recherche rigoureuse.
Le présent document se veut un reflet de la notion de soins complets, jugée
la plus apte à offrir le bien-être aux personnes atteintes de (nom de la
maladie), compte tenu du système actuel de soins de santé et de sécurité
sociale au Canada. L’approvisionnement continu en produits sanguins et en
médicaments de haute qualité et l’amélioration du traitement par la
recherche complètent le modèle de soins décrit ici.
POINTS SAILLANTS
Comme mentionné ci-dessus, le concept de soins complets pour les
personnes atteintes de (nom de la maladie) se base sur les modèles les plus
efficaces actuellement utilisés. Le système décrit sert plutôt de cadre que de
modèle spécifique pour la prestation de services. Ainsi, les soins complets
peuvent être dispensés de différentes façons pour permettre à chaque région
de s’adapter aux caractéristiques géographiques, démographiques et
culturelles de ses usagers. Le cadre de soins illustré ici pourra donc se
démarquer à divers degrés de ce qui est mis à la disposition des usagers
dans les programmes de soins complets de partout au pays. Cinq thèmes
restent toutefois constants et primordiaux dans la vision des soins complets
de l’avenir : un registre national des patients, des normes, l’évaluation, la
participation des usagers et l’extension des services à la communauté.
Registre national des patients
Dans le cas d’une maladie rare telle que (nom de la maladie), dont le
traitement est complexe et en évolution, l’utilisation d’un registre national de
tous les patients connus est d’une importance capitale pour entreprendre de
la recherche et pour évaluer les résultats des protocoles de recherche ainsi
que les normes admises en matière de soin. Ce registre est également

4
essentiel pour la planification efficace des services de santé, y compris
l’approvisionnement et la distribution de produits sanguins fractionnés.
Normes et évaluations
Les normes ou directives thérapeutiques (ont été ou seront) établies pour le
traitement des personnes atteintes de (nom de la maladie). Ces normes ont
trait aux traitements médicaux et infirmiers, ainsi qu‘aux interventions en
travail social et au fonctionnement de l’équipe soignante. Les programmes de
soins complets, qu’elles soient situées dans un hôpital ou dans la
communauté, seront régulièrement évaluées par l’entremise d’un processus
d’agrément afin d’assurer que ces normes sont maintenues.
Participation des usagers
La participation des usagers entre en jeux à deux niveaux. Tout d’abord,
l’usager et/ou ses parents participent à l’élaboration et à la mise en oeuvre
du plan de soins individuel. Ensuite, les usagers participent à la gestion des
programmes de soins complets, particulièrement dans les domaines de la
planification des services et des budgets, de l’assurance de la qualité et
d’autres renseignements administratifs, de la soumission et de l’évaluation
des projets de recherche, ainsi que du processus d’agrément. Dans plusieurs
situations, les traitements sont administrés à la maison par l’usager-même
ou par un membre de sa famille.
Ouverture sur la communauté
Dans certains cas, particulièrement dans les régions éloignées, mais
également peut-être dans certains centres urbains, les médecins de famille
peuvent être les principaux prestateurs de soins, et ils obtiennent de l’aide
en consultant l’équipe de soins complets. Dans certains cas, cela réduira la
prestation de soins directs par les programmes de soins complets. Plutôt, les
programmes évalueront l’état des usagers et prépareront les plans de soins à
être mis en oeuvre par les usagers et leurs médecins locaux. Les membres
des équipes de soins complets offriront aux médecins de famille la formation
nécessaire et un soutien adéquat.
Les programmes de soins complets autoriseront l’utilisation de produits
sanguins ou de substituts. Bien que certains soins médicaux peuvent être
dispensés à l’échelle locale par des médecins de famille, tous les produits
sanguins et toutes les fournitures nécessaires à l’autoperfusion à domicile
seront mis à la disposition de l’usager seulement avec l’autorisation d’un
médecin qui consulte le programme de soins complets. De cette façon,
l’utilisation des produits sanguins et de leurs substituts peut être contrôlée,
ce qui facilitera, au besoin, le rappel efficace des produits et assurera qu’ils
soient utilisés à bon escient.

5
IMPACT
Le concept de soins complets a déjà fait ses preuves dans l’amélioration de la
qualité de vie des personnes atteintes d’autres troubles sanguins rares dont
le traitement est complexe. L’hémophilie et d’autres troubles sanguins sont
de parfaits exemples. Le système de soins complets proposé ici devrait, selon
toute probabilité, s’accompagner d’économies plus grandes pour le système
de soins de santé et de sécurité sociale du Canada. Il est également possible
de prévoir une plus grande contribution des personnes atteintes de (nom de
la maladie) par une participation accrue sur le marché du travail. Plus
précisément, les répercussions escomptées sont :
une utilisation plus rentable et plus efficace des produits sanguins par
le rapprochement des soins au domicile et l’autorisation accordée par
le médecin de l’équipe de soins complets ;
la réduction du recours aux services de santé par le truchement d’une
meilleure prévention de (noms des symptômes) entraînés par (nom de
la maladie) ;
la réduction du recours aux services de santé par la prévention des
complications et des effets secondaires liés aux produits sanguins, à
l’aide du dosage approprié et d’une surveillance étroite ;
une productivité accrue par la réduction de l’absentéisme au travail ou
à l’école à l’aide d’une stratégie de prévention ainsi que par la
prestation de soins plus près de la maison ;
une productivité accrue grâce à l’allégement du fardeau imposé aux
proches, particulièrement ceux qui dispensent les soins, ce qui favorise
le travail et la réduction de l’absentéisme ; un moindre recours aux
services sociaux par les personnes atteintes de (nom de la maladie) et
de leurs proches.
CONCLUSION
Le concept de soins complets vise à offrir la meilleure qualité de vie possible
aux personnes atteintes de (nom de la maladie) et à leurs proches. Cet
objectif pourra être atteint par l’application de normes thérapeutiques, par la
participation des usagers tant sur le plan individuel que du programme, par
le rapprochement des soins au domicile, de même que par le contrôle
rigoureux des produits sanguins pour une utilisation judicieuse.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%