Anatomie du 1 avril 2003

1
Anatomie du 1 avril 2003.
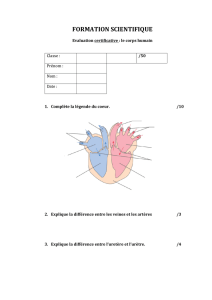
Le canal Anal
Le canal anal a une forme de diabolo avec une extrémité basé vers le haut.
La partie rétrécie du diabolo est l’endroit où va se former les sphincters du canal anal. Le
sphincter du canal anal sectionné formant un anneau autour de ce diabolo. La partie la plus
étranglée correspond à l’endroit où ça change au sein du rectum c’est donc à ce niveau qu’il y
a la ligne pectinée qui est la limite entre une muqueuse glandulaire au dessus, qui est rose pale
et insensible donc d’origine entodermique, et en dessous un segment inférieur qui s’arrête au
niveau de la ligne ano cutanée qui est une muqueuse violette, innervé de façon consciente
(sensible) et elle est pavimenteuse donc recouvert d’un épithélium malpighien et donc
d’origine ectodermique.
Agrandissons le schéma pour regarder ce qui passe du coté droit avec la partie craniâl
vers le haut, la partie latéral droite vers la gauche. On retrouve cette ligne brisée qui forme la
ligne pectinée. En dessous seulement on retrouve une muqueuse pavimenteuse jusqu’à la
ligne ano cutanée (limite plus floue) et au delà on aura la peau du périnée. Ce qui forme ces
dents de scie au niveau de la ligne pectinée ce sont des épaississements de la muqueuse et
dans ces épaississements il y a des pelotons vasculaires qui se comportent comme un système
caverneux c’est à dire que lorsque le débit sanguin augmente dans ce peloton vasculaire la
muqueuse va être boursouflée et au niveau du cercle qui forme la ligne pectinée il va y avoir
une étanchéité plus grande du canal anal. Donc ce qui forme cette ligne pectinée ce sont des
colonnes anales qui sont ces surélévations de la muqueuse dû à des pelotons vasculaires, il y
en a 6 à 10 et entre ces épaississements on retrouve ces cuvettes, ces replies de la muqueuse
qu’on appel les cryptes anales. Au fond de chacune de ces cryptes il y a des petites glandes
qui n’ont pas de fonction dans l’espèce humaine : les glandes procto anales qui peuvent
donner lieu à des absaits et c’est en général le point de départ de tous les absaits de la région
anal. Sous la muqueuse il y a une artère qui est une branche terminale de l’artère rectale
supérieur et au même niveau et il y a au même niveau et au dessus et en dessous de cette ligne
un très riche réseau veineux sous la muqueuse, c’est ce qui fait le système des veines
hémorroïdales ou hémorroïdaires. On parle de veines hémorroïdaires supérieurs quand elles
sont situés au dessus de la ligne pectinée et veine hémorroïdaire inférieur quand en dessous de
la ligne pectinée. En cas d’inflammation du canal anal, il y a hypervascularisation de ces
branches de l’artère rectale supérieur, ces veines se dilatent et forment des varices et ça forme
en terme médical des hémorroïdes internes ou externes (supérieures ou inférieures). Sous cette
muqueuse et ce système vasculaire riche, il y a une couche pour tendre ou détendre la
muqueuse, c’est la muscularis mucosae = couche musculaire de la muqueuse qui est très
épaisse à ce niveau et présente sur toute la longueur du canal anal. Elle existait au niveau du
reste du tube digestif et est très développé à ce niveau. Elle va séparé la musculeuse du canal
anal de la muqueuse du canal anal. Pour la muqueuse il y aura une couche circulaire proche
de la muqueuse et une longitudinale plus périphérique.
-La couche circulaire est plus épaisse et surtout à cheval sur la ligne pectinée elle va se
différencier à sa partie la plus basse, ses fibres se concentrent sous la muqueuse pour former
un sphincter involontaire, automatique qu’on appel le sphincter lisse du canal anal ou
sphincter interne du canal anal.
-La couche longitudinale va à sa partie la plus caudale se terminer en ramifications
tendineuses qui vont quitter la trajectoire de cette muqueuse, qui vont perforé les couches
autours d’elles pour s’ancrer dans les éléments de voisinage. A sa partie terminale elle envoi
des ramifications qui s’attachent à la muqueuse, à la muscularis mucosae donc lorsque cette
couche longitudinale se contracte, se raccourcie elle va tirer vers le haut le canal anal, le

2
raccourcir et ouvrir l’orifice externe au niveau du périnée donc faciliter le passage du bol
foecale. Ces ramifications caudales forment un système ligamentaires qui est dit ligament de
PARKS.
A la périphérie on retrouve le fascia pelvien viscéral qui est ce mille feuilles situé contre le
couche longitudinale et dans ce fascia pelvien il y a des artères, des veines et des nerfs et en
particulier le plexus nerveux qui donne l’innervation au canal anal, c’est à dire le plexus
hypogastrique inférieur (artère nerf veines) à l’intérieur du fascia pelvien viscéral.
Le fascia pelvien pariétal tapisse le fond de l’entonnoir pelvien qui à ce niveau est formé par
un entonnoir musculaire : ici le muscle ilio coccygien en coupe et la partie la plus étroite est le
muscle pubo rectal. En dessous du pubo rectal c’est l’ensemble du sphincter volontaire : strié
du canal anal. On détaillera ça plus loin mais pour l’instant on considère le sphincter strié ou
externe du canal anal dans son ensemble.
Il y a aussi le plancher du périnée qui est le muscle transverse du périné ; c’est pour rappeler
que l’espace compris entre plancher du pelvis et plancher du périnée est la fosse ischio rectale
qui est un espace remplit de tissu graisseux, qui se défend très mal contre les infections ; du
coup quand il y aura une infection grave au niveau du canal anal, c’est à dire quand il y aura
un absait sur une glande procto anale en général cet absait va resté sous la muqueuse puis
parfois va traverser le système des sphincters et les germes vont gagner cette espace qui est la
fosse ischio rectale. Donc un absait peut aboutir à un absait très étendu dans toute la fosse
ischio rectale à gauche comme à droite.
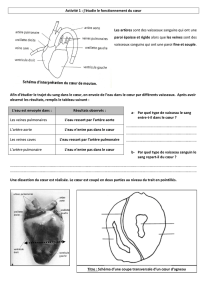
Détailles des sphincters : coupe transversale au niveau du canal anal.
Il est représenté la pointe de l’os coxys en arrière. Au centre du schéma c’est la paroi du
rectum et en rouge c’est la muqueuse avec ses replies. En périphérie ces pointillés représente
le sphincter lisse ou interne du canal anal, c’est à dire celui qui dérive de la couche circulaire.
A ce niveau il ne reste rien de la couche longitudinale donc ce qui vient autour ce sont cet
ensemble de 2 anneaux concentriques qui appartiennent au sphincter strié au externe. Donc il
y a tout d’abord le sphincter le plus proche du sphincter lisse, c’est le sphincter strié ou
sphincter externe profond. L’anneau blanc plus périphérique c’est encore du sphincter strié :
c’est le sphincter strié moyen (toujours du sphincter volontaire). Ces deux constituants du
sphincter strié vont être capable de ce contracter donc resserrer l’anneau mais en plus ils
travaillent en synergie avec l’appareil musculaire qui est autour du canal anal.
Coupe transversale avec plus de recul.
Au centre du schéma en rouge la muqueuse du canal anal, en arrière la pointe du coxys et en
avant la symphyse du pubis. C’est pour montrer que le sphincter externe profond va être
attaché au muscle pubo rectale. Par ces deux flèches sont représentés les deux muscles pubo
rectaux gauches et droits qui lorsqu’ils se contractent vont tirer vers l’avant l’ensemble du
sphincter et sont amarrés au sphincter profond strié. Donc le sphincter profond sert
d’amarrage au muscle pubo rectale, c’est ce qu’on voit sur le 3eme schéma de la page. On
retrouve le sphincter profond en noir ici et on voit ici que le muscle pubo rectal va s’attaché à
cet anneau noir donc quand il se contracte il ferme l’angle du CAP ANAL donc étrangle le
canal anal mais en plus il tire sur le sphincter et augmente encore la puissance du sphincter
profond. Le sphincter moyen est celui représenté par cet anneau blanc sur le schéma, il va lui
être attaché au système ligamentaire qui solidarise le rectum et la pointe du coxys, c’est à dire
le raffé ano coccygien. Ce ligament ou raffé est attaché au sphincter strié moyen. Lorsque ce
sphincter strié moyen se contracte c’est grâce à lui que lorsque le muscle pubo rectale se
contracte, ce point étant fixe l’anneau noir va avancé vers l’avant et va donc faire un système
de cisaillement du canal anal. Si ce sphincter ano coccygien n’existait pas il n’y aurait pas ce
système d’amarrage vers le bas et l’effet du muscle pubo rectale serait moins important et pas

3
de fermeture du canal anal. Le constituant superficiel est différent des autres, c’est un
renforcement des fibres musculaires du muscle possier autour de la marche anal, pas de
fonction pour la continence du canal anal mais c’est une commande volontaire aussi et ce
sphincter est amarré au noyau fibreux central du périné qui est en avant donc il a un effet de
cisaillement petit mais pas suffisant pour assurer la continence.
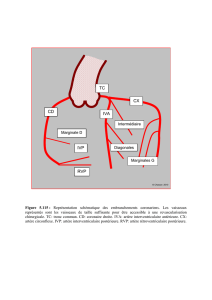
Vue ventrale de la vascularisation du rectum.
Ici est représenté la fin de l’aorte abdominale au moment où elle se divisent en artères iliaques
communes. Dans la division de cette aorte il y a l’artère sacré moyenne ou médiane qui
prolonge la direction de l’aorte et cette artère n’a pas de fonction dans la vascularisation du
rectum car séparé du rectum par l’espace rétro rectale. Au dessus de cette division on voit
l’origine de l’artère mésentérique inférieur et les 3 branches sigmoidiennes + au dessus
l’artère colique gauche moyenne. La branche la plus caudale de l’artère mésentérique
inférieur est l’artère rectale supérieur.
Cette artère rectale supérieur se divise donc en 2 branches, une gauche plus ventrale :
l’artère rectale ventrale gauche et une qui reste un peu en arrière : l’artère rectale dorsale
droite, c’est l’artère la plus importante de l’ampoule rectale car avec cette artère on couvre les
2/3 supérieurs de la musculeuse du rectum. On va trouver des branches de cette artères
rectale supérieur jusque dans les cryptes et les colonnes de la ligne pectinée donc en faite sur
toute la hauteur de la muqueuse du rectum jusqu’à la ligne pectinée.
En ce qui concerne l’artère rectale moyenne, elle existe à gauche et à droite et c’est une
branche de l’artère iliaque interne, elle arrive sur les faces latérales du rectum des deux cotés
et assure l’alimentation en sang artériel du 1/3 inférieur de la musculeuse donc fonction moins
importante que la supérieur. Pour rejoindre le rectum il faut se souvenir qu’elle est plaqué sur
le fond de l’entonnoir c’est à dire qu’elle est plaqué par le plancher musculaire du releveur de
l’anus donc elle est au dessus et glisse sur le fond de l’entonnoir pour rejoindre la paroi du
rectum.
L’artère rectale inférieur va être sous le plancher pelvis et c’est une branche de l’artère
pudendal et elle va naître quand l’artère pudendal est contre la tubérosité de l’ischion. Cette
artère rectale inférieur est en faite une artère des sphincters (appareil musculaire) ; ça c’est la
théorie mais en faite il n’y a jamais d’ischémie du rectum car des anastomoses peuvent se
mettre en fonction à tout moment.
IL y a des anastomoses entre la dernière artère sigmoidiennes et l’artère rectale supérieur :
c’est important car en cas de maladie de l’athérome la première artère digestive qui va se
boucher c’est l’artère mésentérique supérieur donc en faite l’artère rectale supérieur
fonctionne par l’arcade de Riolan par les branches des artères sigmoidiennes qui revient par
cette petites anastomoses qui permet d’avoir un apport sanguin qui longe tout le bord du colon
jusqu’au rectum.
Il y a des anastomoses entre artère ventrale et dorsale dans la paroi du rectum. Des
anastomoses peuvent se faire entre artère rectale moyenne (gauche et à droite) et les branches
de l’artère rectale supérieur. Par l’intermédiaire des sphincters et de la muqueuse du canal
anal il peut y avoir une circulation de suppléance entre l’artère inférieur et l’artère supérieur.
Enfin dans les maladies d’athérome, s’il y a une thrombose d’une artère iliaque interne il y a
des anastomoses entre branches de l’artère rectale inférieur et les branches de l’artère
fémorale commune (racine du membre pelvien). Donc le rectum n’est jamais soumis à
l’ischémie.

4
Circulation veineuse du rectum.
Ici il y a des anastomoses porto cave car il y a 3 veines au niveau du rectum (inf sup et moy).
Les veines rectales supérieures drainent le sang de la muqueuse du rectum au dessus du canal
anal et elles vont rejoindre le système des veines sigmoïdes c’est à dire rejoindre la veines
mésentérique inférieur qui elle même rejoint indirectement la veine porte. Les veines rectales
moyennes vont avoir un trajet qui est parallèles aux artères rectales moyenne c’est à dire
qu’elles rejoignent veines iliaque interne veine iliaque commune veine cave inférieur.
Les veines rectales inférieures vont suivre les artères rectales inférieurs c’est à dire rejoindre
les veines pudendales et donc la veine iliaque interne qui rejoint elle même la circulation
cave.
Tout se joue au niveau des veines hémorroïdal, c’est à dire qu’en cas d’augmentation du débit
de ces veines (qui sont situés en dessous et en dessus de la ligne pectinée) il y aura une partie
de ces veines qui vont se dilater et une partie du centre qui pourra remonter indifféremment
vers la circulation portale ou rejoindre la circulation cave et à l’extrême quand il y aura une
sirose du foie par exemple et une pression importante dans le système porte, si la pression
augmente dans la veine porte on aura une circulation qui se fait à contre courant c’est à dire
que le sang portale va redescendre, passer sous la muqueuse du rectum, rejoindre les veines
hémorroïdaires puis rejoindre la circulation cave. Sur un patient qui a une sirose du foie avec
une hypertension portale, il y a une volumineuse veine hémorroïdaire qui saigne
régulièrement et qui sert d’anastomose porto cave en cas d’hypertension portale. Donc
retenons ce double drainage qui peut permettre ces anastomoses porto cave.
Circulation lymphatique (vue de face)
Utile pour comprendre la progression du cancer du rectum et on pourra l’opposer à la
progression du cancer du canal anal car on verra que ces deux cancers auront un drainage
lymphatique différent.
Il y a l’aorte abdominale avec l’artère mésentérique inférieur et on représente la crosse de la
veine grande saphène ou saphène interne qui se jette dans la veine fémorale. Ici est représenté
le petit diabolo du canal anal avec le plancher du pelvis donc on est ici au niveau des muscles
releveurs. Il y a 2 types de drainage :
-drainage du rectum dans son ensemble sauf canal anal. Donc partie situé au dessus de la
ligne pectinée. Il y a tout d’abord un relais lymphatique situé dans la loge du rectum
(entourage du rectum) donc on représente des nœuds lymphatiques para rectaux et toute la
progression de la lymphe va partir de là. Il y aura des collecteurs qui vont suivre l’artère
rectale supérieur et qui seront soit des collecteurs courts qui vont rester le long de cette artère
rectale supérieur mais il y aura aussi des relais moyens au niveau de l’anastomose avec
l’artère sigmoidiennes et des vaisseaux lymphatiques long, c’est à dire qu’il peut y avoir
directement des vaisseaux qui font communiquer la lymphe des nœuds lymphatiques para
rectaux avec les lymphonodes autour de la mésentériques inférieur donc lymphonodes
mésentérique inférieur. Ca a une importance quand il y a un cancer du rectum : il ne faut pas
se contenter d’enlever le rectum ou les lymphonodes qui sont le long de l’artère du rectum
c’est à dire qu’il peut y avoir des lymphonodes intacts le long de l’artère rectale mais déjà des
nœuds lymphatiques atteint au niveau de l’artère mésentérique inférieur.
Il y a des vaisseaux lymphatiques qui partent des nœuds lymphatique para rectaux et suivre
l’artère rectale moyenne et donc on va retrouver un autre relais : les lymphonodes iliaques
interne. Ensuite les collecteurs qui font relais au niveau des nœuds iliaques communs puis la
circulation lymphatique rejoint les vaisseaux autour de l’aorte et de la veine cave (ascendant).
Tout ça se passe au dessus du plancher pelvien.

5
-drainage du canal anal : se fait en dessous du plancher pelvien le long des veines rectales
inférieurs puis vont quitter cette trajectoire pour se retrouver vers les nœuds lymphatiques
inguinaux superficiels (vers la crosse de la veine grande saphène). Quand il y a un cancer ou
une infection au niveau du canal anal, on ira pas chercher les nœuds lymphatiques malade
dans le pelvis mais on les cherchera au niveau du périné et de la région inguinale. Le relais
suivant sera bien sur le relais iliaque externe, commun, etc…
Innervation du rectum.
Il y aura une innervation volontaire et une innervation autonome dans laquelle il y a un
sympathique et un parasympathique donc 3 systèmes nerveux autour du rectum.
Sont représentés le sphincter strié en périphérie et contre le rectum le sphincter lisse. Le
système sympathique ou ortho sympathique provient de la moelle lombaire, le premier relais
se fait dans le plexus hypogastrique supérieur qui est cet ensemble de filet nerveux qui dérive
des chaînes sympathiques lombaires qui s’entrecroisent au niveau de la bifurcation de l’aorte.
De ce plexus il y a des nerfs hypogastriques qui rejoignent le plexus hypogastrique inférieur
contre les viscères. Le sympathique a un effet de relâchement pour la musculeuse du rectum
et sur la musculeuse lisse du sphincter un effet de contraction c’est à dire que le rectum se
laisse remplir et que son robinet de sortie est fermé donc le sympathique facilite le
remplissage de l’ampoule rectale.
Le système para sympathique provient de la moelle sacrée, c’est le système des nerfs
érecteurs même si c’est pas une érection. Ces nerfs érecteurs ont l’effet de contraction de la
musculeuse du rectum et le relâchement du sphincter lisse c’est à dire facilité la vidange de
l’ampoule rectale. Donc le rectum peut fonctionner de façon automatique mais au dessus de
ça il y a un système strié.
Il y a le nerf anal qui une branche du plexus pudendal, nerf à la fois sensitif pour la sensibilité
de la muqueuse sous la ligne pectinée, muqueuse sensitive pavimenteuse donc il y a une
information consciente sur l’état de cette muqueuse (peut être éventuellement douloureuse) et
en réponse au remplissage du rectum et à cette muqueuse qui est distendue quand le rectum
est trop remplit, il y a un phénomène de contraction volontaire (moteur) du sphincter strié
donc on peut augmenter la continence du rectum volontairement en contractant l’ensemble du
sphincter strié mais aussi à ce système se rajoute les nerfs des muscles releveurs c’est à dire
que l’on peut en augmenter la tension des muscles releveurs augmenter la fermeture du CAP
ANAL donc ce nerf anal travaille en synergie avec les nerfs des releveurs (le muscle pubo
rectal).
 6
6
 7
7
 8
8
 9
9
1
/
9
100%