TPE : Dans quelles mesures les résultats de tests prénataux

TPE : Dans quelle mesure les résultats de tests
prénataux justifient-ils un avortement ?
Pierre Soula, Pierre Vassiliadis, Moustapha Sebti.
Introduction:
Vers 1960 la science et la technique accomplissent des progrès fulgurants
accroissant ainsi considérablement les connaissances médicales de
l'Homme et sa capacité à proposer un diagnostic. Les progrès de la
médecine permettent aujourd'hui le "dialogue avec l'embryon" et le
dépistage avant la naissance de maladies encore incurables à ce jour. Des
questions déontologiques sont apparues dans le débat public notamment
dans les suites à donner au diagnostic prénatal. Dans ce contexte à la fois
biologique et philosophique, dans quelle mesure les résultats d'un
diagnostic prénatal justifient-ils un avortement?
Il s'agira avant tout de s'intéresser aux diagnostics prénataux, d'essayer de
déterminer quels sont les types de pathologies concernées par cette
pratique. Ensuite nous allons nous intéresser à la législation qui lui est
consacrée et aux divers débats éthiques qu'engendre cette pratique
notamment celui du statut de l'embryon.
Plan:
I- Biologie.
1)Diagnostic prénatal.
2) Les types de maladies diagnostiquables grâce aux tests prénataux.
II- Droit.

1) La législation dans les textes
2) La législation dans la pratique
III- Philosophie.
1) Souffrance et priver de vivre un enfant.
2) L'information donnée aux parents en débats.
3) Prévenir ou guérir?
4) Handicap: charge sociale et vision eugéniste.
5) Vers la toute puissance de la science?
6) Un paramètre important: les délais.
7) Synthèse
I-BIOLOGIE
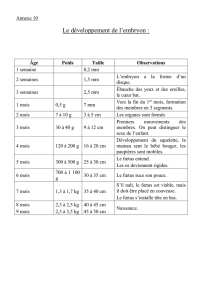
Les diagnostics prénataux sont divers et diagnostiquent des maladies
différentes. Certains sont non-invasifs et ont le statut de dépistage
(échographie...).D'autres sont invasifs, comportent des risques pour
l'embryon et permettent une analyse plus fine de la pathologie
(amniocentèse...) Si les parents décident d'avorter, une IMG sera pratiquée
et l'avortement se fera par le biais de la prise de médicaments.
Plan :
1) Diagnostic prénatal
2) Les types de maladies diagnostiquables grâce aux test prénataux.
3) l'IMG

1) Le diagnostic prénatal
A) Définition
Le DPN ou diagnostic prénatal (ou diagnostique anténatal) est un ensemble
de pratiques médicales ayant pour but un dépistage précoce, in utero, chez
l'embryon ou le foetus des malformations. Le Dictionnaire permanent de
bioéthique et des biotechnologies définit le DPN comme « un diagnostic
porté sur l'embryon ou le fœtus humain in utero, qu'il s'agisse de déceler
une anomalie morphologique ou une maladie génétique ou chromosomique
actuelle, ou une prédisposition à développer une maladie dans le futur ».
Il est important de noter la distinction entre diagnostic et dépistage prénatal,
notions bien souvent confondues : tandis que le dépistage prénatal permet
de détecter un facteur de risque d'un handicap (trisomie 21, par exemple),
le diagnostic prénatal permet quant à lui de constater ou d'exclure de
manière certaine la présence d'une anomalie. Habituellement, le diagnostic
est fait à l'issue d'un dépistage positif.
Parmi les techniques existantes de DPN, les suivantes sont les plus
courantes :
-échographie.
-amniocentèse.
B) Les différentes méthodes de diagnostic prénatal.
===>Les méthodes "non-invasives"
L'échographie
Grâce à un système de sonde placé sur le ventre de la femme, un faisceau
d'ondes ultrasonores rencontre les organes du fœtus. L'image obtenue est

une image de synthèse permettant d'apprécier le développement du fœtus.
Elle permet aussi de rechercher la présence d'anomalies morphologiques
telles que des malformations des membres, cardiaques ou rénales ou
encore des tumeurs diverses.
Elle présente un avantage considérable : elle ne présente aucun risques.
Elle permet une détermination précise de l'âge du foetus et le contrôle de
son bon développement.
L'embryoscopie ou fœtoscopie
L'embryoscopie consiste à introduire un système optique par le col de
l'utérus afin d'observer l'embryon dans sa poche des eaux. Elle permet le
diagnostic visuel précoce de certaines anomalies graves de la tête ou des
membres.
Son indication principale est la recherche d'anomalies héréditaires des
extrémités ou de la peau, lorsqu'il y a eu déjà certains cas dans la famille.
Elle permet également certaines interventions de chirurgie fœtale avant
l'accouchement, discipline actuellement en voie de développement.
Le prélèvement de sang maternel : les marqueurs sériques
Les marqueurs sériques sont pratiqués entre la 15ème et la 18ème
semaine. Appelés aussi « triple test », c'est en fait l'analyse de 3
substances particulières : l'hormone chorionique gonadotrophique (HCG),
l'alpha-foeto-proteine (AFP) et l'oestriol non conjugué (E3). Ces substances
sont caractéristiques de la grossesse et leurs taux s'écartent de la moyenne
lorsque le fœtus est atteint de trisomie ou d'un spina bifida (malformation
congénitale se situant sur le tube neural).
Cette technique présente entre autre l'inconvénient de manquer parfois de
précision. Car il existe des « faux négatifs », ce qui veut dire que tous les
fœtus trisomiques 21 ne sont pas « repérés » par le dosage des marqueurs
sériques. Il convient d'informer la patiente que les marqueurs sériques ne
permettent pas d'établir un diagnostic mais seulement d'évaluer un risque

avec une spécificité qui est loin d'être satisfaisante ce qui rapproche cette
méthode d'un test de dépistage.
Les méthodes non invasives ont donc le statut de dépistage. Il s'agit de
savoir si l'individu est malade ou non. Si oui des test plus précis, appelés
technique invasives, mais plus risqués également doivent être envisagés.
Image d’échographie
=> Les méthodes invasives
Il existe 3 techniques intervenant à différents stades de la grossesse. Entre
la 10ème et la 11ème semaine, c'est la choriocentèse ; entre la 15ème et
19ème semaine, c'est l'amniocentèse ; enfin à partir de la 21èmesemaine,
c'est la cordocentèse.
La choriocentèse ou le prélèvement des villosités choriales
Lorsque le placenta a été localisé par échographie, le gynécologue introduit
un mince tube - le cathéter - par voie vaginale, à travers le col de l'utérus,
jusqu'à l'endroit où se situent les villosités choriales du placenta, où il
prélève un échantillon.
Les villosités choriales sont des petites excroissances se développant sur
l'enveloppe de l'embryon et qui constituent le futur placenta. Le chorion est
l'enveloppe externe de l'embryon.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%