Physiologie du 14 novembre 2003

1
Physiologie du 14 novembre 2003.
VI- Régulation de la circulation artérielle périphérique.
Nous avons des verrous musculaires constitués de fibres musculaires lisses en anneaux dans la
paroi des artérioles et le tonus est permanent de tel sorte que leurs diamètres peut s’agrandir
ou diminuer selon les besoins. Cette circulation artérielle périphérique : les artérioles ont 2
grandes fonctions : la répartition du sang selon les besoins des différents tissus et la régulation
de la pression artérielle.
A-Régulation locale
1)Régulation métabolique du débit.
-Hyperhémie l’exercice musculaire : Il va entraîner une augmentation du débit cardiaque
qui est secondaire à la diminution des résistances périphériques afin de garder la pression
artérielle presque constante. Cette diminution est lié à la dilatation des artérioles situées juste
en amont, à proximité immédiate du muscle squelettique et il est clair que les conséquences
de cette régulation métabolique est importante car il va y avoir une perfusion importante des
muscles squelettiques au dépends de la perfusion des viscères digestifs et le restant de la
circulation.
-Hyperhémie post ischémique : 26-1. Ici on fait une occlusion par compression de l’artère
fémorale donc en aval de l’occlusion il y a une diminution de la pression artérielle fémorale
qui passe de 110 à 20 mmHg et en dessous on mesure le débit sanguin relatif c’est à dire en
aval de l’occlusion. Dès que l’on fait cette compression le débit sanguin relatif descend à 0 et
dès qu’on relâche la compression le débit se rétablit au delà de sa valeur initiale et met un
temps pour revenir à la valeur initiale. Plus la compression est longue, plus l’excès de
perfusion est plus long et plus important : c’est comme si la perfusion devait combler une
dette d’oxygène qui avait été créer à l’occasion de l’ischémie.
-Mécanisme de la régulation métabolique : il existe plusieurs éléments contemporains. Il y
a une baisse locale de la pression partielle en oxygène à proximité immédiate des verrous
artériolaires c’est à dire sans modification de la pression partielle en O2 du sang artériel. Il
existe une élévation locale du CO2, diminution locale du PH, augmentation locale d’acide
lactique et augmentation locale de l’adénosine et augmentation locale du potassium. Le
problème c’est que ces variations métaboliques se produisent en même temps et on a de la
peine à distinguer celle qui est la plus importante. La seule chose de sur c’est que l’adénosine
est responsable de la vasodilatation artérielle du muscle myocardique mais pour les autres
muscles squelettiques ce n’est pas aussi clair.
2) Autorégulation du débit :
26-2. On prends un muscle squelettique isolé dénervé de connexions au système nerveux et ce
muscle est au repos. On va le perfuser grâce à un réservoir qui est élevé à 100mmHg c’est à
dire à 1,36 mètres au dessus du niveau de la table et ce réservoir est connecté à l’artériole. A
cette pression de 100 correspond un débit de 2mL/min/100g de tissu. A partir de là on va
élevé la pression de perfusion à 150 mmHg en élevant le réservoir. On observe que le débit
passe de 2mL à 12mL/min/100g donc le débit monte. L’intéressant c’est que dans les 60
secondes suivantes, on voit le débit qui redescend à des niveaux proches de la valeur de
départ. L’explication c’est qu’il y a une vasoconstriction artériolaire.
On part de 100 mais on descend le réservoir pour que la pression de perfusion soit à 50
mmHg : le débit descend à 0 et dans les 60 secondes il revient à son niveau de base. La seule
explication c’est une vasodilatation artériolaire. Mais a quoi sert ce phénomène ? Tout se
passe comme si, soumis à une pression supérieur ou inférieur à celle qui est nécessaire pour

2
assurer le métabolisme était ramené à la normale pour correspondre uniquement aux besoins
du métabolisme. Dans cette autorégulation local, myogénique, a quoi est dû le fait qu’il y a un
retour au débit normal ? Est ce du au faite qu’on a élevé la pression ou est ce que c’est du au
faite qu’en même temps qu’on élevait la pression on augmentait la perfusion ? Même question
dans l’autre sens.
a) diamètre = f (pression ) : régulation myogénique.
On sectionne une artériole, on l’isole et on la perfuse avec deux réservoirs : un réservoir
artériel amont et un aval et pour faire varier la pression on élève simultanément les deux
réservoirs. Dans cette manipulation on élève la pression sans qu’il y ait variation de débit
parce que les deux réservoirs étant à la même hauteur donc on peut isolé bien l’effet pression
de l’effet débit. Lorsqu’on élève les réservoirs, on voit ici la pression transmurale : celle qui
permet d’ouvrir les artérioles, c’est à dire la pression interne qui devient supérieur à la
pression externe. Par échelon on élève la pression et à chaque fois on observe qu’il existe une
diminution du diamètre artériolaire et ça permet d’expliquer le phénomène d’autorégulation.
-Que peut-on en tirer ? Expliquer pourquoi il y a pas d’œdème c’est à dire quand on passe
en position couché à debout, pourquoi pas d’œdème dans la moitié inférieure du corps ? On
devrait avoir un œdème parce que quand on se met debout, on a une variation importante de la
pression artérielle. Schéma additif : En position couchée la pression artérielle au niveau du
cœur est très légèrement supérieur du niveau des pieds. On verticalise le sujet et on s’aperçoit
que la pression hydrostatique lié à la hauteur est soustraite au niveau de la tête et devient
importante au niveau des pieds car la pression artérielle devient à 185mmHg et la pression
veineuse suit une différence similaire. La pression capillaire qui est responsable de la
filtration capillaire au niveau des interstices donc plus on élève la pression capillaire plus du
liquide passe du plasma vers l’interstitium mais soumise à une pression pareil, la pression
capillaire situé entre pression artérielle et pression veineuse, comment se fait il qu’il n’y ait
pas œdème au niveau de la moitié inférieur du corps ? Ce qui permet de l’expliquer c’est une
vasoconstriction artériolaire dont on peut dire qu’elle a un rôle protecteur.
Schéma 28-1 : En position allongée on a une pression artérielle de 100 et après les résistances
artériolaires la pression capillaire est de 20 ; lorsqu’on passe en position debout on voit que la
pression artérielle passe de 100 à 180 au niveau des pieds et on s’attendrait que la pression
capillaire augmente jusqu’à 100 (80 + 20) mais en faite la pression capillaire n’a augmenté
qu’à 70 : ceci est lié au faite que dans la moitié inférieur du corps on a augmenté la
vasoconstriction artériolaire donc chute relative des pressions du moins que l’augmentation de
pression artérielle ne s’est pas intégralement transmise à la pression capillaire.
b) Diamètre = f (débit ) : régulation endothéliale.
On fait varier le débit sans faire varier la pression. On reprends une artériole et les 2
réservoirs, on va monter le réservoir amont et descendre de la même hauteur le réservoir aval,
ainsi on peut établir l’augmentation progressive de débit sans faire varier la pression puisque
la hauteur dont on élève le réservoir en amont est égale à la hauteur qu’on abaisse dans le
réservoir aval. On observe qu’on augmente le débit par échelon successif et le diamètre
artériel augmente donc vasodilatation artériolaire donc ça veut dire que l’autorégulation du
débit n’est pas lié à la variation de débit. Cette observation est un phénomène intéressant mais
pourquoi cette vasodilatation quand augmentation de débit ? On a utilisé une artériole isolée
et quand on enlève l’endothélium de cette artériole, c’est à dire quand on fait sauté la
monocouche de cellule qui borde la lumière interne de l’artériole le phénomène disparaît.
Schéma 29-1-a.
- Qu’est ce qu’il y a dans l’endothélium qui permet d’aller jusque dans les cellules
musculaires lisses des parois afin de commander la vasodilatation ? On appelé ce facteur le

3
EDRF : facteur relaxant dérivé de l’endothélium. On s’est aperçu que le cisaillement par le
débit de ces cellules endothéliales déclenche la sécrétion d’une NO synthétase c’est à dire que
c’est une enzyme qui va dans l’endothélium cliver la L arginine et qui va libéré le NO, gaz qui
diffuse tout autour et il peut franchir la membrane basale des cellules endothéliales, aller
jusque dans les cellules musculaires lisses et donner lieu à la formation d’une enzyme qui est
la guanylate cyclase soluble qui est intracellulaire dans les cellules musculaires lisses. Il y a
donc formation d’un messager intracellulaire : le GMPc qui va diminuer la concentration de
calcium à l’intérieur de ces cellules musculaires lisses et ça les vasodilatent donc.
Ce phénomène peut être reproduit par la fixation de l’acétylcholine sur les récepteurs
membranaires des cellules endothéliales et peut être reproduit par des substances
pharmacologiques : les donneurs de NO (oxyde nitrique) et il est clair que la fixation d’Ach
sur ses récepteurs avec production de NO ou l’administration de donneurs de NO c’est
indépendant du froncement des cellules endothéliales par le mécanisme précédent mais
l’étape terminale est la même. Un des donneurs de NO est la trinitrine donné pour lever le
spasme coronaire des sujets victime d’angine de poitrine ; il y a aussi le nitropruciate qui est
vasodilatatrice. Ce phénomène est donc différent de la vasodilatation métabolique qu’on a vu
précédemment car c’était lié à l’intérieur des cellules musculaires squelettiques à la formation
d’AMPc, d’adénosine, diminution de PO2, augmentation du potassium, tout cela était des
substances qui diffusaient de l’intérieur des cellules musculaires squelettiques vers
l’interstitium et qui attaquaient les cellules musculaires lisses de la paroi de l’artériole de
l’extérieur.
Ces substances diffusent de quelques microns des cellules musculaires squelettiques vers les
fibres musculaires lisses des parois des artérioles à proximité immédiate mais auparavant on
expliquait pas pourquoi quand on fait un exercice musculaire il y a presque immédiatement
une vasodilatation des artères situées à plusieurs dizaines de cm du muscle squelettique qui
était à l’exercice.
Le deuxième rôle du NO permet d’amortir les variations très rapides de pression artérielle,
c’est un des facteurs d’amortissement.
-Il y a d’autres facteurs vasomoteurs : Il y a la cyclo oxygènase qui dégrade l’acide
arachidonique et ça donne lieu à la génération de prostaglandines et parmi celles ci il y a la
prostacycline PGI2 qui va fixer à l’aide de récepteurs sur la membrane cellulaire des cellules
musculaires lisses qui sont dans la paroi. Cela aboutit à la formation de l’AMPc messager
intracellulaire qui va donner lieu à une relaxation de ces cellules musculaires lisses.
L’endothéline est issu des cellules endothéliales, il va diffuser vers les cellules musculaires
lisses, se fixer sur un récepteur qui lui est propre et donner lieu à la génération d’un autre
messager intracellulaire qui est l’inositol triphosphate IP3 et celui ci augmente la
concentration de calcium donc aboutit à une vasoconstriction : le rôle physiologique de
l’endothéline n’est pas encore établit.
B- Régulation centrale neuro-humorale.
1)Régulations nerveuses.
Elle comprends comme toute régulation des récepteurs et des effecteurs.
a) Les récepteurs :
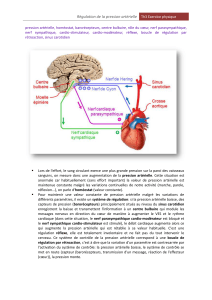
- Les barorécepteurs aortiques et carotidiens : 29-2. Pour voir leurs précisions, on a enlevé
les barorécepteurs d’un animal. La fréquence des valeurs recueillis sur 24 heures de pression
artérielle, il y a une régulation autour de 100mmHg et cette régulation a une grande précision
car 75 et 125 mmHg sont les variations maximales. Si on enlève les barorécepteurs, la
pression moyenne est la même en revanche les excursions de cette pression de part et d’autres
de la pression de consigne deviennent très importantes : en pratique on voit une pression
artérielle entre 25 et 175 mmHg, on a pas perdu d’exactitude mais on perdu en précision.

4
C’est à retenir car lorsqu’on va déplacer la valeur de consigne, c’est à dire qu’on va maintenir
la pression artérielle moyenne n’ont plus à 100mmHg mais à 150 : pendant les premières
heures les barorécepteurs vont donner à fond pour essayer de corriger cette pression artérielle
mais au bout de plusieurs heures ils vont régulés autour de la nouvelle pression qui leur ait
imposé et ils vont le faire avec la même précision donc cette boucle des barorécepteurs a un
très court délais d’action et est adaptable. Quand la pression artérielle augmente, ils vont
envoyés de nombreux signaux et il en résulte une activation parasympathique et au contraire
une diminution de l’activation sympathique mais quand il y a hypotension artérielle les
barorécepteurs n’envoient presque plus de signaux donc l’activation parasympathique
diminue et l’activation sympathique augmente donc ces barorécepteurs vont être efficaces
même quand ils ne sont plus stimulés donc vont réagir à la fois à une hyper et à une
hypotension artérielle.
-Les chémorécepteurs :
Les chémorécepteurs périphériques sont situés dans les mêmes lieux que les barorécepteurs
aortiques et carotidiens dans les parois et ils vont être sensibles à la pression partielle
d’oxygène dans le sang artérielle c’est à dire surveille la PO2 du sang de la circulation. Quel
est le résultat ? Ils vont donner une vasoconstriction artériolaire qui va entraîner une
hypertension artérielle et à la suite de cette hypertension artérielle il y a une réaction par les
barorécepteurs donc activation parasympathique donc bradycardie. Donc enchaînement :
Hypoxie artérielle, vasoconstriction artériolaire donc hypertension artérielle, barorécepteurs
stimulés, activation parasympathique qui donne une bradycardie. Ceci a des applications
cliniques : En réanimation, quand le patient sous ventilation mécanique, intubé ou
trachéotomisé, on fait de temps en temps une aspiration des sécrétions trachéales pour
dégager la trachée et ceci s’accompagne souvent d’une hypoxie donc on voit monter la
pression artérielle et la FC diminue, cette bradycardie peut être dangereuse et donner lieu à un
arrêt circulatoire et si on réalise une insufflation, une inspiration à ce moment là on lève
l’activation du tonus parasympathique donc on coupe la bradycardie c’est pour cela qu’on se
dépêche de reconnecter le ventilateur mécanique à son intubation. Deuxième application dans
le secourisme, quand quelqu’un est victime d’une asphyxie il en résulte une hypoxie
importante qui s’accompagne d’une hypertension artérielle puis d’une bradycardie, celle ci
peut entraîner un arrêt circulatoire. Donc avant d’effectuer un massage cardiaque il faut
d’abord faire une insufflation car parfois cette seule insufflation par bouche à bouche suffit à
lever l’activation parasympathique et à faire que la bradycardie soit levé également c’est à
dire que revienne un rythme cardiaque normal.
Les chémo récepteurs centraux : sont situés au niveau de la moelle, du cerveau, du tronc
cérébral et ils sont sensibles à l’élévation de la pression partielle en gaz carbonique et à la
diminution du PH. Il existe des circonstances cliniques où on cette stimulation des
chémorécepteurs centraux ; ça donne lieu au réflexe de Kuching : prenons un traumatisé
crânien, à la suite de celui ci il y a un œdème qui va avoir des conséquences beaucoup plus
importante que l’œdème qui affecte un membre. En effet là l’œdème se produit au sein d’une
boite osseuse qui est rigide et lorsque le tissu cérébral devient œdémateux il va gonfler et
empêcher progressivement au sang artériel de pénétrer dans le tissu cérébral : il y a
compression du cerveau oedèmatier sur les artères, les artérioles qui vont le nourrir. Le
résultat c’est une hypoxie, diminution du PH local, augmentation du gaz carbonique local qui
va donné lieu à une puissante activation du système sympathique : il y a vasoconstriction
généralisée de toutes les artérioles, celle ci entraîne une hypertension artérielle qui va
permettre pendant un certain temps au cerveau être perfuser mais l’hypertension artérielle
s’accompagne d’une bradycardie lié à l’hypertension par le biais des barorécepteurs. Donc
cela devient un signe clinique important dans l’évolution d’un traumatisé crânien : lorsqu’il y
a œdème cérébral on voit apparaître l’hypertension artérielle accompagné d’une bradycardie,

5
on sait à ce moment que c’est un signe d’aggravation de l’œdème cérébral et on va tout faire
pour essayer de diminuer cet œdème cérébral parce que l’évolution naturelle c’est une
hypertension artérielle qui monte tellement pour perfuser le cerveau que d’un seul coup il y a
chute de tension artérielle brutale, c’est le signe d’apparition d’un coma dépassé, plus de
perfusion cérébrale pendant plusieurs minutes, plus d’oxygénation et donc retour de la tension
artérielle à la normale qui signe l’arrêt de mort du patient.
- Récepteurs à d’autres stimulis : Il y a des thermorécepteurs périphériques au niveau de la
peau ou centraux au niveau du tronc cérébral et ils vont intervenir pour réguler les échanges
de température avec l’extérieur : ces échanges sont liés à une vasoconstriction ou une
vasodilatation de la circulation cutanée. Quand il fait chaud on a besoin d’évacuer de la
chaleur pour garder la température centrale à 37° donc vasodilatation de la circulation
cutanée. Quand il fait froid il y a une vasoconstriction cutanée donc peu d’échange de
température avec l’extérieur pour garder la température normale.
Il y a des récepteurs à la douleur : périphérique au niveau de la peau et une coupure donne
lieu à une tachycardie, au contraire un étirement viscéral digestif donne lieu en retour à une
bradycardie
Il y a les récepteurs liés à l’émotion : quand il y a un stress en général il y a activation
sympathique qui est accompagné d’une tachycardie et d’une vasoconstriction.
Il y a les récepteurs liés à la syncope vasovagale : qui est un phénomène vasomoteur qui se
traduit par une hypotension artérielle importante d’où diminution de la perfusion cérébrale et
perte de conscience. Ceci apparaît quand quelqu’un est dans une pièce où l’atmosphère est
chaude, debout depuis un certain temps donc il y a vasodilatation et pour parer à cette
vasodilatation qui diminue le volume sanguin efficace donc qui se traduit par une baisse des
pressions artérielles, il y a au contraire une réaction sympathique par les barorécepteurs et il y
a la stimulation sympathique qui accroît la contractilité myocardique et il y a un volume
sanguin efficace qui va diminué donc le volume de sang qui va diminué. La conjonction d’un
myocarde dont la contractilité est augmenté sur un volume sanguin diminué donne lieu à une
déformation de la paroi ventriculaire et celle ci va être ressentis par des récepteurs situés en
son sein qui vont envoyer des signaux cérébraux et donner l’activation parasympathique très
importante accompagné d’une baisse importante de l’activation sympathique. On explique
ainsi que l’on est une hypotension artérielle accompagné d’une bradycardie et en conséquence
il y a diminution de la perfusion cérébrale et une syncope.
b) Les effecteurs :
-Sympathique : On a l’habitude de voir une action centrale du système sympathique mais
elle existe aussi de façon locale. Préparation où in Vivo on a dénudé un nerf sympathique qui
va sur une patte d’un rat et on va la stimulé à l’étirement. Il s’agit bien d’une stimulation
locale car malgré la stimulation du système sympathique il n’y a pas de variations de la
pression artérielle. On observe immédiatement une diminution du volume tissulaire de la patte
en question et pour avoir une diminution aussi rapide du volume tissulaire, ça ne peut être lié
qu’ à une diminution du sang qui est à l’intérieur donc il est clair qu’on a vasoconstricté les
veines qui sont les réservoirs de sang principaux. Ensuite immédiatement il y a une baisse du
débit sanguin qui est secondaire à une vasoconstriction artériolaire donc les deux phénomènes
s’enchaînes l’un après l’autre et permettent de voir qu’on peut avoir très localement une
stimulation sympathique et ce qui explique pourquoi la diminution de volume sanguin
survient avant la diminution du débit c’est à dire avant la vasoconstriction artériolaire c’est
tout simplement parce que le système veineux est plus sensible, plus rapidement à l’activation
sympathique que ne l’est le système artériolaire.
-Parasympathique : il est à l’opposé de l’effet du sympathique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%