Virginie Stouff et Mathilde Yverneau 23/09/2010 Physiologie

1/8
Virginie Stouff et Mathilde Yverneau
23/09/2010
Physiologie, Appareil respiratoire, Physiologie de la respiration
Poly bientôt disponible sur le réseau pédagogique
Physiologie de la respiration
Introduction
Les cellules ont toutes besoin d’énergie. Pour fournir l’énergie, l’organisme utilise des réactions
d’oxydation :
R+ oxygène → énergie + eau + dioxyde de carbone
R représente un radical carboné.
Or, il n’y a pas de réserve d’énergie dans l’organisme : l’hémoglobine fixe l’oxygène mais en fournit pour
2 à 3 minutes de vie, d’où la nécessité d’un apport continu d’oxygène aux cellules. En même temps, il est
nécessaire d’éliminer continuellement le dioxyde de carbone de l’organisme.
Deux systèmes :
Le système respiratoire : aller-retours des gaz entre les poumons et l’extérieur
Le système circulatoire : l’oxygène et le CO2 circulent vers toutes les cellules
Le système respiratoire est une fonction vitale et complexe, car il ne peut s’arrêter plus de 3 minutes sans
lésions irréversibles (en particulier pour le SNC), et car ce système doit s’adapter, les besoins en oxygène
étant très variables dans le temps (plus de besoins pendant la digestion par exemple).
Schéma de la circulation sanguine
Artère : vaisseau qui part du cœur
Veine : vaisseau qui arrive au cœur
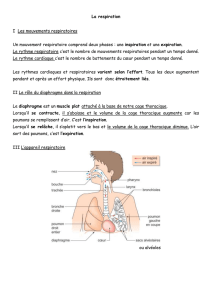
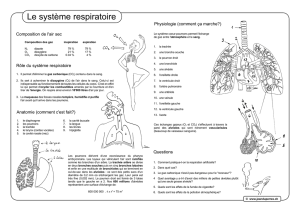
I. La mécanique ventilatoire
A- Le système ventilatoire
Il comprend la cage thoracique, les voies aériennes et les poumons.
1. La cage thoracique
La cage thoracique est une cavité close, présentant 12 paires de côtes (sternum en avant, colonne
vertébrale en arrière). Elle contient les poumons, l’œsophage, des muscles (dont le diaphragme). Il existe
une solidarité cage thoracique-poumons par la plèvre, qui est une membrane à 2 feuillets :

2/8
-un feuillet interne (viscéral), qui suit la surface externe des poumons
-un feuillet externe (pariétal) qui suit la face interne de la cage.
Les deux feuillets sont accolés l’un à l’autre, ménageant un espace virtuel avec du liquide qui permet de
faire glisser les feuillets l’un par rapport à l’autre sans se désolidariser : le poumon suit alors les
mouvements de la cage thoracique.
1- Les voies aériennes
Il existe des voies aériennes supérieures (en dehors du thorax) et des voies aériennes intra-thoraciques.
a- Voies aériennes supérieures
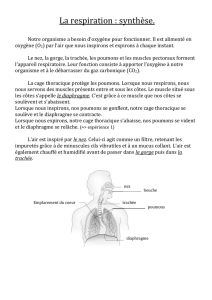
Le premier élément rencontré est le nez. Son rôle est de conditionner l’air en température et en humidité.
Il existe un grand nombre de lacs sanguins pour le réchauffement de l’air. Ensuite, l’air s’humidifie
jusqu’aux alvéoles, où il doit être saturé en vapeur d’eau.
Le pharynx, lui, est riche de plus de 20 muscles. Il rigidifie les voies aériennes à l’inspiration (et
participe également au réchauffement de l’air). Il existe de grandes différences de pression entre
l’intérieur et l’extérieur, si la différence est trop importante, le tuyau se collabe. Ainsi, les muscles vont
rigidifier le pharynx pour résister au collapsus (la rigidification est moins importante en décubitus dorsal,
le collapsus est plus fréquent)
Le larynx est une zone de rétrécissement, il empêche les aliments de faire fausse route et freine la sortie
de l’air à l’expiration (évite le collapsus, en empêchant l’air de sortir trop vite).
La trachée conduit et conditionne l’air, en température et en humidité. Elle permet également de purifier
l’air.
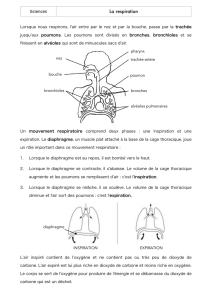
b- Voies aériennes intrathoraciques
L’arbre bronchique est obtenu par dichotomie : la trachée se divise en 2 bronches (une dans chaque
poumon). La structure des bronches est la même de la première à la 12eme division : épithelium, avec des
cils du côté du conduit, du cartilage (rigidification), des glandes à mucus, du muscle lisse, assurant la
bronchomotricité, permettant de modifier le diamètre. Le muscle lisse dépend du SNV (essentiellement le
parasympathique bronchoconstricteur) et quelques filets d’orthosympathique (moins d’activité que le
parasympathique). Les bronches sont sensibles à l’adrénaline circulante (bronchoconstriction).
Jusqu’à la douzième, le diamètre est supérieur à 1 mm, puis pour les bronchioles et bronchioles
terminales, le diamètre est inférieur à 1 mm.
En ce qui concerne les bronchioles, elles possèdent un épithelium cubique, des cils, un peu de muscle
lisse. En revanche, elles ne possèdent ni cartilage ni glandes à mucus.
A partir de la 17ème division, il s’agit de bronchioles terminales.
A partir de la 20ème division, ce sont des conduits et sacs alvéolaires, ne possédant presque pas
d’épithelium, pas de muscle lisse et pas de cartilage. La membrane y est plus fine pour permettre le
passage plus facile des gaz.

3/8
Remarque : dans le trajet allant du nez aux bronchioles terminales, il n’y a pas d’échanges gazeux. On
parle alors de zone de conduction de l’air, correspondant à l’espace mort anatomique VD. Pour un adulte,
il représente 150 mL d’air.
c- Rôles des voies aériennes
α- Conduction de l'air
Conduire l’air chargé d’oxygène de l’extérieur au fond des alvéoles, et conduire l’air chargé de CO2 du
fond des alvéoles à l’extérieur.
β- Réchauffement et humidification
Mettre l’air à 37°C, saturer l’air en vapeur d’eau. Cela se fait au contact du mucus qui tapisse la paroi
intérieure des bronches.
γ- Filtration et purification de l'air
Pour obtenir un air à peu près stérile au niveau des alvéoles, il existe un mécanisme d’enlèvement des
particules minérales, organiques, des bactéries de l’air.
Nez, poils
Les poils sont très nombreux, ils arrêtent des poussières et des particules.
Tapis muco-ciliaire
Il existe des glandes à mucus dans toutes les bronches, le mucus est sécrété en permanence et tapisse les
bronches. Les cils battent de façon synchrone et déplacent le mucus vers le haut des voies aériennes
(comme un tapis roulant). La vitesse de remontée du mucus est d’environ 16 mm/min. Il est ensuite
dégluti ou craché, et comprend des cellules à poussière, c’est-à-dire des lymphocytes et macrophages en
quantité (les macrophages phagocytent et digèrent les bactéries).
Un dysfonctionnement du tapis muco-ciliaire entraîne une moins bonne purification de l’air. La fumée de
tabac est associée à une diminution du fonctionnement des cils vibratiles (les fumeurs présentent
davantage de bronchites chroniques, les cellules ciliées peuvent même disparaître). Une transformation
des cellules glandulaires en cellules caliciformes peut conduire à une inflammation chronique des
bronches et ainsi à une diminution des défenses.
La qualité du mucus est un paramètre important : dans le cas de la mucoviscidose, le mucus est trop
visqueux et trop épais, et entraîne des surinfections broncho-pulmonaires très fréquentes.
La Toux
La toux est un mécanisme réflexe à partir de fibres sensitives (nerf vague) ; le retour se fait par des fibres
motrices parasympathiques (nerf X) entrainant une bronchoconstriction.
A l’origine, il existe des récepteurs à l’irritation, qui sont stimulés mécaniquement ou chimiquement. Les
terminaisons nerveuses vont du larynx à la carène (il y a moins de récepteurs dans les bronches et
bronchioles).
La toux commence par un effort expiratoire contre la glotte fermée, amenant à une augmentation de la
pression intra-pulmonaire. Ainsi, la glotte s’ouvre brusquement ; il y a alors une grande différence de
pression entre l’alvéole et l’atmosphère, conduisant à l’éjection des particules étrangères. La vitesse
d’expulsion est d’environ 120km/h !

4/8
Le réflexe de la toux est diminué voire absent chez les anésthésiés, et est moins efficace chez les
personnes âgées.
2- Les poumons
Les capillaires au niveau de l’artère pulmonaire sont chargés de sang désoxygéné. Il existe une grande
densité de capillaires sanguins.
Les alvéoles correspondent à l’unité fonctionnelle pulmonaire, où se font les échanges gazeux. Elles sont
constituées de tissu conjonctif de soutien et de nombreuses fibres élastiques. Les alvéoles sont en contact
étroit avec les capillaires sanguins. Un adulte possède environ 300 millions d’alvéoles, la surface
d’échange représente 70 à 90 m². Les alvéoles sont tapissés à l’intérieur du surfactant pulmonaire, qui
diminue la tension superficielle à l’interface air/eau pour faciliter les échanges gazeux.
B- Les muscles respiratoires
Ces muscles sont responsables des mouvements de la cage thoracique.
Les mucles inspiratoires augmentent le volume des poumons qui sont solidaires de la cage thoracique et
ouvrent la cage.
Les muscles expiratoires compriment la cage thoracique et diminuent le volume des poumons.
Leurs contractions sont sous la dépendance de nerfs moteurs qui viennent des centres moteurs centraux.
Il existe: -un contrôle automatique des muscles
-un contrôle volontaire de ces muscles
1- Les muscles inspiratoires
a- Le diaphragme
Muscle inspiratoire majeur.
Il s'insère sur les 6 dernières côtes, sur la colonne vertébrale et sur le sternum
Il correspond à une large nappe musculaire en forme de dôme qui sépare les cavités thoraciques et
abdominales.
Les nerfs moteurs sont les nerfs phréniques qui sortent de la moelle épinière au niveau de C3-C4.
(Si lésion au niveau de ces vertèbres: répercussion sur la respiration.)
A droite, la partie supérieure arrive au niveau de la 8e côte car la pression abdominale exercée par les
viscères est supérieure à celle du thorax.
A gauche, la partie supérieure remonte moins haut (présence du cœur).
Quand le diaphragme se contracte, il y a raccourcissement des fibres qui entraîne l'abaissement du dôme
vers la cavité abdominale et donc l'augmentation du volume de la cage thoracique.

5/8
Lors d'une respiration calme: la contraction du diaphragme le fait s'abaisser de 1,5cm et permet l'entrée de
75% du Volume Courant (VC).
En inspiration forcée, l'abaissement est de 6 à 10cm à l'intérieur de la cavité abdominale.
b- Les muscles intercostaux externes
Sont à l'extérieur.
Rôle: écarter les côtes les unes des autres à la contraction : elles deviennent plus horizontales.
Au repos, les côtes ont une position oblique.
Leurs fibres sont orientées d'arrière en avant et de haut en bas.
La façon dont les côtes sont insérées permet de faire remonter la côte sous-sous-jacente vers le haut et
ainsi d'augmenter le volume de la cage en faisant entrer 25% du VC.
Innervation: Nerf moteur intercostaux qui quitte la moelle épinière entre D1 et D2 (T1 et T2)
c- Les muscles accessoires
Sternocléidomastoïdien et les muscles scalènes.
N'interviennent pas dans l'inspiration calme mais dans les inspirations forcées.
Ils tirent sur la 1e côte et augmentent ainsi le volume de la cage.
En pathologie, leur mobilisation en respiration calme est signe d’une insuffisance respiratoire.
2- Muscles participant à l'expiration forcée
L’expiration calme est passive, elle ne nécessite pas de muscles.
a- muscles intercostaux internes
Rôle : rapprochement des côtes les unes aux autres.
Direction des fibres : d’avant en arrière, de bas en haut (opposé des fibres des muscles intercostaux ext)
Effet : tirent les côtes vers le bas et ainsi diminuent le volume de la cage thoracique.
b- Muscles abdominaux
Leur contraction entraîne l’abaissement de la dernière côte et augmente la pression intra abdominale.
En faisant remonter les viscères vers le haut, ils font remonter le diaphragme vers le haut et ainsi
diminuent le volume de la cage thoracique.
3- La ventilation pulmonaire
a- Définition
Ventilation= volume d’air inspiré et expiré par minute.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%