File

Prof. dr. Irina-Draga Căruntu, Histologie, Médecine Dentaire – 1ére année –Le système endocrine
1
Cours No. 10
LE SYSTÈME ENDOCRINE
L’HYPOPHYSE (GLANDE PITUITAIRE)
1. CARACTÉRISTIQUES GÉNÉRALES
- localisation : située dans une loge hypophysaire (appelée la selle turcique) - une petite cavité
osseuse à la base du cerveau, le corps du sphénoïde, adjacent au III- eme ventricule
- elle est formée de deux parties:
- l’adénohypophyse ou antéhypophyse
- la neurohypophyseou posthypophyse
- elle est reliée à une autre partie du cerveau - l'hypothalamus - par des voies neurales qui sont
organisées sous la forme d’une tige appelée tige hypophysaire.
Structure
● L’adénohypophyse
- elle est formée de trois parties:
- pars distalis
- pars intermedia
- pars tuberalis
● La neurohypophyse
- elle est formée de :
- l’éminence médiane
- l’infundibulum
- pars nervosa
Entre ces deux zones existe une aire restante de la poche de Rathke (des cellules épithéliales qui
entourent un matériel amorphe).
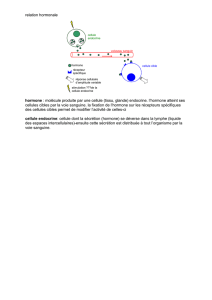
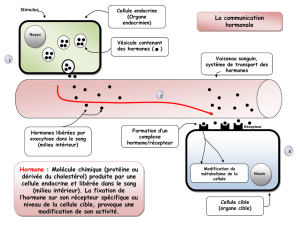
2. LE SYSTÈME HYPOTHALAMO-HYPOPHISAIRE
- représente un ensemble morpho fonctionnel qui réalise liaison entre l’hypothalamus et
l’hypophyse.
- il est formé des groupes de cellules hypothalamiques (les neurones) et des groupes de
cellules hypophysaires (des cellules endocrines). Entre ces deux groupes existent des
liaisons spéciales, de type sanguin-systeme porte (entre l’hypothalamus et
l’adenohypophyse).
Les hormones synthétises au niveau de l’hypothalamus sont :
● SRH (growth hormone releasing hormone) ou la somatotropine - le facteur qui détermine la
libération de STH (hormone somatotrope) ou GH (growth hormone / hormone de croissance)
● GIF (growth hormone inhibitory factor) – inhibe la sécrétion de STH
● PRH (prolactin releasing hormone) – stimule la libération de prolactine
● PIF (prolactin inhibitory factor) – inhibe la sécrétion de prolactine
● TRH (thyroid stimulating hormone- releasing hormone) – l’hormone thyreostimulante
● GnRH (gonadotropin releasing hormone) – le facteur qui stimule la synthèse de FSH (le hormone
folliculostimulante) et LH (l’hormone lutheinisante)/ ICSH (l’hormone stimulante des cellules
interstitielles)
● CRF (corticotropin releasing hormone) - stimule la synthèse de ACTH (l’hormone
adrenocorticotrope)
3. L’ADÉNOHYPOPHYSE
3.1. Pars distalis (le lobe antérieur)
- c’est la zone meilleur représente – 75 % de l’adénohypophyse
Structure :
- des cordons de cellules endocrines anastomosées et contournées entre les quels cheminent
des capillaires sinusoïdes larges ;

Prof. dr. Irina-Draga Căruntu, Histologie, Médecine Dentaire – 1ére année –Le système endocrine
2
- tout cet ensemble structurel soutenu de fibres fines de réticuline ;
- le tissu conjonctif est peu représente ;
Terminologie :
- les cellules endocrines sont classifiées en fonction de l’existence d’une affinité tinctoriale
(une affinité pour les colorants): des cellules chromophiles, ou de l’absence de cette
affinité : des cellules chromophobes leur nom est base sur la capacité de coloration des
granules sécrétoires contenues dans le cytoplasme cellulaire et pas dans la cytoplasme ;
- d’après ce critère les cellules cromophiles sont divises en :
- cellules acidophiles (colorabilité aux colorants acides)
- cellules basophiles (colorabilité aux colorants basiques)
Âpres l’identification par des méthodes immunohistochimiques du contenu des granules, la
dénomination des cellules a été complété par la spécification du type de hormone synthétisé, aussi
que par la fonction endocrine qu’elle accomplit.
Ainsi :
- les cellules acidophiles sont :
- les cellules somatotropes
- les cellules mammotropes/lactogènes
- les cellules basophiles sont :
- les cellules thyréotropes
- les cellules gonadotropes
- les cellules corticotropes
Les cellules somatotropes :
- localisées postéro - latéral
- MO : acidophiles, petites (20 µ), rondes, au noyau central, halo perinucléaire, des granules
de sécrétion visibles
- ME : des petites mitochondries, sous forme de bâtonnet, RER, complexe Golgi bien
développes, des granules de sécrétion au diamètre de 300-400 nm
- fonction : secrètent STH - hormone somatotrope/ hormone de croissance ; la synthèse de
STH est stimulée de SRH et inhibé de somatostatine.
Les cellules mamotropes/lactogènes :
- localisées dans la zone médiane, individualisées parmi autres cellules ;
- caractéristiques dans la période de grosses et la lactation, ou elles supportent un processus
de hypertrophie progressive
- M.O. : acidophiles polygonales
- M.E. : organites cellulaires diminues sauf la période de grossesse et de lactation, quand
elles se développent trop : RER hypertrophie, complexe Golgi de très grandes dimensions,
les granules sécrétoires au diamètre de 600 nm
- fonction : secrètent prolactine ; la synthèse de prolactine est inhibé par le PIF (son action
inhibitoire est annule pendant la grossesse et la lactation) et stimulé par le PRH et
l’ocytocine
Les cellules thyréotropes
- localisées antéro - médian, au milieu des cordons cellulaires, à une certaine distance de
capillaires
- M.O. : basophiles triangulaires
- M.E. : RER évident, granules de sécrétion au diamètre de 100-150 nm ;
- secrètent TSH l’hormone thyréotrope ; la synthèse de TSH est stimulée de TRH et inhibe
par les niveaux de thyroxine et de triiodothyronine circulants.
Les cellules gonadotropes
- localisées postéro- latéral, en groupes compacts à côté des capillaires ;
- M.O. : basophiles rondes
- M.E. : RER abondant, complexe Golgi bien développe, granules de sécrétion au diamètre
de 200-400 nm

Prof. dr. Irina-Draga Căruntu, Histologie, Médecine Dentaire – 1ére année –Le système endocrine
3
- secrètent FSH - l’hormone folliculo- stimulante et LH –l’hormone luteinisante / ICSH –
l’hormone des cellules interstitielles ; la sécrétion de FSH, LH, ICSH est réglée par GnRF
Les cellules corticotropes
- localisées partout, les plus nombreuses
- M.O. : basophiles, rondes ou ovales, noyau excentrique
- M.E. : relativement peu d’organites cellulaires, granules de sécrétion
- fonction: secrètent ACTH et LPH (lipotrophic hormone - l’hormone lipotrope) ; la sécrétion
de ACTH est stimulée de CRH.
Les cellules chromophobes
- localisées en disémination (diséminée) ;
- M.O. : faiblement colorées ou non- colorées, cytoplasme réduit du point de vue quantitatif,
par comparaison aux cellules chromophiles ; possible, cellules cromophiles degranulées ou
cellules stem
Les cellules folicullo - stellaires en grand nombre, forment un réseau support pour les cellules
sécrétoires ; ont de longs prolongements par lesquels établissent des jonctions gap entre elles.
3.2. Pars intermedia
- localisée entre pars distalis et pars nervosa, moins développée chez l’espèce l’humaine
- contient de :
- nombreux kystes ayant une paroi cellulaire et colloïde aux l’intérieur (des kystes
Rathke)
- des cordons de cellules basophiles, qui synthétisent POMC- proopiomelanochortine, un
précurseur de l’ACTH, qui supporte un clivage post- translationnell pour former α et β
MSH (mélanocyte stimulations hormone / l’hormone melanocytostimulante), au rôle
incomplètement défini chez l’homme
3.3. Pars tuberalis
- réalise une structure annulaire, qui entoure la tige hypophysaire
- richement vascularisée par des artères qui se capillarisent et par le veines du système porte
hypophysaire
- formée par des petits groupes des cellules basophiles, rangées en amas ou cordonnes courts
Les cellules basophiles contiennent de gouttes lipidiques, de colloïdes ou de glycogène et de
granules de sécrétion de petites dimensions ; la fonction de sécrétion n’est complètement définie,
mais il semble qu’elle ont une capacité de synthèse de FSH et LH
4. LA NEUROPHYPOPHYSE
4.1. L’appareil hypothalamo-hypophysaire
- la structure sous la forme d’un faisceau réalise des axones amyéliniques des neurones
localises dans le noyau supra optique et para ventriculaire du hypothalamus, qui pénètrent
dans l’hypophyse postérieure, leur terminassions étant localisées a la proximité des
capillaires.
- suit la zone profonde de l’éminence médiane, constitue en fait, la tige hypophysaire et se
finalise par une ramification dans la pars nervosa
- fonction : le transport de l’ADH (hormone anti-diurétique) et de l’ocytocine (des substances
hormonales synthétisées au niveau de neurones de l’hypothalamus, à côté d’une protéine
charretière - neurophisine) jusqu’à la neurohypophyse.
4.2. Pars nervosa (le lobe postérieur)
- en périphérie : une capsule conjonctivo-vasculaire très fine, qui envoie des septums fins à
l’intérieur
- structure : des terminaisons nerveuses axonales et pituicytes, des cellules non sécrétoires de
type glial
Les terminassions nerveuses axonales
- réalisent un aspect homogène, finement fibrillaire, d’une texture filamenteuse ; entrent en
contact avec les capillaires dans la zone d’approche, étant identifiables dans la MO (en
colorations spéciales) ; des formations lâches de type massue, PAS positives sont les corps

Prof. dr. Irina-Draga Căruntu, Histologie, Médecine Dentaire – 1ére année –Le système endocrine
4
Herring, qui dans la ME relèvent un contenu granulaire, au diamètre de 100-300 nm ; cettes
granules contiennent ADH et ocytocine
Les pituicytes :
- M.O. : des cellules pales, aux noyaux ronds ou ovales évidentes
- M.E. : contient complexe Golgi développé, filaments intermédiaires, ont des prolongements
cytoplasmiques par lesquels établissent des jonctions gap
Sont similaires aux cellules gliales, ayant un rôle de soutenant axonal.
LA THYROÏDE
1. CARACTÉRISTIQUES GÉNÉRALES
- localisation : la région cervicale, antérieurement par rapport a la trachée (artère) au larynx.
- formée de 2 lobes latérales, réunis par une mince lame transversale de parenchyme -
l’isthme
- modalité architectonique unique dans le système endocrine : le follicule thyroïdien, qui
permet l’accumulation extracellulaire du produit de synthèse, et les cellules
parafolliculaires
- vascularisation : assurée par l’artère thyroïdienne, est bien représente dans le stroma
formant autour du chaque follicule thyroïdien un réseau des capillaires.
- fonction : la synthèse des hormones thyroïdienne : thyroxine T4 et tri-iodothyronine T3, au
rôle dans le réglage du métabolisme basal (par des thyréocytes) ; la synthèse de calcitonine,
au rôle dans le métabolisme du calcium/ hypocalcémiante (par les cellules parafolliculaires)
Structure
- la capsule, le stroma, le parenchyme
- la capsule est formée de tissu conjonctif épais semi- ordonné; à l’intérieur de septums fins,
en délimitant des compartiments (nommes lobules)
- le stroma est représente de tissu conjonctif lâche, attache sur la capsule et sur le septums ;
soutienne le parenchyme, en réalisent un squelette conjonctif autour des follicules
thyroïdiens, contient un riche réseau capillaires (fenêtres) et de fibres nerveuses
- le parenchyme est organisé sous forme de follicules thyroïdiens et de cellules
parafolliculaires
2. LE FOLLICULE THYROÏDIEN
- 3000000 dans la thyroïde humaine
- représente des cavités d’une forme sphérique /ovale, tapissées d’une seule couche de
cellules épithéliales disposées sur une membrane basale : thyréocytes en contenant a
l’intérieur du colloïde thyroïdien - thyroglobuline.
- grâce aux dimensions différentes (diamètre 20-500 µ) et a la variabilité de l’hauteur
de l’épithélium, en rapport à l’état de fonctionnalité (activité en paramètres normaux
– épithélium simple cubique, hypofonction – épithélium simplement pavimenteux,
hyperfonction – épithélium simplement cylindrique), apparaît un image de
mosaïque.
Au niveau de la cavité folliculaire, spécialement au pôle apical des thyréocytes, apparaissent des
artefacts (espaces vides, sous forme des vacuoles) faites celles-ci ont été considérées vacuoles de
résorption.
Le thyreocyte
- la cellule principale / folliculaire
- M.O. : cytoplasme basophile, noyau sphérique, basal, nucléole évident
- le colloïde folliculaire – thyroglobuline: glycoprotéine synthétise par les thyréocytes, modalité
de stockage extracellulaire de la thyroxine (M.O.: éosinophile, très PAS positive, amphorique)

Prof. dr. Irina-Draga Căruntu, Histologie, Médecine Dentaire – 1ére année –Le système endocrine
5
3. LES CELLULES PARA FOLLICULAIRES (LES CELLULES C, CLAIRES)
- localisation : au niveau du follicule thyroïdien, parmi les thyréocytes qui forment une
voûte/un pont sur elles, en les entourant (elles ont le pole basal sur la membrane basale) ou
parmi les follicules thyroïdiens, en format des petits groupes dans la stroma inter lobulaire
- MO : des dimensions plus grandes que le thyréocytes, cytoplasme pale, claire, éosinophile,
noyau ovale, central, réaction positive aux sels argentiques (argyrophilie)
- origine dans les crêtes neurales
- appartiennent au système APUD
LES PARATHYROÏDES
1. CARACTÉRISTIQUES GÉNÉRALES
- ensemble de 4 structure : 2 supérieures et 2 inférieures
- localisation sur la face postérieure de la thyroïde, dans sa capsule conjonctive, mais
présentant leur propre capsule, qui les délimite / individualise du parenchyme thyroïdien
- modalité d’organisation : cordonal réticulée compacte
- fonction- la synthèse de la parathormone, au rôle dans le métabolisme phosphocalcique,
avec l’action de la calcitonine (hypercalcemiant / hypophosphatemique)
Structure :
- la capsule, le stroma, le parenchyme
- la capsule est très fine, formée de tissu conjonctif, lance a l’intérieur de septums fins
- le stroma représenté de tissu conjonctif lâche avec des fibres de réticuline qui attaches sur
les septums soutiennent le parenchyme et dirige les capillaires vers les cellules endocrines,
qui les entourent en établissant des rapports étroits
- le parenchyme présente 2 types cellulaires : les cellules principales, les cellules oxyphiles,
à l’age, apparaissons nombreuses adipocytes
2. LES CELLULES PRINCIPALES
- M.O.: forme irrégulière ou polygonale, cytoplasme basophile, noyau central pole,
deux aspects-type plus claire/type plus sombre (en fonction de l’état d’activité)
- M.E.: organites cellulaires bien représentes (RER, ribosomes, complexe Golgi,
mitochondries) des granules de sécrétion délimites par les membranes, des
inclusions de glycogène, des lipides, lipofuscine
3. LES CELLULES OXYPHILES
- Jusqu’à l’age de 4 ans elles sont absentes, leur nombre augmente à la puberté,
situées parmi les cellules principales ou dan des petites îles.
- Il est possible l’existence d’une forme d’involution /de degenerescence des cellules
principales, une fonction non élucidée
- M.O.: des dimensions plus petites que celles des cellules principales, cytoplasme
nettement acidophile, noyau intensément coloré
LA SURRÉNALE
1. CARACTÉRISTIQUES GÉNÉRALES
- glande endocrine paire
- localisation : du pole supérieur du chaque rein
- contient : 2 structures glandulaires, différentes par leur origine, leur morphologie et
leur fonction : la corticosurrénale et la médullosurrénale
Structure :
- la capsule, le stroma, le parenchyme
- la capsule est formée de tissu conjonctif, aux fibres élastique, envoie a l’intérieur
des septums fins, qui dirigent/enduisent les éléments vasculaires /nerveux
 6
6
1
/
6
100%