Méthode 1 - pyrenees 66

La maîtrise de la reproduction
La connaissance des mécanismes de la reproduction permet de les contrôler en partie :
- lors de la régulation des naissances
- lors de l’aide médicalisée à la reproduction
I. La régulation des naissances
1- la contraception
- La contraception féminine s’appuie sur l’ensemble des connaissances sur le
déterminisme hormonal de la physiologie sexuelle :
Les oestro-progestatifs empêchent le pic de LH et donc l’ovulation. D’autre
part, la progestérone rend la glaire cervicale imperméable et l’endomètre
impropre à la nidation.
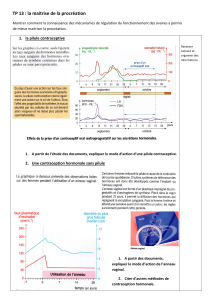
Mécanisme d’action de la pilule
Une femme prend quotidiennement une pilule à base d’œstrogènes et de progestérone. On mesure le taux des
hormones ovariennes naturelles dans son plasma, ainsi que celui des hormones hypophysaires.
1- Comparez les concentrations d’hormones ovariennes avant et après la prise de la pilule
2- Expliquez les conséquences sur le cycle ovarien de cette femme
3- Comparez les concentrations d’hormones hypophysaires avant et après la prise de la pilule
4- Expliquez le mode d’action de la pilule
5- L’arrêt de la pilule déclenche l’apparition des règles. Expliquez pourquoi.
Correction
1- Avant la prise du contraceptif, le taux d’hormones varie de façon cyclique. Les oestrogènes sont
sécrétés seuls pendant les 14 premiers jours, puis avec la progestérone pendant les 14 derniers jours.
La prise du contraceptif entraîne une diminution de la sécrétion des hormones ovariennes, qui perd son
caractère cyclique.

2- Le faible taux d’œstrogènes indique que le développement folliculaire n’a pas eu lieu : il n’y a donc pas
eu d’ovulation. Ceci est confirmé par l’absence de progestérone pendant la phase lutéale, cette hormone
étant sécrétée par le corps jaune qui provient des restes du follicule après ovulation.
3- Sans devenir nul, le taux d’hormones hypophysaires devient faible et perd aussi son caractère cyclique.
On observe en particulier la disparition du pic de LH à l’approche du 14ème jour du cycle.
4- Les hormones de synthèse exercent un rétrocontrôle négatif sur le complexe hypothalamo-
hypophysaire. Les sécrétions de LH et FSH sont inhibées, ce qui empêche le développement du
follicule.
5- L’absence de développement folliculaire empêche l’augmentation du taux d’hormones ovariennes. De
plus, le rétrocontrôle négatif interdit le déclenchement du pic de LH : la pilule bloque l’ovulation. Elle
agit par ailleurs en maintenant imperméable la glaire cervicale et en rendant impropre à la nidation la
muqueuse.
6- Les hormones de synthèse permettent un développement de la muqueuse utérine même si celui-ci est
insuffisant pour la nidation. A l’arrêt de la pilule, leur taux chute. La muqueuse ne peut plus être
maintenue : les règles apparaissent.
Les micropilules ne contiennent que de la progestérone faiblement dosée : elles
ne bloquent pas l’ovulation, mais empêchent le développement de la muqueuse
et la glaire reste imperméable, même lors de l’ovulation
La pilule du lendemain est une contraception d’urgence, qui doit être prise au
maximum 72 h après le rapport sexuel. Elle ne contient le plus souvent que de
la progestérone, et empêche la nidation.
- La contraception hormonale masculine est encore à l’état de recherche. On ne peut
donc parler d’application médicale. (voir exercice en annexe)
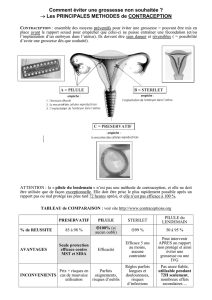
- Outre la prise d’une contraception hormonale par la femme, le couple peut utiliser
d’autres moyens contraceptifs visant à empêcher la rencontre des gamètes ou
l’implantation de l’embryon
2- l’interruption de grossesse
Il existe un problème juridique : entre le jour de la fécondation et la date présumée des règles,
la régulation des naissances ne relève ni de la contraception ni de l’avortement. On parle de
contragestion. La pilule du lendemain agit lors de ce délai.
a- les dispositions légales
- le délai maximal est de 12 semaines de grossesse (14 semaines d’aménorrhée).
- Un délai de réflexion obligatoire de 8 jours existe. Il peut être ramené à 3 jours pour
éviter de dépasser la date limite. Un entretien avec un conseiller est obligatoire pour
les mineures.
b- les méthodes

- Le RU486 bloque les récepteurs à la progestérone, ce qui entraîne des contractions de
l’utérus (voir exercice en annexe)
- Lorsque la grossesse est plus avancée, on a recours à l’aspiration de l’embryon.
On est ici dans la régulation des naissances. A l’opposé, la connaissance des mécanismes de
reproduction peut faciliter la procréation.
II. L’aide médicalisée à la procréation
1- Le suivi de la grossesse
- L’échographie, sans danger, permet de contrôler régulièrement la grossesse. Trois
échographies sont obligatoires au cours de la grossesse.
- L’amniocentèse consiste à prélever un peu de liquide amniotique et à analyser les
cellules de l’embryon. Elle permet de dépister la trisomie. Elle est fortement
recommandée aux femmes de plus de 38 ans, mais présente des dangers de fausse-
couche.
- La foetoscopie permet d’observer directement l’embryon et de repérer des anomalies.
Elle entraîne des risques de fausse-couche.
- Un dosage sanguin permet de mettre en évidence un risque de trisomie 21
Si une anomalie est décelée au cours de la grossesse, un conseil génétique se réunit et peut
proposer une ITG.
2- La procréation médicalement assistée
Lorsqu’un couple ne peut avoir d’enfant, on peut avoir recours à différentes techniques
a- la stimulation hormonale
Un déficit en œstrogène peut empêcher l’ovulation. On injecte un analogue de cette hormone,
ce qui provoque un rétrocontrôle positif et une ovulation.
Lors d’un problème de stérilité, on procède donc toujours d’abord à des dosages hormonaux
chez l’homme et la femme.
b- l’insémination artificielle
Cette méthode consiste à injecter dans le vagin des spermatozoïdes de donneur. Elle est
physiquement peu traumatisante.
c- la FIVETE

La FIVETE est une technique assez lourde, pénible pour la femme. Le taux de réussite est
assez faible : 20%, pour un coût de 8000 euros.
Problèmes :
- père décédé : que faire du sperme ?
- problèmes psychologiques : ce n’est pas toujours vraiment l’enfant de l’un des parents.
Problèmes pour le parent et l’enfant
- sélection des embryons : risque d’eugénisme
d- l’ICSI
On utilise les mêmes techniques que dans la FIVETE, mais on ne prend pas de gamètes mûrs :
on utilise des cellules qui donneront naissance à ces gamètes.
Cette technique permet à des hommes qui n’ont pas de spermatozoïdes d’avoir des enfants,
mais elle est discutée car elle pourrait augmenter le risque de malformations.
La maîtrise de la reproduction permet donc de remédier à divers troubles et d’améliorer la vie
quotidienne, mais elle soulève de plus en plus de questions d’éthique.

Les méthodes de contraception masculines
Toute méthode contraceptive susceptible d'être largement diffusée doit satisfaire à un certain nombre de critères:
ne pas perturber la santé de l'individu ni affecter sa libido (désir sexuel), être efficace à près de100%, réversible
après arrêt du traitement et d'utilisation confortable (peu de contraintes).
Vers les années 90, la contraception masculine a fait l'objet de nombreux essais. Différentes possibilités
théoriques en matière de contraception masculine existent, particulièrement des méthodes hormonales freinant la
spermatogenèse (la production de spermatozoïdes). Ces méthodes utilisent des hormones stéroïdes gonadiques
(ovaires ou testicules). Elles agissent au niveau du complexe hypothalamo-hypophysaire, inhibant (bloquant) la
production des gonadostimulines hypophysaires (FSH et LH).
Méthode 1
Elle consiste à injecter des androgènes (propionate de testostérone) à la dose de 25 mg/ jour pendant plusieurs
mois. Elle entraîne une azoospermie ( pas de spermatozoïdes) sans perte de la libido.
L'oenanthate de testostérone (injection intramusculaire de 200mg/ semaine) freine la spermatogenèse. Celle -ci
se rétablit après arrêt du traitement
L'apport de dérivés de la testostérone compense la chute de testostérone de l'individu d'où un maintien de la
libido, mais les hormones de synthèse sont toxiques pour le foie (risques de cancer)
Avec l'injection intramusculaire d'androgènes retard , la concentration de testostérone n'est pas régulière :
présence de pics (après injections) ou de taux très faibles.
Les effets secondaires constituent un risque pour la santé: rétention d'eau et de sodium, risques de plaques de
graisse (athéromes) dans les artères, activation de l'érythropoïèse (production de globules rouges)
Méthode 2
Elle consiste à utiliser des hormones femelles (oestrogènes et progestatifs). Elles freinent la spermatogenèse,
mais aussi l'activité des cellules de Leydig et provoquent donc un arrêt de sécrétion de testostérone avec perte de
la libido, impuissance et modification des caractères sexuels (féminisation).
Méthode 3
Elle consiste à associer une hormone mâle (androgène) à une hormone féminine. L'association éthinyloestradiol
(féminine) et méthyl testostérone (mâle) freine la spermatogenèse . Pas de troubles de la libido mais féminisation
et augmentation des risques cardio-vasculaires (embolies)
L'association d'un androgène avec un progestatif (hormone féminine) paraît plus intéressante: prise par voie orale
(pilule) du progestatif et par voie percutanée (peau) pour la testostérone. La spermatogenèse est alors freinée.
Cependant certains individus s'avèrent réfractaires au traitement. D'autres ne subissent plus au bout d'un moment
les effets du traitement et produisent de nouveau des spermatozoïdes.
Ce traitement n' a pas d'effets secondaires sur le foie et le taux de cholestérol. On a constaté seulement une
augmentation de la pilosité des partenaires des hommes sous contraception. Les femmes présentaient un taux
élevé de testostérone. La prise d'une douche par les hommes après l'application a permis de ramener le taux à une
valeur normale.
Extraits adaptés d'un texte de J.F Guérin Encyclopédie Médico-chirurgicale 1989
Questions :
Première question : exploitation de documents
A partir des éléments du texte, montrez que ces méthodes hormonales de contraception masculine ne répondent
pas aux critères d’une contraception efficace et sans danger pour l’être humain
Deuxième question : mobilisation des connaissances
Décrivez les relations qui existent entre le complexe hypothalamo-hypophysaire et les testicules. Vous illustrerez
vos explications par un schéma. Vous préciserez aussi les effets d’une méthode de contraception hormonale
 6
6
 7
7
 8
8
1
/
8
100%