segmentation

1ere semaine
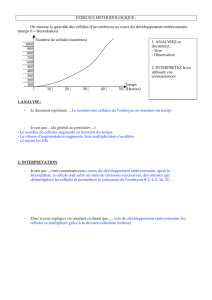
SEGMENTATION
Transfert tubaire (6 jours) : modifications de l’embryon
1. L'ovocyte est feconde, l'embryon se developpe, mais aucune interaction avec l'endometre. La femme
ne se sait pas enceinte.
● Segmentation dans la zone pellucide, a volume constant : les cellules sont plus en plus petites.
● ZP : protection, et nutrition (diffusion/passage de molecules, electrolytes…)
(L'embryon est un groupe tissulaire different de celui de la mere, considere comme un corps etranger. Si l'adaptation
immunitaire a lieu, tout au long du trajet tubaire, l'embryon pourrait etre phagocyte par des macrophages s'il n'etait pas ds sa
ZP)
● Secretion d'HCG, dont les betaHCG est typique de l'embryon et de son implantation. (Sans betaHCG,
pas dimplantation, donc on fait des dosages sanguins)
(La femme se sait enceinte que lorsqu'il y a implantation dans l'endometre)
2. 80% des embryons sont eliminees au cours des 2 premieres semaines (fausses couches): la femme
ne le sait meme pas.
Dus à des malformations de l'embryon, au niveau du caryotype, aboutissant a des embryons non
viables.
3. Le spz gagne la trompe en 1h. L'embryon feconde va faire le chemin inverse en 6 jours. Se fait
grace à une inversion du peristaltisme de la trompe sous l'influence de la secretion de
progesterone.
4. Il se peut que l'embryon n'intervient pas la cavite uterine (meme s'il est viable), et s’implante de
maniere ectopique, par ex dans la trompe : urgence en gynecologie (sinon hemorragie interne)
Toute grossesse qui fait mal est anormale.
Clivages pendant migration
● Premier clivage: 25eh. Embryon tres grand potentiel de developpement, sinon chances diminues.
Donne 2 blastomeres identiques (et encore presence des 2 GP), et vont se cliver de maniere
asynchrone et asymetrique.
● Stade 4 cellules a 48h
● Stade 8 cellules a 72h
● Les cellules sont toutes identiques, totipotentes (on peut prelever un)
Cellules arrondies, liees les unes aux autres par integrines.
● Diagnostic pre implantatoire, il faut mettre dans un milieu sans calcium de maniere a separer les
blastomeres les uns des autres.
● Mitochondries des spz integres au cytoplasme ovocytaire sont detruites: l'embryon n'a que des
mitochondries maternelles.
● L'embryon ne vit que sur les reserves de l'ovocyte pendant toute cette periode, le genome
embryonnaire s'exprime qu'au stade 8 cellules (chez la souris).
● 4e jour stade Morula: 16 a 32 blastomeres arrondies, adherents les uns aux autres. Apparence
d'une mure.
● Evolution vers stade morula compacte. Les cellules qui etaient arrondies s'aplatissent, deviennent
jointives les unes aux autres sous l'effet de molecules d'adhesion dont la E-cadherine. Les cellules les
plus superficielles (aspect polyedrique aplatie).
● 5e jour, apparition du blastocele: stade blastocyste. Les liaisons entre cellules les plus
superficielles assurent l'étanchéité au systeme, et sous l'influence de pompes NaK dependantes que se
fait à l'interieur du blastocele une accumulation liquidienne.
● Les cellules qui etaient totipotentes subissent leur premiere differenciation cellulaire. Constitution
d'un bouton embryonnaire a un des poles de l'embryon, alors que l'assise epitheliale peripherique,
qui va tapisser la face interne de la zone pellucide, va doner les cellules du trophoblaste.
● 6e jour, blastocyste arrive dans la cavite uterine.
● Pour l'implantation, l'embryon va devoir sortir de la ZP. L'embryon secrete des enz qui vont amener a
la destruction de la ZP: + phenomene d'expansion du blastocyste, par accumulation de liquide
dans le blastocele, gonfle, se vide, et faire plusieurs fois ce mecanisme d'expansion et retraction
jusqu'a ce que la ZP (qui etait affine par les enz embryonnaires) se rompt = eclosion du blastocyste.
(En fecondation in vitro, l'ovocyte a J14 du cycle, fecondation par insemination. Transfert a 48h le plus souvent, ou à 72h. Il est
4 jours trop tot a l'embryon (il devrait arriver a j6), ca marche quand meme. Mais risque de desynchronisation entre
developpement de l'endometre et de l'embryon, il faut alors faire des cultures embryonnaires prolongees jusqu'au stade
blastocyste dans les incubateurs)
Empreinte genomique
● Certains genes ont une expression monoallelique, majoritairement des genes paternelles au
niveau du trophoblaste, et majo maternelle au niveau du bouton embryonnaire.
● L’expression des genes est regule par la methylation. Genes methylees ne sont pas exprimees. Mais
l'ADN des blastomeres est completement methyle avant stade 16 cellules.
● Aux stades precoces: demethylation du l'ensemble du genome, et une remethylation que sur

certains alleles: empreinte parentale s'installe au cours des 2 premieres semaines. Mais on ne
connait pas le mecanisme de cette transmission de l'empreinte parentale.
● Il y a une inactivation d'un chromosome X (chez les filles comme les garcons)
(Troubles d'empreinte parentale aux FIV, mais on sais pas s'il provient d'une anomalie potentielle des
gametes ou a cause des stimulations hormonales, ou parce que les embryons sont fecondes en dehors
des voies genitales femelles)
Croissance embryonnaire
● Verification de presence de petits fragments de cytoplasme dans l'embryon. Dus à la degenerescence
du GP probablement.
● Suivant que les embryons possedent des fragments moins de 10% (type B), 10 a 20% (type C), au
dessus de 20% (type d), pas de fragments: type A (meilleurs embryons)
● Classement d'embryons en fonction de la presence de ces fgmts, et frequence de clivage par rapport
a une sequence ideale (48h, 72h...)
● Le fait de pas injecter l'acosome, ameliore le developpement apres implantation (mais on voit rien
avant implantation)
IMPLANTATION
6 premiers jours
● Endometre est preparé a une nidation (apres la premiere partie proliferative du cycle). Aug de la
taille, et l’epaisseur.
● Phase secretoire, avec la progesterone, cesse l’epaississement, et transformation des glandes
endometriales, les tubuleuses droites > contournees, apparition de vacuoles de glycogene dans les
cellules, arterioles spiralees, le stroma (TC) devient oedematié.
J6 : adhesion embryon monodermique
● Expression de molecules d’adhesion sur l’epithelium de l’endometre (J4-J8) : integrines. Au niveau
de la fenetre d’implantation. (FIV, on transfere les embryons a ce moment)
● Adhesion de l’embryon a la surface de l’endometre par le pole embryonnaire.
● Embryon monodermique.
J7 – J8 : Invasion de l’embryon didermique
● Effraction de l’epith de la muqueuse par la proliferation des cellules du trophoblaste qui progressent
dans le stroma.
● Formation du syncytiotrophoblaste : limites cellulaires et mb plasmique disparaissent, masse
cytoplasmique plurinucleee. Avec des enzymes metalloproteasiques, digestion du stroma.
● Nutrition de l’embryon par les secretions endometriales.
● Apparition d’une couche cellulaire au niveau du bouton embryonnaire = hypoblaste.
● Debut de secretion du βHCG.
9e jour : Œuf a 2 cavites
● Acceleration proliferation, incorporation progressive de l’embryon (presque la moitie)
● Bouton embryonnaire est passe a l’interieur de l’endometre
● Ruptures vasculaires, formation de plaques sanguines a l’interieur du stroma, et rupture des
glandes (pour beneficier le glycogene a l’embryon).
● Apparition de la cavite amniotique, tapissee par des cellules formant la membrane amniotique.
● Nouveau feuillet = epiblaste.
● L’hypoblaste a prolifere de part et d’autre pour recouvrir la face interne du trophoblaste (ce qui etait
le blastocele), donnant la vesicule vitelline.
● Embryon didermique
Phases de l'implantation
● Modifications du blastocyste et de la muqueuse
● Eclosion : l’embron sort de la ZP. (Taux d’implantation : 30%, perte lors des FIV par ex)
● Pinopodes et endocytose importante : protrusion apicale des cellules epitheliales (au niveau
des microvillosites), augmentant la surface membranaire, augmente l’endocytose de la membrane,
reduction de la taille de la cavite uterine : aug les chances de contact entre blastocyste et muqueuse.
● Glycocalyx recouvrant l’endometre, s’amincie au cours de la phase secretoire.
● Chorion endometriale devient oedemateux (FN)
● Interaction blastocyste – epithelium uterin (augmentation de la capacite adhesive aux zones de
contact)
● Franchissement de l’epithelium uterin par le blastocyste
● Interactions entre le blastocyste et le chorion de la muqueuse uterine.
Contrôle moleculaire de la nidation
● Interleukine (IL) 1α et 1β (du syst immunitaire), secretees par le bouton embryonnaire

Induit une reponse de l’epithelium uterin (via le recepteur IL1R)
Cytokines produite par le blastocyste
● LIF (leukema inhibitory factor)
Cytokines produites par l’epith uterin du 18e a la fin du cycle.
Recepteurs specifiques sur le blastocyste (sur le trophoblaste, la partie en regard du bouton
embryonnaire)
Souris LIF KO steriles: secretion essentielle de LIF par l’endometre.
(Deletion du gene de la prolactine entraine aussi defat d’implantation)
● CSF1 (colony stimulating factor)
CSF1-R sur trophoblaste et chorion
● EGF (epithelial growth factor)
HB-EGF exprime sur les membranes de l’endometre
EGFR exprime par la masse cellulaire interne (bouton embryonnaire) et le trophoblaste qui
surplombe le pole embryonnaire, et sur la muqueuse uterine.
Adherence specifique du pole embryonnaire avec l’endometre.
● Progression de l’invasion controlee par :
Expression d’integrines (α6β1) par le syncytiotrophoblaste, en interaction avec la matrice EC
du conjonctif/stroma endometrial (epith de l’endometre l’exprime aussi) > fenetre d’implantation.
Secretion de proteinases
Croissance stimulee notamment par l’insuline secretee localement par l’endometre
GROSSESSE
● 9 mois dans l'espece humaine, 260 jours, 38 semaines de gestation (au dela de 40 semaines,
risques fœtaux importants, complications)
● Signes sympathiques de la grossesse : nausees, tension mammaire, vomissements. Petits
saignements peuvent survenir (que la femme interprete comme des regles)
● Surveillance de la grossesse, il est important de connaître la date du debut/date d’implantation.
● Echographie
Premiere semaine pour mesuer la distance entre le pole cephalique du pole caudal de l’embryon
par rapport aux references, on date de maniere precise la date de fecondation. On s’assure que le sac
ovulaire est bien à l’interieur de la cavite uterine. Puis plus tard, on regarde l’activite cardiaque (à
partir du J21).
3e semestre pour connaître la morphologie fœtal (de taille normale ou pas, retard de
croissance (qui peut etre une simple erreur de terme))
● Sans date precise de l’implantation, calculs sur les semaines d’amenohrees a partir de la date des
dernieres regles (que la femme connaît certainement)
● Developpement embryonnaire precoce extremement regulier, croissance embryonnaire constante
dans les premieres semaines de l’embryogenese.
● Dosage du βHCG. Sans grossesse = 0
● Poids de l’enfant a terme : 3,5kg. Petit au dessous de 2,5. Puis au dessus de 4kg anormale : diabete
maternelle, augmentation de la glycemie, croissance excessive de l’enfant.
Etapes de la vie fœtale
● 3 trimestres du point de vue embryologique, stades differents :
▪ Zygote : Fecondation au stade blastocyste avec implantation (limite avec l’embryon un peu
floue : c’est l’embryon qui s’implante, mais le zygote = embryon pre-implantatoire, pre-embryon.
D’autres considerent que le zygote est juste l’ovocyte feconde.
▪ Embryon : Embryon implante, au dela du 2e mois de grossesse. (Entre implantation et 8e
semaine)
▪ Fœtus : A partir du 8e semaine de grossesse jusqu'à la naissance. (non viable avant 22e
semaine. Considere comme une personne apres 26 semaines)
▪ Enfant : a la naissance, n’a pas termine son developpement (premature, d’un pt de vue
physiologique). Naissance = une etape vers la maturation (incapable de se nourrir, de marcher,
systeme nerveux pas completement forme) : adaptation brutale et rapide entre la vie
fœtale/liquidienne et la vie aerienne (poumons, interruption courrant sanguin vers le placenta)
Plusieurs phases en embryo:
▪ Gametogenese
▪ Fecondation
▪ Clivage du zygote
▪ Gastrulation: commence a la 2e semaine du developpement. Mise en place du mesoderme
entre les 2 feuillets initiaux: endoderme, ectoderme (hypoblaste et epiblaste).
▪ Delimitation: evolution embryonnaire, separation de l’embryon de ses annexes extra-
embryonnaires. Acquisition morphologie tridimentionnelle (cylindrique, en opposition avec le disque
embryonnaire). Formation cavite thoracique, cavite peritoneale, + developpement cavites
extraembryonnaires, dans lesquelles l'embryon va evoluer au cours de l'organogenese.

▪ Organogenese, mise en place des organes jusqu'au 2e mois de grossesse.
▪ Stade fœtale : Comprend une croissance et une maturation des differents organes.
● 2 premiers mois : risques d’anomalies embryonnaires les plus graves (2% naissent avec
malformations significatives, necessitant chirurgie).
● Lors de l’organogenese, infections virales sont les plus graves. (Imperatif de s’assurer de l’etat
serologique de la mere : rubeole (essentiel de vacciner les femmes non immunisees, sinon
contraception), ou autres virus, parasites)
● Apres le 2e mois, organogenese en place, repercussions moindres.
● Determination du groupe rhesus. Si la mere est -, developpement des Ac contre Rh+, risque
d’entrainer une mort fœtale apres destructions des GR fœtaux. (Pas de pb au cours de la premiere
grossesse, mais immunisation necessaire a l’accouchement (sang fœtale peut passer chez la mere), en
lui donnant des Ig anti Rh+.
Probleme pour la 2e grossesse, la mere deja immunise, destruction GR : oedeme fœtale. On change
le sang du fœtus, et on le transfuse avec du sang Rh-. Vraie aussi pour les IVG.
● Il existe toujours un passage du sang fœtal chez la mere par le placenta, mais quantite faible donc
pas d’immunisation. Passage de cellules fœtales important, on peut determiner le caryotype fœtale
en faisant une prise de sang de la mere. (Caryotype, on met les lymphocytes en culture, les bloque en
metaphase. Plus facile pour les garcons, avec les sondes Y. Pour les filles plus complique)
● Signes de suspicion de malformations fœtales, il faut recourir au prelevement des cellules par
ponction amniotique (passer une aiguille a travers le ventre, prelevement de quelques mL de liquide
amniotique. Dangereux, on le fait quand c’est vraiment necessaire. 10% de cas, causent des fausses
couches) ou prelevement villosites choriales/vesicules trophoblastiques (passant par le col de
l’uterus, prelevement tissu fœtal) puis caryotype.
● Au dela de 38 ans, risque eleve de trisomie 21 (par non disjonction du ch 21 dans l'ovocyte, mal
segregation du ch21 atteint 2 a 3% des grossesses) ce qui justifie le depistage systematique de la
trisomie 21, gratuit et rembourse par la securite sociale, mais une femme peut refuser un diagnostic
prenatal.
● Dosage de HCG au cours de la grossesse. Si le taux pas regule, il sera propose un diagnostic
prenatal.
● 2e echo au 6e mois, morphologique. Mesure l’espace interorbitaire. (Augmentation, signe de
trisomie 21), fermeture tube neural, formation membres, reins (malformation suspectee par faible
volume de liquide amniotique/urine : oligoamnios, signe de dystrophie renale, reins diformes, et plus
grands. Ou encore valvule uretrale chez les garcons, obstacle a l’ecoulement de l’urine, vessie
augmentee de taille, et volume liquide amniotique faible)
● Progesterone, secrete par le corps jaune, prepare l’endometre a la nidation. Maintenir l’uterus
quiescent tout au long de la grossesse, epaisseur : 36mm au dessus de la symphyse pubienne. (On
mesure la taille de l’uterus a chaque consultation). Secretion jusqu'à 11 a 12 SA, apres cette periode,
le corps jaune involue, la secretion se fait par l’unite foeto-placentaire.
● On ne connaît pas le mecanisme de declenchement de l’accouchement, il ne correspond pas a une
chute de progesterone (comme pour les regles). Mais si on donne la progesterone a la fin de la
grossesse = aug contractilite de l’uterus.
● L’ocytocine (hormone hypophysaire) qui declenche les contractions amenant a l’expulsion de
l’uterus.
Contraception
● Diaphragme: empeche passage sperme
● Pillule contraceptive: apport exogene d'hormones steroidiennes (oestradiol et
progesterone), par retrocontrole sur les secretions hypophysaire de gonadotrophines, bloque
l'ovulation, mais ne retarde pas l'age de survenue de la menopause parce que la sortie du pool de
reserve de folicules n'est pas controle par gonadotrophines. Donc ils sortent quand meme, maturent un
peu et degenerent par apoptose.
● Implant de progesterone: impregnation permanante de progesterone, assure
relativement une inhibition de l'ovulation et assure une transformation secretoire de la glaire cervicale,
qui la rend impermeable aux spz.
● Sterilet: dispositif intrauterin. Technique connue depuis tres longtemps mais on ne sait pas
exactement comment elle fonctionne, on considerait qu'il entrainait une inflamation permante
permanente de l'endometre, evitant la nidation. Mais il n’est pas impossible d'entrainer la presence de
macrophage qui entrainent destruction des spz.
● RU486: mifepristone. Premier anti-progesterone. Interrompt une grossesse implantee.
Efficace dans les 12 premieres semaines de grossesse. Augmente contractilite de l'uterus et non
contraction, il faut associer les prostaglandines pour assurer l'evacuation de la cavite uterine.
● Pilule du lendemain: Conduit a l’hemorragie de privation: regles vienennt a la chute
artificielle de progesterone par la prise en quantite importante de l’oestradiol). Desorganisation du
cycle, associe à des nausees. Pas usuellement utilisable.
● Ligature trompes: interrompt filiaire genitale, empeche ascension des spz ou l'eventuel
descente d'un embryon. Technique radicale, chirurgicalement reversible mais pas de maniere certaine.
1
/
4
100%