patho med k1 2009/10

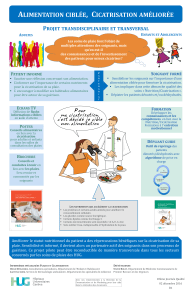
La cicatrisation
Définition :
Ensemble des phénomènes qui aboutissent à la fermeture d’une plaie et à la récupération d’un tissu cutané
fonctionnel
La peau :
- rôles : barrière mécanique, anti infection, perméabilité, régulation thermique,
- l’épiderme : régénération avec récupération des propriétés fonctionnelles
- le derme : cicatrisation par réparation = remplacement par un tissus conjonctif moins fonctionnel
Les phases de la cicatrisation :
- phase vasculaire : vasoconstriction pour arrêt du saignement puis vasodilatation
- hémostase
- réaction inflammatoire : migration des cellules inflam, signes cardinaux de l’inflammation (chaleur,
douleur, rougeur, oedeme)
- prolifération tissulaire : nouveau tissu = tissu de granulation, néo vascularisation, épithélialisation
- remodelage tissulaire : évolution sur plusieurs mois (couleur, relief)
- finalité : cicatrice mature, plane et pâle
Cicatrisation pathologique :
- cicatrices hypertrophiques : bourgeonnement exagérés, rouge, amélioration spontanée sur 2ans
- cicatrices chéloïdiennes : bourgeonnement, non régressives avec le temps
- cicatrices dyschromiques : rouge si hyper vascularisation, brunes si hyper pigmentation (expo solaire)
- cicatrices brides : limites une amplitude, sur plis de flexion
- cicatrisation hypersensible : dyesthesis = contact douloureux
Facteurs influents la cicatrisation :
Intrinsèques (génétique, age, diabète..), plaie (chronique, localisation, profondeur), exposition solaire,
tabac, qualité de la suture
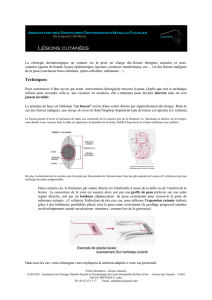
Brûlures :
- différents mécanismes : thermiques, électriques, chimiques
- pronostic vital dépend de la surface touchée, pronostic fonctionnel et esthétique dépend de la profondeur
évaluation surface = règle de Wallace
Evaluation de la profondeur -> 1er degrés = coup de soleil
-> 2ème = franchit la lame basale (superf) et une partie du derme (profonde)
-> 3ème = tout le derme et annexes
1er et 2ème superf = pas de séquelle. 2ème prof et 3ème = pas de cicatrisation, chirurgie
Evaluation d’une cicatrice :
Etirement - décollement, bilan fonctionnel, retentissements (douleur, esthétique)
Prévention des cicatrices pathologiques :
Respect lignes de tension cutanée lors des sutures, hydratation, retrait précoce des fils, éviter exposition
solaire
Prise en charge des cicatrices pathologiques :
- médical : pansements occlusifs siliconés (24h/24 pdt 2-6mois), non siliconés, corticoïdes (dermo ou
injections), cryothérapie, laser
- moyens physiques : massages (assouplir), postures et mobilisations (éviter les brides)
- chirurgical : reprise de la cicatrice, greffe cutanée, expansion cutanée
1
/
1
100%