12. Cours du 12/02

MÉCANISMES ET SIGNALISATIONS DE LA CO-STIMULATION (cours du 12.02.08 par
Anna Tafuri Bladt)
1. Le concept de co-stimulation et son évolution
Au début de l’immunologie, dans les années 60, on savait que les lymphocytes T
étaient des cellules qui exprimaient à leur surface de multiples copies du récepteur spécifique
d’un Ag et l’on croyait alors que l’engagement de ces récepteurs suffisait à activer les
lymphocytes T. Les lymphocytes qui reconnaissent le soi doivent donc être délétés au niveau
du thymus, ou leur présence à la périphérie entraînerait des maladies auto immunes.
Puis découverte fondamentale : la stimulation antigénique des cellules B provoque des
hypermutations somatiques du récepteur spécifique de l’Ag. En effet, après stimulation, les
cellules B sont capables de modifier le récepteur à travers des mutations génétiques : cela
représente un danger car, pendant ces processus de modification génétique, il y a un risque
d’exprimer des récepteurs capables de reconnaître le soi comment concilier cette
découverte et la conception initiale que l’engagement du récepteur peut induire l’activation
des lymphocytes ?
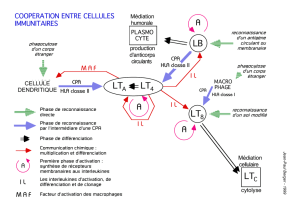
On a alors adapté le concept de co-simulation : l’activation des lymphocytes B
nécessiterait 2 signaux. Le signal 1 constitué par l’engagement du récepteur spécifique n’est
pas suffisant pour activer les lymphocytes B, mais a besoin d’un autre signal fourni par les
lymphocytes T helper (alors non identifiés) pour permettre l’activation et la prolifération des
lymphocytes B.
D’autres découvertes importantes ont été faites :
1. les cellules B répondent de façon plus forte lorsqu’elles sont stimulées par des cellules de la
même espèce, et répondent moins bien à des cellules d’espèces différentes
2. si les cellules présentatrices d’Ag sont fixées par du paraformaldéhyde (PFA), on observe
l’induction d’une anergie : les cellules B qui reconnaissent l’Ag sur les cellules présentatrices
d’Ag fixées en PFA ne prolifèrent pas puis sont incapables de répondre lorsqu’elles sont
stimulées par cellules présentatrices de l’Ag actives. Or si les cellules T étaient activées
seulement par la reconnaissance de l’Ag, l’expression de l’Ag sur les cellules présentatrices
d’Ag fixées n’étant pas modifiée lors de la fixation en PFA, on n’observerait pas d’altération
lors d’une fixation des cellules présentatrices d’Ag en PFA. Ce type d’expérience montre
donc qu’un autre signal est nécessaire à l’activation des cellules T, indépendamment de la
présentation de l’Ag et que ce signal est altéré par la fixation en PFA.
3. Des études sur des souris transgéniques ont montré que des cellules T spécifiques d’un Ag
non présent dans le thymus sont capables de sortir en périphérie sans entraîner de maladie
auto-immune : la reconnaissance de l’Ag en périphérie par les cellules T, même la première
fois, ne déclenche donc pas de maladie auto-immune.
Pourquoi ? Le concept de co-stimulation a alors été adapté des cellules B aux cellules
T : les cellules T ont besoin de 2 signaux : le premier signal est la reconnaissance spécifique
de l’Ag par le TCR. Le deuxième signal, à ce moment-là non compris, permet l’activation de
la cellule T. Le signal 1 seul induit seulement un manque de réponse ou une anergie.
Donc on est passé d’une situation où les cellules T sont les centres de la réponse à une
situation où ce sont les CPA qui sont essentielles, car il n’y a pas de décision de réponse ou
non par les cellules T, mais seulement une réponse en fonction des signaux de co-stimulation
fournis.

À ce moment, on sait que signaux de co-stimulation B7/CD28 sont exprimés de façon
constitutive au niveau des CPA. Donc comment les cellules T, même si les CPA sont capables
de donner le signal de co-stimulation, ne sont pas tout le temps activées ?
Hypothèse : le système immunitaire n’est pas capable de différencier le soi et le non soi mais
seulement le soi non infectieux et le non soi infectieux : il existe des molécules fournies par
les agents infectieux et capables d’activer les CPA et de les faire passer d’état de « paix » à
état de « guerre » activées. Les CPA peuvent alors armer alors les cellules T.
Ces molécules se trouvent au niveau des agents infectieux bactériens et viraux et sont,
du point de vue de l’évolution, très éloignées des structures présentes chez les mammifères.
Les Toll-Like receptors des CPA sont alors les récepteurs capables d’être engagés par ces
molécules des agents infectieux et d’activer les CPA, alors capables d’activer les cellules
T.Ce type de conception a encore été modifiée par la suite : le système immunitaire n’est pas
seulement capable de reconnaître ces agents infectieux mais aussi des signaux de danger, par
exemple le stress ou la nécrose cellulaires. Le phénotype n’est alors pas d’origine bactérienne
ou virale mais induit quand même la mort cellulaire car il y a aussi production de molécules
endogènes d’alerte capables d’activer les CPA. Des recherches ont identifié au moins 2 de ces
molécules : le monosodiumurate (MSU) et le pyrophosphate dihydrate (CPPD).
2. Famille B7/CD28 et TNFr
Les signaux délivrés par les molécules de co-stimulation sont, soit des signaux
d’activation, soit des signaux d’inhibition ou de terminaison de la réponse immunitaire.
1. Les premières molécules de co-stimulation : B7, CD28 et CTLA-4
L’engagement de CD28 a une série de conséquences très importantes :
- augmentation de la fréquence des cellules proliférantes
- augmentation du nombre de divisions cellulaires
- accélération de la transcription de l’interleukine 2 (Il-2) nécessaire à la prolifération et
survie des cellules B, et
- augmentation de la traduction de la protéine anti-apoptotique Bcl-XL
- abaissement du seuil d’activation des cellules T : elles répondent alors à des peptides
d’affinité plus réduite pour TCR ; c’est un effet très important pour cellules T naïves,
mais moindre pour les cellules T de mémoire
- aide des cellules T dans leur polarisation Th2 par l’augmentation de la production d’Il-
4, Il-10 et Il-13
- aide à la migration des cellules T vers les tissus cibles
Le rôle de CD28 est essentiel pour les cellules T régulatrices CD4+ CD25+ : on
observe une réduction significative de ces cellules chez les souris B7-/- ou CD28-/-, qui
présentent alors un risque très augmenté de diabète juvénile.
L’expression de B7-1 et B7-2 au niveau des cellules T activées joue un rôle très
important : les cellules T surexprimant B7-2 répondent moins bien, les cellules B7-1/2 -/- ont
une réponse très accélérée et sont moins sensibles à une régulation par les cellules T
régulatrices CD4+ CD25+.
CTLA-4 et CD28 ont le même motif, MYPPPY, et la même capacité à se lier à B7-1
et B7-2, mais leur structure est différente.
CTLA-4 n’est exprimé à la surface des cellules T seulement APRÈS leur activation
+++ : 1h après, on observe une augmentation de l’ARNm, et 24 à 36 h après l’expression.

On a aussi observé que si on bloque CTLA-4, on augmente prolifération des cellules T in
vitro.
Les souris CTLA-4 KO ont le phénotype suivant :
- syndrome massif de lymphoprolifération après 3 à 4 semaines (splénomég, gg
énormes)
- infiltrats lymphocytaires du cœurs, des poumons et du pancréas
- mort 3 à 4 semaines après la naissance
donc CTLA-4 est essentiel à la TERMINAISON de la réponse immunitaire après
activation des cellules T.
Comment ça marche ? L’engagement de CTLA-4 entraîne :
- une inhibition de la production Il-2
- une réduction de la prolifération des cellules T (sans effet sur la survie des cellules T)
par inhibition de la production TCR-dépendante de cdk4, cdk6 et cycline D3, trois
molécules nécessaires au passage GOG1
Le gène de CTLA-4 est constitué de 4 exons avec des formes différentes exprimées
selon l’espèce ; chez les souris, il existe une forme incapable de se lier à B7 mais pourtant
capable de déclencher la signalisation dépendante de CD28. C’est cette forme que l’on
retrouve chez les souris susceptibles de développer un diabète juvénile.
Hypothèse : CTLA-4 est capable de se lier à une phosphatase au moment de
l’activation. Ce qui donne : engagement du TCR et de CD28 cascades de phosphorylation
activation des cellules T liaison de CTLA-4 à une phosphatase (PP2A) capable
d’interférer avec la cascade de phosphorylation induite par l’engagement du TCR et de CD28
Quand CTLA-4 est aussi engagé par B7, CTLA-4 est phosphorylé : la phosphatase est
alors aussi phosphorylée et interagit avec la cascade de phosphorylations, directement par
phosphorylations ou indirectement en désactivant la kinase AkT très importante pour la
signalisation de CD28 (voir plus loin)
CD28 exprimé de façon constitutive chez cellules T : son engagement entraîne la
production d’Il-2 et augmente la survie des cellules T (Bcl-XL) CD28 est donc un
régulateur POSITIF de l’activation des cellules T.
Au contraire CTLA-4, induit après activation des cellules T, est capable d’inhiber la
production d’Il-2 et de réduire la prolifération c’est un régulateur négatif.
Pour les récepteurs B7-1 et B7-2 : B7-2 est exprimé de façon constitutive sur cellules
dendritiques et est induit au niveau des cellules B et T. B7-1, par contre, est seulement induit
après activation des CPA et est aussi exprimé au niveau des tissus.
Si l’on bloque CTLA-4, on provoque donc une augmentation du rejet des tumeurs. Au
contraire, si l’on bloque CD28 ou B7-1 et B7-2 (on bloque les 2 sinon il existe des
phénomènes de compensation), on obtient une augmentation de la survie des greffes, mais
aussi une possible interaction, parfois dramatique, avec le développement de maladies auto-
immunes chez la souris, ressemblant au lupus ou à la sclérose en plaques de l’Homme.
Donc les générations de souris génétiquement invalidées pour CD28, B7-1 et B7-2
donnent des souris immunodéficientes, mais sans anomalies des cellules. En plus, on observe
l’expression de B7 au niveau des tissus périphériques sans déclenchement de la réponse
immunitaire recherche d’autres molécules similaires à B7 et CD28 et ayant un rôle de co-
stimulation
Il s’agit principalement de ICOS et ICOSL. Ces molécules ne sont pas seulement
exprimées au niveau des CPA « professionnelles » mais aussi au niveau des tissus. Ce sont
des régulateurs négatifs de la réponse des cellules T : très important car cela induit le concept

que les tissus sont capables de terminer la réponse immunitaire une fois que les cellules T sont
entrées en guerre lors d’une infection.
ICOS et ICOSL ont également une structure proche des Ig
Chez les souris génétiquement invalidées pour ICOS ou ICOSL, on observe :
- un effet dramatique sur la polarisation Th2 : les cellules T sont incapables de produire
de l’Il-4
- une mauvaise interaction entre cellules T et cellules B : les souris KO ne forment pas
de centre germinatif au niveau de la rate et présentent une réduction de la production
des isotypes IgG1 et IgE contrôlée par Il4
Pour la maladie auto-immune qui ressemble à sclérose en plaques humaine (l’EAE ?) :
si l’on bloque ICOS dans phase précoce d’induction de la maladie, on observe une
exacerbation de la maladie, alors que si bloque ICOS dans des phases plus tardives, c’est une
atténuation de la maladie que l’on obtient.
Pour l’asthme : on observe une atténuation seulement si l’on bloque dans les phases
tardives de la maladie.
cela représente un problème, car devant un patient : quelle est la phase de la maladie ?
pouvons nous utiliser un traitement anti-ICOS sans provoquer d’exacerbation ???
données très importantes mais problème de la traduction clinique
Syndrome immunodéficient chez l’homme (réduction généralisée des Ig) : on a
identifié dans cette maladie une délétion au niveau du gène de ICOS. Cette délétion ne
provoque pas d’anomalies au niveau des cellules T mais au niveau des cellules B, avec une
anomalie dans la différenciation précoce de ces dernières et une réduction du nombre d’IgM
de mémoire et des cellules B de mémoire.
Il existe bien sûr d’autres molécules de co-stimulation impliquées dans la pathogenèse
des maladies auto-immunes comme la famille de PD-1, qui exprime le motif ITIM
(immunoreceptor tyrosine-based inhibitory motif) lié à une inhibition des voies de
signalisation dépendantes d’une tyrosine kinase.
Les souris génétiquement invalidées pour ces molécules présentent une splénomégalie,
une augmentation des Ig3 et une réponse augmentée à la stimulation in vitro par des anti-IgM.
Sur fond génétique B6 (réponse Th1++) maladies auto-immunes arthrite,
glomérulonéphrite, lupus like-syndrome
Sur autre fond : autre maladie auto-immune
(désolée, rien compris à l’explication sur les fonds génétiques…)
On ne parlera pas des autres molécules dans ce cours mais elles sont dans les diapos.
2. Famille des TNFr
Les membres de cette famille sont répartis en 3 sous familles :
- les molécules exprimant le death domain, capables d’induire l’apoptose
- les decoy receptors qui bloquent la signalisation
- les TRAF-binding receptors dont on va parler, aboutissant à l’activation cellulaire
Le membre le plus important est CD40 : il est exprimé au niveau des cellules
dendritiques et des cellules B. CD40L se trouve au niveau des cellules T activées. Les Ac

dirigés contre CD40 peuvent activer et armer les cellules dendritiques et provoquer une
réponse immunitaire très violente en provoquant :
- une modification à la surface des cellules, avec entre autres l’augmentation de
l’adhésion moléculaire et l’augmentation de l’expression des molécules B7-1 et B7-2,
- une prolifération lymphocytaire et une prolifération et différenciation des Ig
- la stimulation de la sécrétion d’Il-6
(on ne parlera pas des autres molécules mais elles sont dans les diapos …)
Il existe donc de nombreux niveaux de régulation de la réponse par les cellules T par
les molécules de co-stimulation …
3. Mécanismes moléculaires en jeu
Lorsque TCR est engagé, le récepteur CD4 se co-engage avec lui : l-ck commence
alors à phosphoryler la chaîne ZA recrutement de ZAP 70 qui phosphoryle LAT et SLP 76
LAT recrute Gads, Grb2 et PLC1, ce qui déclenche l’activation des cellules T par le flux
de calcium, la production de DAG qui active la PKC et aussi le recrutement d’Nck au niveau
de SLP 76 d’où l’activation de plusieurs molécules qui permettent l’aménagement du
cytoplasme
Cette signalisation est modulée par la co-stimulation : au niveau de CD28 et des autres
molécules de co-stimulation, un domaine intracellulaire permet la fixation de la PI3K qui peut
recruter Akt au niveau de la membrane. Cette kinase active alors une série d’effecteurs
permettant la survie de la cellule, l’activation des MAP kinases et de PIP3, importante pour le
réarrangement du cytosquelette, la prolifération et l’expression de plusieurs gènes en jeu.
On a donc un crosswalk entre les voies de signalisation de TCR et de co-stimulation
qui permettent l’augmentation de la survie de la cellule et l’expression d’une série de gènes
entretenant la prolifération.
4. Conséquences cliniques
Dsl gros problème de dictaphone. Il reste dc environ 10 diapos …
Pardon d’avance pour les erreurs et bon courage …
1
/
5
100%