Ronéo

Optionnel Sémio Urgence
Mercredi 16 Avril 18h00-20h00
Prof : Sébastien Beaune
Ronéotypeur : Meir Cohen
Sémiologie des urgences neurologiques

SOMMAIRE
I. Syndrome méningé fébrile
A. Cas clinique
B. Syndrome méningé fébrile
II. Hypertension intracrânienne (HTIC)
A. Cas clinique
B. HTIC
C. Les Céphalées
III. Accident vasculaire cérébral et Accident ischémique
transitoire
A. Cas clinique
B. Accident vasculaire cérébral
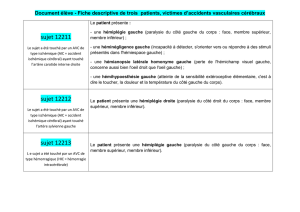
C. Territoires vasculaires cérébraux et la symptomatologie associée.
D. Examens complémentaires à demander (visée diagnostique)
E. Accident ischémique transitoire
IV. Paralysie Faciale Aiguë
V. Syndrome neurogène périphérique
A. Symptômes radiculaires
B. Syndrome de la queue de cheval
C. Syndrome de compression médullaire
D. Polyradiculonévrite aiguë
VI. Traumatisme cranio-facial
VII. Epilepsies

I Syndrome méningé fébrile
A. Cas clinique
Mlle DUPONT, 25 ans est amenée par ses parents car depuis hier elle a beaucoup de
fièvre, elle a très mal à la tête et depuis ce matin elle vomit tout le temps.
Examen :
T° 39,8°C
FC 120 TA 106/60 FR 25
GCS (score de Glasgow) 14, agitée, très gênée par la lumière
Attitude en chien de fusil
Taches rouges très foncées sur les orteils
Ce qui inquiète : les signes hémodynamiques (hypotension, tachycardie et surtout les taches
rouges++), respiratoires (polypnée) et les troubles neuro (céphalées, photophobie++)
Les taches rouges très foncées évoquent un purpura fulminans. L’attitude en chien de fusil
s’explique par le fait que dans un syndrome méningé fébrile, il y a une mise en tension des
muscles para cervicaux et para vertébraux ce qui fait très mal. Le malade replie ainsi les
genoux sur sa poitrine pour se soulager.
B. Syndrome méningé fébrile
Ce syndrome associe :
• Fièvre.
• Céphalée, Raideur de nuque.
– S. de Brudzinski+++, quand on plie la nuque du patient, ce dernier plie ses
genoux sur sa poitrine de façon réflexe.
– S. de Kernig+++, quand on soulève ses jambes, le patient fléchis ses genoux
et sa nuque là encore de façon réflexe pour atténuer la mise en tension musculaire.
• Phonophobie, photophobie.
• Vomissements en jet, constipation/diarrhée. (signes un peu moins fréquents)
Vomissement en jet : vomissement brutal, sans nausée préalable, lors de changement de
position, et surtout sans effort de vomissement
Phonophobie : gêné par les bruits extérieurs
Photophobie : gêné par la lumière
Signes de gravité :
- Purpura fulminans +++
-Trouble de conscience
-Défaillance hémodynamique, respiratoire…

Dans un syndrome méningé fébrile, penser à examiner complètement le patient de la tête au
pied, son tégument, à la recherche d’un purpura car il signe un trouble de coagulation et
donc contre indique la ponction lombaire !! Le patient devra être admis en réanimation et
l’antibiothérapie démarrée sans attendre.
Voici un purpura fulminans déjà évolué. Ca commence par des plages nécrotiques sur les
orteils, puis quelques heures après ça dissémine et donne ces diverses taches.
II Hypertension intracrânienne (HTIC)
A. Cas Clinique
Mr Durand, 55 ans est amené aux urgences par sa femme.
Depuis 5 jours, il se plaint d’avoir mal à la tête. Ce matin, il ne voyait pas très
bien, il a vomi à 2 reprises et depuis il a des nausées.
Aux urgences :
TA=155/90, FC=65, T°=37°C, SpO2 100%
Examen clinique = que rechercher?
Examens complémentaires = ?
Ce tableau est évocateur d’un syndrome d’ HTIC qu’il faut donc rechercher.
TA : limite haute FC : normale

Ce syndrome d’HTIC peut s’observer dans de nombreuses pathologies qui augmentent les
différents compartiments de la boite crânienne (pas uniquement les tumeurs): LCR,
parenchyme, structure autour de parenchyme comme la dure mère…
B. Hypertension intracrânienne
= Toute augmentation du contenu de la boite crânienne.
Ce syndrome associe :
• Céphalées d’installation insidieuse, progressive ; elles sont permanentes et à
prédominance nocturne et matinale
• Nausées, Vomissements (en jet et favorisé par le changement de position car cela
modifie les régimes de pression dans la tête et active le centre du vomissement)
• Troubles de la conscience progressifs (parfois rapide) coma
• Troubles végétatifs = signe de gravité
– TDR, troubles respiratoires et tensionnels
(TDR= trouble du rythme qui peut être ici une tachycardie ou bradycardie,
extrasystoles...L’HTA est généré par le cœur de façon réflexe afin de maintenir la perfusion
du cerveau dans lequel règne une hyperpression)
• Troubles oculomoteurs
- VI +++ : diplopie horizontale,
(Atteinte du VI très fréquente car nerf très fragile sensible à de faibles variations
de pression)
- III : mydriase, ptôsis.
• Fond d’œil :
– Stase veineuse,
– Œdème papillaire.
A gauche un fond d’œil normal
A droite une stase veineuse avec un œdème papillaire.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%