De la fécondation à la nidation

Gynéco-Mater
2ème année d’IFSI
Les différentes étapes du développement de
l’enfant in utéro
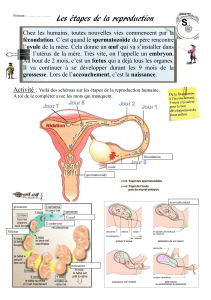
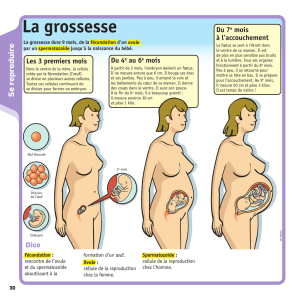
La durée de gestation pour l’espèce humaine est de 280 jours, 40 semaines, 9 mois.
De la fécondation à la nidation
A/ Définition :
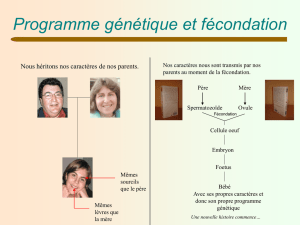
La fécondation, c’est un processus au cours duquel 2 cellules spécialisées ( comprenant 23 chromosomes)
vont s’unir pour former une nouvelle cellule.
Cellule femme : ovule + cellule homme : spermatozoïde = cellule œuf : zygote
23 chromosomes + 23 chromosomes = 46 chromosomes
B/ Caractéristique des gamètes :
1- le spermatozoïde :
Il se compose d’une tête et d’un flagelle.
Dans la tête, il y a le noyau porteur du code génétique
Le flagelle, il assure la mobilité du spermatozoïde ;
Une éjaculation contient environ 200 à 500 millions de spermatozoïde
Dans les 2 heures qui suivent l’éjaculation plus de 100 milles sont parvenus à l’utérus
Il reste fécondable pendant 72 heures.
Les autres sont détruits dans le vagin.
2- l’ovule
Le cycle menstruel ou ovarien comprend 3 phases :
Pré-ovulatoire :
Maturation d’un follicule porteur d’un ovule au niveau de l’ovaire.
Ovulation :
Ejection par le follicule arrivé à maturité d’un ovule sous l’action de la FSH et de la LH.
Environ le 14ème jour du cycle ( début le 1er jour des règles)
Toujours 14 jours avant le début de l’autre cycle.
Post-ovulatoire :
Sous l’influence de la LH le follicule rompu se transforme, les cellules folliculaires ou lutéales vont se
charger de pigment jaune et vont sécréter de l progestérone = corps jaune.
S’il n’y a pas de fécondation, le corps jaune va s’hypertrophier jusqu’à 9 jours après l’ovulation, puis
diminuer rapidement pour devenir un corpus albicans.
S’il y a fécondation, le corps jaune ne dégénère pas, il continue à grossir pour devenir le corps jaune de
grossesse. Il sécrète de la progestérone indispensable au maintien de la grossesse. Ceci jusqu’au 4ème
mois, ensuite il régresse et disparaît ( le relais sera pris par le placenta)
Parallèlement l’ovule sera hâpé par les trompes de Fallope . L’ovule se déplacera petit à petit vers
l’utérus. Il reste fécondable pendant 10 à 20 heures.
C/ La rencontre des gamètes :
Elle se déroule dans la trompe de Fallope dans le 1/3 du bas au niveau de la frange.

Gynéco-Mater
2ème année d’IFSI
Il y a environ une centaine de spermatozoïde qui entoure l’ovule, cela provoque l’amincissement de la
membrane, et permet à un seul spermatozoïde de pénétrer. La membrane se retransforme aussitôt
bloquant l’entrer de tout autre spermatozoïde. Le spermatozoïde perd alors son flagelle.
Le noyau au sein de sa tête devient un pronucléus mâle, de même l’ovule devient un pronucléus femelle.
Ils vont s’unir pour donner le noyau de segmentation. Celui comprend donc les chromosomes, le
cytoplasme et la membrane.
D/ La segmentation et la migration de l’œuf fécondé :
Après la fécondation a lieu la première division cellulaire, puis les divisions vont se succéder, appelées
segmentations les cellules deviennent de plus en plus petites afin de garder le volume de la cellule initiale.
Ces cellules s’appellent blastomères.
Au 4ème jour, le zygote est devenu morula il comprend 30 blastomères.
En même temps l’œuf progresse vers l’utérus.
Ensuite la morula va se creuser et devient blastocyte.
Le blastocyte = thropoblaste + blastocele + bouton embryonnaire
Placenta embryon
E/ La nidation :
Le blastocyte va rester libre pendant 2 à 4 jours dans l’utérus. Puis il va se fixer, c’est la nidation ou
l’implantation, au niveau de l’endomètre, ceci a lieu 6 à 12 jours après l’ovulation ;
Ceci s’effectue grâce au thropoblaste, elle permet l’établissement de rapport étroit et indispensable entre
l’œuf et l’organisme maternel.
Dès le début de l’implantation, le thropoblaste va sécréter une hormone appelée chorionique
gonadotrophine (HCG)
Dès le 8ème jour suivant la fécondation on peut détecter cette hormone dans le sang. Un peu plus tard dans
les urines, c’est la base des tests de grossesses.
Le développement embryonnaire
L’ovule fécondé s’implante dans la cavité utérine. Pendant ce temps les cellules continuent de se
différencier.
A/ La différenciation des 3 feuillets embryonnaires :
Tout d’abord le bouton embryonnaire
Il se différencie en 2 couches de cellules distinctes, s’aplatit, on le nomme disque
embryonnaire didermique.
Il contient : une couche de cellule petite externe : endoblaste ou endoderme
Une couche de cellule plus grosse interne : ectoblaste
Ensuite il y a grastulation
C’est la création d’un 3ème feuillet qui se situe entre les 2 autres, le mésoblaste.
Ces 3 couches forme alors le disque embryonnaire tridermique. C’est à partir de ces 3 feuillets que va
se développer tout l’individu.
Puis l’organogenèse
Elle a lieu avant la fin de la 3ème semaine, les 1ère ébauches des organes apparaissent.
A la fin de la 8ème semaine, toutes les ébauches des organes sont constituées, ainsi que la membrane
embryonnaire, le placenta devient alors fonctionnel.

Gynéco-Mater
2ème année d’IFSI
L’embryon a déjà forme humaine
Poids
1,3 g-1,5 g
Taille
3,5 cm
Tête
disproportionnée
Coeur
Bat à 5semaine
Il devient alors fœtus. Il lui reste à s’améliorer et à se développer. Tout problème ayant lieu durant les 8
premières semaines peut avoir des conséquences sur le développement de l’embryon.
B/ Le développement des membranes embryonnaires :
Elles sont situées autour de l’embryon. Leur fonction est de le protéger et de le nourrir, après elles feront
de même pour le fœtus.
Il existe 4 membranes :
1- Le chorion
Au début du 2ème mois, le thropoblaste devient chorion.
Rapidement les villosités choriales vont se développer et s’enfoncer dans l’endomètre maternel, elles
vont se développer pour donner le chorion villeux qui sera le précurseur du placenta, ceci seulement du
côté de l’embryon.
De l’autre côté les villosités choriales donneront le chorion lisse.
2- L’amnios
C’est une fine membrane qui se forme au bout de 8 jours, au-dessus du disque embryonnaire. Elle va se
développer et envelopper l’embryon, les cellules vont alors sécréter le liquide amniotique.
3- La vésicule ombilical ou sac vitellin
Elle provient de l’endoderme, se développe peu, mais participe à la construction du cordon ombilical.
Dans d’autres espèce elle est beaucoup plus importante.
4- L’allantoïde
C’est une membrane vasculaire rudimentaire, qui sert dans la construction du cordon ombilical.
C/ Le développement du placenta et du cordon ombilical :
1- Le placenta
Il est constitué : du chorion villeux
D’une partie de l’endomètre maternel : le caduque basal ou basilaire
Les villosités choriales pénètrent de plus en plus pour atteindre des petits réservoirs de sangs maternelles,
les chambres intervilleuses.
Les échanges se font à ce niveau afin d’éviter tout échange direct :
Les nutriments passeront par ces réservoirs puis par la veine ombilicale pour atteindre le fœtus
Les déchets du fœtus passeront par l’artère ombilicale puis par ces réservoirs pour atteindre la
circulation maternelle.
2- Le cordon
Il provient de l’allantoïde, de la vésicule séminale et de l’amnios
Il est constitué de 2 artères et d’1 veine.

Gynéco-Mater
2ème année d’IFSI
Le développement foetal
A/ Le développement des annexes :
1- Le placenta
Il augmente en taille, il recouvre moins d’un tiers de la surface interne de l’utérus, il augmente en
épaisseur du fait de l’allongement des villosités choriales, augmentation de la partie fœtale.
Au cours du 5ème mois, le placenta est constitué.
A terme le placenta forme un disque de 10-15 cm de diamètre, 3 cm d’épaisseur, il pèse 500-600g.
La surface maternelle formé de cotylédon, de couleur rouge, après l’accouchement il y a la période de
la délivrance lors de laquelle le placenta est expulsé, à ce moment on examine cela pour vérifier qu’il n’y
a pas de complication.
La surface fœtale parcouru de gros vaisseaux qui se rassemblent au centre pour former le cordon
ombilical, de couleur grisâtre.
Son rôle fœtal :
Indispensable à sa survie, à sa croissance, c’est l’unique organe qui le relie à l’extérieur, il est protecteur
puisqu’il s’oppose au passage de certains germes, c’est aussi une réserve de certains nutriments (ex : le
glycogène).
Son rôle maternel :
Indispensable dans le maintien de la grossesse, rôle d’adaptation de l’organisme féminin ( HCG)
Il prend le relais du corps jaune pour la sécrétion de progestérone à partir du 4ème mois.
Il produit une hormone lactagène placentaire HLP, essentiel pour le développement du tissu
mammaire.
2- Le cordon ombilical
A la naissance il mesure 50 à 60 cm de long pour 2 cm de diamètre.
3- L’amnios
La membrane qui contient le liquide amniotique, clair, aqueux, permet d’amortir les chocs. Il prévient
l’adhésion du placenta, permet les mouvement du fœtus.
A terme il contient 500ml, c’est la poche des eaux qui est rompus à la naissance.
1
/
4
100%