Guide des travaux d`écriture du SASPAS

DUERMG Créteil. Travaux d’écriture clinique en SASPAS 1
SASPAS : STAGE EN
MEDECINE GENERALE DE NIVEAU 2
TRAVAUX D’ECRITURE CLINIQUE
Département Universitaire de Recherche et d’Enseignement en Médecine Générale
ORGANISATION DES STAGES
Le stage vous occupe 8 de vos 10 demi-journées, 2 demi-journées étant consacrées
au temps facultaire et au travail personnel. Dès le 2ème semestre, vous avez la
possibilité à Paris Est Créteil de postuler à un stage ambulatoire en médecine
générale en fonction des postes restants au choix.
Vous devez programmer vos 2 demi-journées et prévenir largement à l’avance
votre responsable de stage de ces demi-journées nécessaires à la réalisation
de votre cursus en leur fournissant la fiche d’information qui vous est remise
avant le début du stage.
Réglementairement, vous avez droit à 15 jours ouvrés (lundi au samedi) de
congé/semestre, soit 2,5 semaines/semestre. Vous êtes rémunérés pendant ces 6
semestres pour vos fonctions d’interne selon la grille indiciaire en vigueur.
Vos stages vous permettent d’exercer votre fonction de soins, en milieu hospitalier
ou en milieu ambulatoire, sous la supervision des enseignants délégués à cette
tâche. Les situations réelles de soins que vous rencontrez et que vous prenez en
charge, sont l’occasion de réfléchir et de vous poser les questions nécessaires à
l’amélioration de vos pratiques et à la construction de vos compétences. Il est
nécessaire d’identifier sur le lieu du stage l’enseignant qui a pour tâche d’être votre
référent pédagogique et qui supervisera votre réflexion. Vous devez communiquer
les coordonnées de ce référent à votre tuteur qui le mettra en copie de ses courriels
concernant vos travaux de stage.
Pour attester de cette réflexion, vous avez à formaliser et à finaliser avec l’aide et/ou
la supervision de l’enseignant, des traces écrites d’apprentissage que vous
enverrez à votre relecteur puis à votre tuteur ; une fois ces dernières acceptées,
elles pourront être validées en entretien. La version finale du journal de bord doit
être validée par le référent pédagogique en stage. Ce dernier renvoie un courriel
en réponse à l’envoi au tuteur ou à la cellule dont il était en copie attestant que
le travail soumis a bien été élaboré pendant le stage.

DUERMG Créteil. Travaux d’écriture clinique en SASPAS 2
VALIDATION DES STAGES
La validation finale du stage requiert la validation par le responsable du stage
de votre présence et du travail que vous avez effectué en stage, ainsi que la
validation des traces écrites d’apprentissage par votre tuteur. A la fin du stage,
ils enverront chacun un avis de validation à la faculté permettant conjointement de le
valider. Cette double validation est nécessaire dans toutes les facultés d’Ile de
France afin de pouvoir valider les stages.
Nous attirons votre attention sur deux nécessités importantes indispensables à la
validation :
- Produire vos traces écrites en temps réel pendant le stage. A défaut, votre stage
serait invalidé et vous devriez refaire un semestre de plus.
- Effectuer les procédures de validation du stage avec le responsable du stage par voie
électronique sur le site du D.E.S d’Ile de France http://desmgidf.fr/
Les traces à produire, chacune sous forme d’un seul fichier de format compatible
.doc sont les suivantes et explicitées en détail (cf. pages suivantes) :
- Pour le SASPAS, 1 Journal De Bord Ambulatoire (JDBA) de 40 items, et
décrivant par ailleurs la totalité des actes réalisés en autonomie (Format résumé : M
ou Mme Initiales, âge, motif de consultation et résultat de consultation décision) et les
comptes rendus du Module Accompagnement de l’interne.
Ci-dessous, vous sont présentés en détail les critères présidant à la production des traces et
à leur évaluation. Le principe est exactement le même pour les différents items des journaux
de bord.
JOURNAL DE BORD
Votre journal de bord doit rendre compte de la chronologie de votre stage, être
renseigné toutes les semaines d’activité par ce qui vous paraîtra remarquable et ayant
nécessité un apprentissage de votre part.
La 1ère page mentionne la date et le service où vous avez effectué le stage, l’hôpital,
son agrément pour la maquette du DES. Il récapitule pour chaque item les dates des
situations pour lesquelles les items ont été travaillés.
Dans le journal de bord, vous mentionnez ensuite pour chacun des travaux que vous
effectuez la date, le numéro de l'item de la grille par rapport au nombre total d’items à
traiter (de 1/10 à 10/10) et le titre de la situation.
Pour chaque item traité, doivent apparaître distinctement la question traitée, la
recherche, la réponse et la synthèse permettant de résoudre le problème posé par la
situation rapportée.
Le JdB est élaboré sous la supervision du référent pédagogique de votre lieu de stage. Pour
aider à sa réalisation, vous améliorerez ou compléterez votre production lors de certains
enseignements à la faculté. Les items comportent une évaluation quantitative et qualitative.
Vous ne devez adresser à votre tuteur directeur de mémoire que des éléments supervisés et
finalisés mais vous pouvez le solliciter pour lui demander son avis.
Vous devez adresser à votre tuteur une version intermédiaire de ce journal de bord
une fois effectués 3 mois de stage.
Le JDBA doit comporter la totalité des situations authentiques d’exercice que vous avez été
amené à gérer en autonomie avec mention des dates, initiales du patient, motif et résultat de
consultation. Au sein de ces situations auxquelles vous êtes confrontés, vous devez
développer au minimum 40 items en SASPAS ;
Le JDBA du SASPAS nécessite des mentions supplémentaires qui doivent y être intégrées.

DUERMG Créteil. Travaux d’écriture clinique en SASPAS 3
Vous devez mentionner en 1ère page du JDBA du SASPAS le nombre total d’actes
réalisés, consultations et visites, ainsi que le nombre total par MSU. Comme pour tous
les journaux de bord, la 1ère page doit récapituler pour chaque item l’ensemble des dates
des situations pour lesquelles des traces ont été produites.
Chaque situation travaillée ne peut renseigner que sur 1 ou 2 items à la fois. Votre
production doit correspondre à ce qui est décrit comme Pertinent (P) pour chaque critère
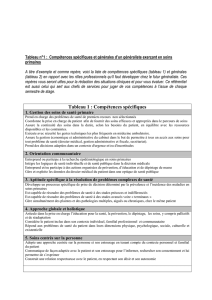
JOURNAL DE BORD AMBULATOIRE (JDBA) MINIMUM 40 items
EVALUATION (Critères d'évaluation listés ci-dessous )
P
A
I
1/ Situations cliniques inédites de soin, de prévention, de dépistage et
d’éducation, occasion d’un apprentissage (au moins 10)
2/ Prescriptions médicamenteuses nouvelles (au moins 5)
3/ Incidents iatrogènes nouvellement rencontrés (au moins 3)
4/ Difficultés relationnelles avec le patient ou son entourage (au moins 3)
5/ Procédures médico administratives (au moins 2)
6/ Situations de soins non programmés vous ayant posé problème (au
moins 3)
7/ Pratique de gestes techniques utiles en soins primaires (au moins 3)
8/ Evaluation par le senior de la compétence à communiquer avec le patient
selon les critères de la grille Calgary simplifiée (au moins 1)
9/ Exemples de l’apport d’articles de la littérature utiles pour réévaluer la
décision (au moins 5)
10/ Exemples de l’apport de la supervision de l’enseignant clinicien utile
pour modifier votre décision (au moins 5)
EVALUATION GLOBALE
Les items sont cotés P Pertinent, A améliorable, I insuffisant.
Critères d'évaluation de chaque item de la grille (les critères de nombre sont donnés à
titre minimal mais la production peut être plus importante).
Vous classez les situations travaillées selon l’item où l’apprentissage est le plus
important ou le plus significatif, en ne conservant qu’un seul item ou deux items au
maximum, même si les situations peuvent souvent relever de plusieurs items. Pour chaque
item, une synthèse argumentée et pertinente doit mentionner ce que vous avez appris
d’important et que vous retenez pour le futur.
Votre production doit correspondre à ce qui est décrit ci-dessous comme Pertinent P pour
chaque item, et les critères de pertinence doivent guider votre rédaction.
1/ Situations cliniques inédites de soin, de prévention, de dépistage et d’éducation,
occasion d’un apprentissage
P Des situations cliniques de soin, de prévention, de dépistage et d’éducation sont
rapportées et datées. Elles sont en lien avec les soins primaires, de prévalence importante.
Les tableaux et la démarche sont bien décrits. Des solutions adéquates sont rapportées
avec mention du niveau de preuve s’il existe. Elles sont conclues par les synthèses
argumentées concises et pertinentes des apprentissages
A Les situations cliniques sont rapportées, datées, en lien avec les soins primaires, de
prévalence moyenne ou importante, dont les tableaux ou la démarche ne sont que

DUERMG Créteil. Travaux d’écriture clinique en SASPAS 4
partiellement décrits, dont des solutions adéquates ou discutables sont rapportées avec ou
sans mention du niveau de preuve, avec des synthèses discutables des apprentissages
effectués.
I Les situations biomédicales rapportées sont en nombre insuffisant, sans lien direct avec les
soins primaires, ou de prévalence faible ou moyenne, ou dont les tableaux ou la démarche
ne sont pas bien décrits, ou dont des solutions ne sont pas rapportées ou sont inadéquates,
ou sans synthèse des apprentissages effectués.
2/ Prescriptions médicamenteuses nouvelles
P Les prescriptions médicamenteuses nouvelles sont rapportées et datées, en lien avec les
soins primaires. Le contexte de prescription est bien décrit, avec mentions des
dénominations communes (DC), des classes thérapeutiques et des équivalents. Une
sélection raisonnée, utile et hiérarchisée des indications, des contre-indications et des
éventualités iatrogènes est proposée. Une synthèse argumentée de l’avis de la commission
de transparence, du SMR et de l’ASMR, de l’avis de la revue Prescrire est rédigée. Une
synthèse argumentée des apprentissages conclut le travail.
A Les prescriptions médicamenteuses sont rapportées et datées, en lien avec les soins
primaires, avec un contexte de prescription partiellement décrit, avec mentions des DC, une
sélection discutable des classes thérapeutiques ou des équivalents, ou des indications et
contre-indications, ou des éventualités iatrogènes, ou sans posologie ou durée du traitement,
ou avec synthèse insuffisante de l’avis de la commission de transparence, du SMR et de
l’ASMR, de l’avis de la revue Prescrire..
I Les prescriptions médicamenteuses rapportées sont en nombre insuffisant, ou sans lien
direct avec les soins primaires, dont les contextes ne sont pas ou mal décrits, ou sans
mention des DC, des classes thérapeutiques ou des équivalents, ou des indications et
contre-indications, ou des éventualités iatrogènes, ou sans la posologie et de la durée du
traitement, ou avec absence de l’avis de la commission de transparence, du SMR et de
l’ASMR, de l’avis de la revue Prescrire.
3/ Incidents iatrogènes nouvellement rencontrés
P Les incidents iatrogènes sont rapportés et datés, leurs contextes et la responsabilité de
leur survenue en soins primaires sont bien décrits et analysés. Les rapports bénéfices
risques des interventions à l’origine de la iatrogénie sont évalués. Les solutions exposées
pour les éviter sont pertinentes. Une synthèse argumentée des apprentissages conclut le
travail.
A Les incidents iatrogènes sont rapportés et datés, dont les contextes de survenue possibles
en soins primaires ne sont que partiellement décrits, ou dont la responsabilité n’est que
partiellement analysée, ou pour lesquels les rapports bénéfices risques du ou des
médicaments en cause ne sont que partiellement évalués, ou les solutions exposées pour
les éviter sont discutables
I Les incidents iatrogènes rapportés sont en nombre insuffisant, ou sans lien avec les soins
primaires, dont les contextes de survenue ne sont pas ou mal décrits, ou dont la
responsabilité n’est pas analysée, ou pour lesquels les rapports bénéfices risques du ou des
médicaments en cause ne sont pas évalués, ou les solutions exposées pour les éviter sont
absentes ou inadaptées.
4/ Difficultés relationnelles avec le patient ou son entourage
P Les difficultés relationnelles sont rapportées et datées. Leurs contextes de survenue sont
décrits précisément, leurs genèses sont analysées précisément, leurs conséquences sont
évaluées. Une élaboration d’alternatives relationnelles possibles (incluant en stage
ambulatoire les analyses faites lors du module accompagnement de l’interne) est proposée.
Une synthèse argumentée des apprentissages conclut le travail.
A Les problèmes relationnels sont rapportés et datés, dont les contextes de survenue ne
sont que partiellement décrits, ou dont l’analyse des genèses sont discutables, ou dont les

DUERMG Créteil. Travaux d’écriture clinique en SASPAS 5
conséquences ne sont que partiellement analysées, ou dont les alternatives relationnelles
envisagées sont discutables
I Les problèmes relationnels sont rapportés en nombre insuffisant, ou dont les contextes de
survenue ne sont pas ou mal décrits, ou dont les genèses ne sont pas analysées ou dont les
conséquences ne sont pas évaluées, ou dont les alternatives relationnelles sont absentes ou
inadaptées
5/ Procédures médico administratives
P Les procédures médico administratives sont décrites et datées. Elles sont applicables à
des patients pris en charge en ambulatoire, listant clairement les étapes à effectuer. Elles
décrivent les avantages et les inconvénients pour le patient. Une synthèse argumentée des
apprentissages conclut le travail.
A Les procédures médico administratives sont décrites et datées, plus ou moins applicables
à des patients pris en charge en ambulatoire, ne listant que partiellement les étapes à
effectuer, ou ne décrivant qu’incomplètement les avantages et les inconvénients pour le
patient
I Les procédures médico administratives sont mal décrites, ou ne concernant pas des
patients pris en charge en ambulatoire, ou ne listant pas les étapes à effectuer, ou ne
décrivant pas les avantages et les inconvénients pour le patient
6/ Situations de soins non programmés vous ayant posé problème
P Les situations de soins non programmés issues de garde ou de l’activité quotidienne, sont
décrites et datées, en lien avec les soins primaires. Elles ne concernent pas des urgences
vitales. Leurs tableaux décrivent la démarche et la décision et, plus précisément, en quoi le
caractère non programmé les influence. Des solutions adéquates sont rapportées avec
mention du niveau de preuve. Elles sont conclues par les synthèses argumentées concises
et pertinentes des apprentissages.
A Les situations de soins non programmées issue de garde ou de l’activité quotidienne, sont
décrites et datées, plus ou moins en lien avec les soins primaires, ne concernent pas des
urgences vitales, avec des tableaux partiellement décrits, ou dont la synthèse adéquate ou
discutable rapporte imparfaitement les particularités et les raisons de la décision prise dans
ce cadre.
I Les situations de soins non programmées issues de garde ou de l’activité quotidienne sont
rapportées en nombre insuffisant, ou sont sans rapport avec les soins primaires ou
concernent des urgences vitales, ou dont les tableaux ne sont pas bien décrits, ou dont la
synthèse est absente ou ne rapporte pas les particularités ni les raisons de la décision prise
dans ce cadre.
7/ Pratique de gestes techniques utiles en soins primaires
P Les situations cliniques ayant nécessité un geste diagnostique ou thérapeutique sont
rapportées et datées. Elles sont en lien avec les soins primaires, de prévalence importante.
Les tableaux et la démarche sont bien décrits. L’indication du geste technique et ses
alternatives éventuelles sont discutées avec mention du niveau de preuve éventuel. Les
difficultés rencontrées sont mentionnées ainsi que les stratégies mises en œuvre pour les
surmonter. Une synthèse argumentée des apprentissages conclut le travail.
A Les situations cliniques ayant nécessité un geste diagnostique ou thérapeutique sont
rapportées et datées, plus ou moins en lien avec les soins primaires ou avec des tableaux
partiellement décrits, ou dont l’indication du geste technique et ses alternatives éventuelles
ne sont pas assez discutées avec mention du niveau de preuve éventuel, ou dont la
synthèse concise et pertinente mentionne incomplètement les apprentissages et les
difficultés rencontrées.
I Les situations cliniques ayant nécessité un geste diagnostique ou thérapeutique sont
rapportées en nombre insuffisant, ou sont sans rapport avec les soins primaires ou avec des
tableaux insuffisamment décrits, ou dont l’indication du geste technique et ses alternatives
 6
6
1
/
6
100%