B) Comment diagnostiquer une infection virale

Virologie GB- DCEM1
Dr Bruno Lina EOM Bauvent Yann et Cungi Pierre-Julien
30 novembre 2007
1
Virologie : Généralités

Virologie GB- DCEM1
Dr Bruno Lina EOM Bauvent Yann et Cungi Pierre-Julien
30 novembre 2007
2
Virologie : Généralités
Plan
I. Structure
A) Matériel génétique
B) Enveloppe
C) Capside
II. Cycle de multiplication dans une cellule
A) Absorption
B) Pénétration
C) Décapsidation
D) Réplication du génome
E) Assemblage
III. Comportement de l’infection virale
A) Infections aigues isolées
B) Infections aigues avec récurrence
C) Infection chronique
D) Infection lente
E) Cinétique d’apparition des Ac
IV. Diagnostic en virologie
A) Pourquoi diagnostiquer une infection virale ?
B) Comment diagnostiquer une infection virale ?
C) Le prélèvement
D) Les techniques en particulier
Remarque : je suis désolé pour le plan, mais word n’a pas voulu recommencer la
numérotation des grands paragraphes, comme vous allez vous en rendre compte…

Virologie GB- DCEM1
Dr Bruno Lina EOM Bauvent Yann et Cungi Pierre-Julien
30 novembre 2007
3
V. Structure
Un virus a une structure assez simple, mais les formes sont d’une grande variété comme
nous allons le voir.
Un virus, c’est également très petit, on ne peut le voir qu’au microscope électronique.
Ainsi, un virus c’est de l’extérieur vers l’intérieur : une enveloppe (si elle est présente), une
capside et du matériel génétique.
A) Matériel génétique
Les virus sont répartis en deux grandes classes : les virus à ADN et les virus à ARN, selon
que leur génome est composé de l’une ou de l’autre de ces molécules. Pour ceux que ça
intéresse (c'est-à-dire ni moi ni le prof), il existe une exception, le virus de l’hépatite B qui
contient les deux types.
Parmi ces deux grandes classes, on peut faire des sub-divisions (ouah trop cool j’ai réussi à
placer ce mot !!) :
Virus à ADN :
- monocaténaire
- bi caténaire
Exemples de virus à ADN

Virologie GB- DCEM1
Dr Bruno Lina EOM Bauvent Yann et Cungi Pierre-Julien
30 novembre 2007
4
Virus à ARN :
- bi caténaire
- monocaténaire
positif (sens)
négatif (anti-sens)
ambi sens (contient un morceau positif et un morceau négatif, les deux n’étant pas
complémentaires…)
Exemples de virus à ARN
Remarque de vos ronéistes attentionnés : Il faut aussi garder en tête qu’un virus ne possède
aucun matériel moléculaire pour transcrire et traduire en protéines toutes les informations
contenues par son génome. C’est pour cela qu’un virus est un parasite cellulaire
obligatoire, sans cellule hôte il ne peut rien faire. (Cela va sans dire, mais ça va mieux en le
disant…)
B) Enveloppe
Celle-ci peut ne pas être présente chez un virus, c’est pour cela qu’elle permet également
de scinder les virus en deux grandes classes :
- Les virus enveloppés : ils possèdent une enveloppe !! et contrairement à ce que l’on
peut penser dans un premier temps, ils sont plus fragiles que leurs collègues non
enveloppés, car l’enveloppe va contenir des motifs de reconnaissance qui vont
permettre la reconnaissance par le système immunitaire.
Petite remarque : les virus de la famille du virus de la variole sont enveloppés mais très
résistants, ils constituent donc l’exception à cette règle (ne pas retenir…)
- Les virus nus : ils sont tous très résistants.
Remarque : la fragilité d’un virus correspond à la perte de son pouvoir infectieux quand il se
retrouve dans le milieu extérieur.

Virologie GB- DCEM1
Dr Bruno Lina EOM Bauvent Yann et Cungi Pierre-Julien
30 novembre 2007
5
C) Capside
La capside entoure le matériel génétique, cela de façon plus ou moins étroite selon sa forme,
qui est très variée, et on peut en retenir deux :
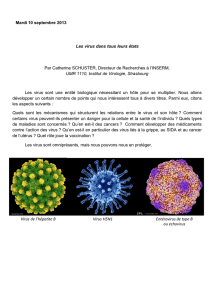
- Forme d’icosaèdre : forme très géométrique (exemple : adenoviridae, retroviridae, à
voir sur les images de la page précédente))
- Forme hélicoïdale : suit la forme de la molécule du génome, ces virus sont toujours
enveloppés. (exemple : paramyxoviridae)
VI. Cycle de multiplication dans une cellule
On peut retenir un cycle type pour tous les virus, même si selon le genre, ce schéma peut
varier.
Schéma générale d’un cycle de multiplication d’un virus
A) Adsorption (ou attachement en anglais)
Les éléments protéiques de la surface du virus vont interagir avec des récepteurs
cellulaires, ce qui explique la spécificité des virus, par exemple, le virus de l’hépatite ne peut
interagir qu’avec les hépatocytes.
B) Pénétration
C’est en virologie, l’entrée du virus par divers mécanismes comme l’endocytose par exemple.
Cette étape peut aussi ne pas avoir lieu.
C) Décapsidation
C’est la libération du matériel génétique. Cette étape peut avoir lieu à différents moments et
endroits.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%