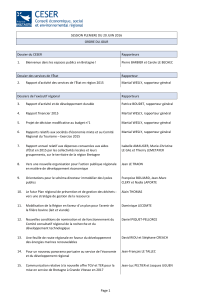
Rapport suisse encore partie de Andrée à relire

1
ASSOCIATION HENRI CAPITANT DES AMIS DE LA CULTURE JURIDIQUE
FRANCAISE
COLLOQUE INTERNATIONAL
DROIT DE LA SANTE : ASPECTS NOUVEAUX
Journées suisses du 7 au 12 juin 2009
Les journées internationales de l’Association Henri Capitant se sont déroulées en 2009 en Suisse,
du 8 juin au 13 juin. Le thème des journées internationales suisses était le Droit de la santé, divisé
en quatre sous-thèmes comme à l’habitude : le statut juridique du corps humain, l’accès aux soins
et aux médicaments, la santé et la propriété intellectuelle et la personne en fin de vie.
Pierre Wessner, président du groupe suisse, ouvre officiellement les journées internationales
suisses en souhaitant la bienvenue. Il rappelle que c’est la 5e fois que les journées internationales
se déroulent en Suisse, et ce pour son plus grand bonheur. Pierre Wessner souligne que le thème
choisi, celui du droit de la santé, se prête particulièrement bien à une approche comparatiste.
L’hymne suisse proclame d’ailleurs la paix, l’amour des lois et la liberté publique, et cet amour
des lois est particulièrement bien souligné, selon lui, lors de ces journées internationales Capitant
puisque l’évolution de la société impose des réformes législatives, réformes législatives qui
constituent l’une des tâches cardinales dans un Etat de droit. Les données de fait sont certes
toujours plus complexes, spécialement peut-être dans une matière comme celle de la santé ; y
surgissent en effet des questions de conscience où le rôle du juriste est particulièrement important
puisqu’il s’agit d’imposer, dans ce domaine aussi, la règle de droit et le raisonnement juridique.
Pierre Wessner annonce que, lors de ces journées internationales, 3 cantons seront visités, celui
du Vaud, celui de Genève et celui de Neufchâtel ; il remercie d’ailleurs Monsieur Philippe Leuba,
conseiller d’Etat et chef du département de l’intérieur du canton de Vaud, de nous accueillir dans
son canton.
Le professeur Michel Grimaldi, président de l’Association internationale Henri Capitant et
professeur à Paris II, prend ensuite la parole. L’Association Henri Capitant se construit
certainement sur ces journées annuelles internationales et rassemble toujours de nouveaux
groupes venant de tous les horizons : Amérique latine, Europe, Asie mais aussi Roumanie et
Russie ou encore Afrique du nord. L’Association suit aussi de nouveaux chemins notamment
lorsqu’elle a réagi, on le sait, au rapport Doing Business où l’on tentait de mettre en concurrence
Civil law et Common law. Ces nouveaux chemins ont d’ailleurs entrainé une modification des
statuts de l’Association Henri Capitant qui ne sert plus seulement la défense de la culture
juridique française mais bien la défense de la culture juridique romaniste. L’Association Henri
Capitant a aussi décidé d’être présente dans le débat européen notamment en prenant une part
active à la refonte du Code civil français qu’il s’agisse du groupe du professeur Pierre Catala sur
les obligations ou celui du professeur Hughes Périnet-Marquet pour le projet de réforme du droit
des biens. Michel Grimaldi souligne combien le thème du droit de la santé est bien choisi pour
ces journées internationales suisses, pays qui s’avère être le siège de nombreuses organisations
humanitaires. Michel Grimaldi se réjouit dès lors de la richesse des débats qui s’annoncent et
profite déjà de l’occasion pour remercier tous les rapporteurs nationaux bien sûr, mais aussi les 4

2
rapporteurs généraux des différents sous-thèmes et, enfin, le rapporteur de synthèse que nous
entendrons lors de la clôture de ces journées internationales suisses. Merci évidemment aux
organisateurs et au groupe suisse qui nous accueillent, merci aussi aux différentes universités
suisses qui ont pris part à cette manifestation.
I. Premier thème : « Le statut juridique du corps humain » ; rapporteur général :
Jaap Sijmons, Pays-Bas.
Le rapporteur général Sijmons expose que, si l’intégrité de la personne est protégée
universellement par des traités internationaux, des directives européennes ou encore le Conseil de
l’Europe, si la dignité humaine est donc reconnue partout, le corps, partie pourtant indissociable
de la personne, ne dispose pas d’un statut juridique clair, comme le démontrent plusieurs des
rapports. Le professeur Sijmons rappelle que, en droit romain, le corps humain est une chose (un
père pouvait vendre ses enfants, une personne pouvait garantir ses dettes avec son corps), tandis
que, à l’heure actuelle, le corps humain, ses éléments et ses produits sont davantage considérés
comme hors commerce. Ce corps humain, qui présente chronologiquement divers aspects allant
du fœtus, en passant par la personne pour aboutir au cadavre, peut être appréhendé
essentiellement de deux façons. Il y a la vision « le corps forme » ou la vision « le corps
fonctionnement ».
Dans la première vision, « le corps forme », le corps occupe donc un espace, une forme à laquelle
il ne peut être porté atteinte. Il s’agit là aussi de protéger l’intégrité du corps mais aussi certaines
fonctions sensorielles assurées par le corps. La deuxième vision, « le corps fonctionnement »,
présente un aspect dynamique ; ce sont les fonctions du corps, la sexualité, les fonctions
communicatives, la maîtrise de son corps, la fonction du corps et le génome humain, la fonction
du corps culturelle, en rapport avec notamment les différentes conceptions du corps adoptées par
les différentes religions. Pour un juriste, c’est davantage la vision « corps fonctionnement », le
corps assumant des fonctions, qui est prédominante.
Après cette introduction générale réalisée par le rapporteur général Sijmons, différents
rapporteurs nationaux exposent l’un ou l’autre point saillant de leur rapport.
Le rapporteur français insiste sur l’ambiguïté du statut du corps tiraillé entre le sujet de droit qu’il
incarne et l’objet de droit qu’il constitue ; l’ambiguïté se révèle aussi lorsque, après avoir exprimé
dans le Code civil la non-patrimonialité du corps, sa non-violabilité, on admet ensuite, par
exemple dans le Code de la santé publique, certains actes relatifs au corps. Selon le rapport
luxembourgeois, il faut dissocier parfois le statut de la personne et celui de son corps et se rendre
compte que tantôt l’on appréhende le corps dans son entièreté tantôt seulement dans tel ou tel de
ses éléments, lorsque l’on examine le sang, le sperme, les tissus, les organes, l’ADN, .... Quant au
rapporteur canadien, il se propose de refuser cette logique binaire évoquée par le rapporteur
français entre sujet de droit et objet de droit, pour créer une catégorie intermédiaire, un concept
hybride afin de concilier le corps que l’on est, l’être, avec le corps que l’on a, l’avoir. Le corps-
être est donc inviolable, intègre, et doit être nuancé par le corps-objet, objet d’une certaine
autodétermination, si du moins le consentement est éclairé. Le professeur Yves-Henri Leleu et
Me Gilles Genicot, rapporteurs belges, précisent que la Belgique a admis une certaine
autodétermination, voire « maîtrise » du corps, et permis divers actes juridiques que l’on peut
réaliser à propos de son corps à l’occasion de lois récentes : la loi de 2002 relative à l’euthanasie,
la loi de 2002 sur les droits du patient, la loi de 2003 sur le statut de l’embryon in vitro ; les
rapporteurs estiment que la difficulté binaire être ou avoir ne peut être un prétexte pour ne pas
légiférer. Ils ajoutent aux lois précédentes, la loi de 2007 autorisant une procréation médicalement

3
assistée et la loi de 2008 sur le prélèvement du matériel humain. Le rapporteur italien, quant à lui,
revient sur cette dualité être ou avoir en soulignant que certes, en droit italien, il existe un modèle
classique où le corps de l’homme ne peut pas être une propriété puisqu’il représente l’humanité
mais il y a aussi un mouvement contraire qui admet une certaine autodétermination, où l’on
admet que le corps ou du moins les parties détachées du corps puissent être objet de propriété. Le
rapporteur tunisien constate qu’il y a, en droit tunisien, des progrès scientifiques intégrés dans une
forme de laïcité de la protection juridique, favorisant le don d’organes, assurant la protection des
données génétiques. A propos de cet aspect religieux évoqué à propos du corps, le rapporteur
suisse précise qu’il faut certes prendre une distance par rapport à la culture et à la religion mais
qu’il faut alors peut-être les remplacer par le développement d’une certaine bioéthique. Le
professeur Yves-Henri Leleu réagit alors en exposant que la situation de la Belgique est
probablement due au fait que la Belgique est un petit pays où dans les milieux médicaux tout le
monde se connait, se contrôle et donc où l’on peut escompter une déontologie responsable sans
avoir besoin de développer un droit extrêmement directif en matière bioéthique, sans entrer dans
tous les détails du droit de la bioéthique. Le rapporteur suisse reprend alors la parole en insistant
sur le statut de l’embryon et en précisant que la CEDH a refusé de se prononcer sur la nature de
l’embryon, sauf à exprimer la potentialité de l’embryon à devenir une personne humaine. En droit
suisse, on constate une multiplicité de conceptions de l’embryon in vitro, différent du fœtus,
différent de l’embryon implanté, différent de la personne.
Quittant cette grande question du statut du corps humain dans son ensemble, le rapporteur général
invite alors les différents rapporteurs nationaux à exposer les dissociations du corps humain en
évoquant ce qui peut précisément être dissocié facilement, ou non, de ce corps.
Le rapporteur colombien précise que les droits de la personne ne s’étendent pas de façon
homogène aux différents éléments du corps lorsque ceux-ci en sont dissociés. Lorsque la
dissociation est aisée, l’autonomie de la volonté, la commercialisation apparaît comme plus
probable. Le rapporteur suisse rappelle alors qu’un artiste suisse a pu vendre son corps pour une
somme de 150.000 €, corps présentant un tatouage. Surgit ensuite la question de la vente du
corps dont le rapporteur néerlandais rappelle la contrariété à l’ordre public aux Pays-Bas. Les
rapporteurs belges Yves-Henri Leleu et Gilles Genicot précisent que le corps est une chose mais
point une chose comme toutes les choses. Le corps circule, en tout cas presque, dans le
commerce juridique et il présente un certain statut particulier du fait de cette circulation. Il faut
évidemment organiser cette circulation des parties du corps dans le respect de la dignité humaine
et de l’intégrité de l’espèce ; avec un contrôle mais à la marge. Est ensuite évoquée la question du
clonage ; le clonage reproductif semble interdit dans tous les pays et puni pénalement. En
revanche, le clonage thérapeutique n’est pas nécessairement interdit dans certains pays telle la
Belgique ou encore les Pays-Bas. En revanche, des pays comme la France ou la Tunisie semblent
interdire le clonage même thérapeutique.
II. Second thème : « L’accès aux soins et aux médicaments », rapporteur général :
Anne Laude, France.
Le rapporteur général était le professeur Anne Laude de l’Université René Descartes, Paris V. Les
débats eurent de nouveau lieu à l’Université de Lausanne, sur le site de Dorigny. Le professeur
Anne Laude souligne tout d’abord l’inégalité inacceptable entre les pays riches et les pays
pauvres quant à l’accès aux soins et aux médicaments. Inégalité flagrante résultant de la pauvreté
et donc de la malnutrition, de l’accès à l’eau potable, du manque d’infrastructures sanitaires, …
Pourtant le droit à la protection de la santé ou au meilleur état de santé possible se trouve
consacré dans de nombreux instruments internationaux tel l’article 12 du Pacte international
relatif aux droits économiques, sociaux et culturels. Est indispensable une solidarité des Etats

4
dans l’accès aux soins et aux médicaments, solidarité qui doit émerger dans le cadre de structures
internationales et apparaître de deux façons, à savoir permettre aux personnes des pays pauvres
d’avoir accès aux dispensaires et aux médicaments, accès physique, mais aussi une solidarité
financière de telle sorte que ce soit une solidarité économique en évitant les freins financiers.
Idéalement, il conviendrait de posséder une assurance maladie mondiale ou de prévoir une taxe de
solidarité. Il faut relever qu’il existe déjà un certain nombre de mécanismes qui visent à renforcer
dans les différents pays l’égalité financière des citoyens devant l’accès aux soins et aux
médicaments. Citons à cet égard le développement d’une couverture-maladie pour chaque
individu en soulignant qu’une assurance-maladie publique est développée par de nombreux pays,
qu’existent aussi d’autres mesures plus circonscrites telle la diminution du prix de certains
médicaments notamment par le biais des médicaments génériques ou encore la limitation des
honoraires des professionnels de la santé. Il demeure que des progrès doivent encore être réalisés
car les inégalités ne cessent de s’accroître.
S’entament alors les discussions entre les différents rapports nationaux.
Le premier sous-thème abordé est celui de la valeur du droit à la protection de la santé. Si
notamment, le Canada et la Suisse ne consacrent pas ce droit directement dans la Constitution, en
revanche, on le retrouve dans la Constitution belge et dans le droit français. En Belgique, à la
différence de la France, il est tout à fait possible que la Cour constitutionnelle soit saisie par des
particuliers attaquant en annulation telle loi ou tel décret qui violerait le droit constitutionnel à la
protection de la santé ou à l’aide médicale. Le contentieux subjectif peut également amener à ce
que soit posée une question préjudicielle à ce propos.
Le deuxième sous-thème est celui des rapports entre la liberté et la santé. Le droit français affirme
ainsi et proclame les droits des malades et les droits du patient à consentir à l’acte médical et à
revenir à tout moment sur son consentement. Toutefois, le Conseil d’Etat a estimé que, en cas
d’urgence, à propos d’acte de survie, le médecin pouvait passer outre l’absence de consentement.
Le droit québécois mentionne aussi expressément les droits du patient et notamment le droit de
choisir le professionnel mais dans la limite des ressources existantes. La même liberté est
affirmée dans le droit libanais. Quant au droit belge, le rapporteur Jacques Fierens, professeur aux
FUNDP et à l’Université de Liège, avocat, précise que la loi de 2002 sur les droits du patient
dispose que le patient a droit à la prévention, au traitement et au soulagement de la douleur ; il a
le libre choix du professionnel et droit à l’information du médecin y compris l’information
financière. Le droit suisse reconnaît aussi les droits du patient, tels le droit à l’information, à
l’accès au dossier médical et ces droits sont garantis et protégés par la jurisprudence. En
Amérique du sud, on remarquera que la Colombie tente surtout de garantir les qualités d’accès à
la médecine et qu’au Brésil, ce n’est qu’après la constitution de 1988 que naît le droit à la santé,
non point dans un Code mais dans des dispositions éparses ; on organise un système de santé
publique, unique pour les Brésiliens et un accès aux soins et aux médicaments. Précisément sur
cette question de l’accès aux soins et aux médicaments, on soulignera que, en Amérique du sud,
le principe est d’augmenter progressivement la protection du droit de la santé et de le jumeler à un
principe de non-regressivité. Le droit belge à cet égard, évidemment, présente une situation plus
positive mais on doit constater que si 99% des citoyens belges ou résidents réguliers en Belgique
ont accès aux soins et aux médicaments, il reste une exception majeure que sont les étrangers en
séjour irrégulier. Ils n'ont droit qu’à l'aide médicale urgente dans le cadre de l'aide sociale. A cet
égard, la Suisse est plus protectrice puisqu’elle protège également les étrangers illégaux.
Enfin, le troisième sous-thème aborde la question des couvertures des soins de santé car il faut
constater une augmentation de la partie qui reste à charge du patient, élément qui entrave le libre
accès. Le rapporteur suisse doit relever à cet égard des franchises de plus en plus élevées et des
quotes-parts de participation du patient qui peuvent augmenter, par exemple, si le patient ne
choisit pas un médicament générique. Le droit belge connaît le système du ticket dit modérateur

5
représentant 25% généralement pour les médecins généralistes et entre 35 et 40% pour les
médecins spécialistes mais, malgré cela, une partie de la population postpose ou renonce à des
soins de santé. Le droit libanais connaît aussi des couvertures mais avec des variables ; quant au
droit colombien, il connaît aussi le ticket modérateur variant entre 25 et 50% mais il y a une prise
en charge totale de 100% par l’Etat lorsqu’on se trouve dans le régime subventionné. En France,
l’on peut constater qu’on essaie de responsabiliser le patient afin de lutter contre le nomadisme
médical et il existe aussi tout un système qui impose de passer obligatoirement par un médecin
traitant avant de pouvoir aller chez un spécialiste sinon le remboursement sera moindre et, en
outre, le médecin généraliste pourra augmenter ses honoraires. Reste enfin la question des files
d’attente et du délai pour se faire soigner ; le rapporteur canadien précise qu’un arrêt de la Cour
suprême a affirmé que le droit à l’accès à la santé devait se faire dans un délai raisonnable en
soulignant que le gouvernement canadien est contraint d’augmenter les différents traitements qui
peuvent être assurés par des services privés sans pénalisation car il faut constater une pénurie de
ressources notamment dans certaines spécialités liées probablement à l’étendue du territoire
canadien. Le rapporteur général précise à cet égard qu’il existe une proposition de directive
européenne qui vise à favoriser la mobilité des patients en Europe et notamment à assurer le
remboursement du patient à hauteur du remboursement qu’il obtiendrait dans son pays d’origine ;
la directive précise d’ailleurs que si le délai de soins est trop long, il est possible pour le
ressortissant d’aller se faire soigner à l’étranger et de se faire rembourser. Au Brésil, les hôpitaux
publics sont totalement surchargés, ce qui donnent aux médecins finalement le pouvoir de choisir
ceux qui vont être soignés ; quant à la Bulgarie, le système prévu pour l’instant de remboursement
est tellement favorable qu’il ne pourra guère durer longtemps. En France, la féminisation de la
profession de médecin et d’infirmière, le numerus clausus des spécialités en médecine, la liberté
d’installation font qu’on rencontre une pénurie dans certaines régions, à tel point que l’on a prévu
ou que l’on tente de prévoir des incitants financiers ; ainsi, il existe un projet pour faciliter le
financement des études par des autorités dites locales qui pourront bénéficier de l’étudiant devenu
médecin pendant 5 ans dans le village qui a financé en partie les études.
Au Liban, on constate un excès de médecin. Plus de 12.000 médecins, 1 pour 300 habitants et
aucune pénurie de pharmacie. Il faut souligner qu’il n’y a aucune ou peu de féminisation de la
profession de médecin et un système qui impose d’exercer d’abord dans certaines zones rurales et
ensuite seulement librement sur tout le territoire. Le même excès de diplômés se rencontre en
Colombie où là aussi on tente d’imposer des systèmes de services sociaux pendant une certaine
durée.
La journée du mercredi 10 juin fut, comme à l’habitude, une période de transition, une journée
culturelle. Lundi, après les sessions de travail, nous avions visité le musée olympique de
Lausanne où Monsieur Jean-Christophe Bourquin, conseiller municipal de la ville de Lausanne,
nous a accueillis ; mercredi nous nous dirigions vers la ville de Genève pour visiter, cette fois, le
musée de la Croix-Rouge. Nous y entendîmes une conférence brillante du professeur Marco
Sassoli, sur le thème « la Genève humanitaire et le droit international public ». Nous primes le
chemin du retour vers Lausanne en profitant d’une croisière magnifique.
III. Troisième thème : « La santé et la propriété intellectuelle », rapporteur
général : André Puttemans, Belgique.
Le jeudi 11 juin place de nouveau au travail pour le troisième thème : « La santé et la
propriété intellectuelle ».
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%