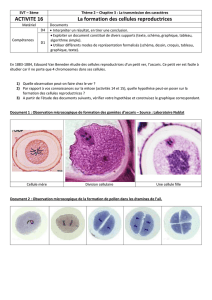
Lire l`article complet

La dracunculose, une maladie en voie de disparition
par Christian Mongin
Médecin généraliste
" Ne laisse pas le ver sinueux me frapper et blesser mon pied"
Poème sanskrit du Rig Veda (XV.ème siècle avant J.-C.)
La dracunculose sera-t-elle, après la variole, la seconde maladie humaine à être
éradiquée de la surface de la terre grâce à une démarche sanitaire efficace ? Cette
maladie, connue dès le 15ème siècle avant J.-C. en Inde et en Egypte, retrouvée
dans l'abdomen d'une momie d'adolescente, importée sur le continent américain par
des esclaves originaires du Golfe de Guinée (d'où son autre nom : le ver de Guinée)
sera-t-elle bientôt reléguée dans un obscur bocal d'un musée de médecine tropicale
?
La disparition de la dracunculose est un formidable enjeu de santé publique, non pas
tant à cause de sa mortalité que par les handicaps souvent lourds et les souffrances
qu'elle entraîne dans la population la plus active. Elle est enjeu de santé publique
aussi par la stratégie d'éradication mondiale mise en oeuvre par l'OMS en 1988 et
confiée aux communautés villageoises. Le succès de cette démarche permettra de
montrer qu'une action de santé publique ne peut être efficace sans la participation
effective de ceux qui en sont les bénéficiaires.
Les résultats de cette campagne d'éradication paraissent d'ores et déjà très positifs.
L'incidence de la dracunculose serait passée de 10 à 15 millions de cas au début des
années 80 à moins de 90 000 cas en 1999. Mais cette maladie persiste encore dans
13 pays d'Afrique sub-saharienne. Un dernier effort est nécessaire !
Après avoir rappelé brièvement les caractéristiques cliniques de cette parasitose,
nous verrons la stratégie mise en oeuvre pour la rayer de la carte.
Répartition géographique
La dracunculose sévissait, il y à peine vingt ans, dans une vaste zone subtropicale
comprenant l'Asie centrale, l'Iran, le Moyen Orient, le sous continent indien et prenait
en écharpe l'Afrique sub-saharienne.
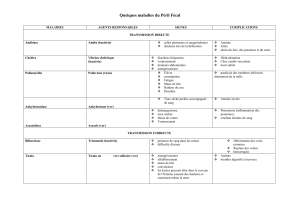
La dracunculose ne touche plus actuellement que treize pays africains (Bénin,
Burkina-Faso, Côte d'Ivoire, Ethiopie, Ghana, Mali, Mauritanie, Niger, Nigeria,
Ouganda, République centrafricaine, Soudan et Togo) dont les plus touchés sont le
Soudan, le Ghana et le Nigeria (voir tableau).
Cycle parasitaire
La dracunculose est une maladie provoquée par un ver Nématode (ver rond) appelé
Dracunculus medinensis ou ver de Guinée. C'est le plus grand ver rond pouvant
parasiter le corps humain. En effet, le ver femelle peut mesurer à l'âge adulte plus
d'un mètre de long, 2 millimètres de diamètre et peut porter 1 à 3 millions
d'embryons. Après avoir migré dans l'organisme, le ver fore un orifice à travers la
peau, le plus souvent au niveau des pieds et, lorsqu'il est en contact avec de l'eau, il
expulse ses embryons. En pratique, c'est en pénétrant dans la mare pour remplir leur

récipient d'eau que les utilisateurs contaminent le point d'eau. Les embryons sont
alors avalés par un prédateur vorace, le cyclops. Ce crustacé à l'allure de crevette de
0,5 à 2 millimètres de long a été ainsi baptisé car il porte un oeil frontal rouge du
meilleur effet.
Le cyclops est un hôte intermédiaire où l'embryon se transforme en larve infectieuse
en 4 à 6 semaines. L'homme se contamine en buvant de l'eau contenant des cyclops
infectés. Les cyclops sont détruits quand ils arrivent dans l'estomac, les larves sont
alors libérées et traversent la paroi intestinale pour migrer dans les tissus. Au bout
de quelques mois, la femelle adulte commence à voyager à travers le corps du
malade provoquant les symptômes de la maladie, bouclant ainsi le cycle.
Il existe d'importantes variations saisonnières dans la transmission de la
dracunculose. En Afrique, la transmission s'effectue en saison des pluies (juillet à
septembre) en zone de savane sahélo soudanienne et en saison sèche (octobre à
avril) en savane guinéenne humide. Il n'y a pas de réservoir animal.
Il n'existe pas de médicament disponible efficace. L'éradication de cette maladie
repose donc essentiellement sur la prévention.
Les signes cliniques
Les phases d'incubation et d'invasion sont le plus souvent silencieuses, si ce n'est la
présence de troubles allergiques sans spécificité.
C'est au moment de l'émergence du ver que les symptômes apparaissent. Un
oedème, très douloureux, précède l'apparition d'une phlyctène (une bulle) qui
survient quelques jours avant que le ver n'apparaisse. Au contact de l'eau cette
phlyctène éclate et les embryons sont libérés. Un malade peut être porteur de
plusieurs vers, parfois plus de vingt, ayant chacun sa propre évolution.
Le site d'émergence est situé dans 90% des cas aux membres inférieurs, surtout au
niveau des jambes, avec une prédilection pour les malléoles externes. Ce sont les
migrations dites habituelles.
Une fois sur deux l'évolution est bénigne et l'ulcère cicatrise en 1 à 2 semaines avec
ou sans extraction du ver.

Mais dans l'autre moitié des cas, surviennent des complications qui font la gravité de
la maladie.
Infection du trajet du ver
A travers l'orifice cutané, le trajet vermineux peut s'infecter en provoquant une
destruction cutanéo-dermique importante avec une fièvre élevée et une adénopathie
inguinale: L'aspect clinique le plus souvent rencontré est celui d'un phlegmon de la
jambe ou du pied, décollant la galerie de forage du ver. Ces formes nécessitent
souvent une intervention chirurgicale et favorisent de plus l'apparition du tétanos.
Rupture du ver
Cette rupture peut être spontanée ou traumatique à la suite d'une tentative
maladroite d'extraction. Les larves sont alors libérées dans les tissus de voisinage
entraînant des réactions inflammatoires locales sévères.
Arthrites
Il peut s'agir soit d'une hydarthrose réactionnelle au voisinage du trajet du ver, soit
d'une arthrite aseptique après pénétration du ver dans l'articulation.
Migrations aberrantes
Le ver s'égare de temps en temps et émerge un peu n'importe où : face, cou, langue,
membre supérieur, dos, sein et surtout organes génitaux externes où il peut
provoquer une gangrène du scrotum. Parfois, il n'atteint pas la peau et peut simuler
une symptomatologie pulmonaire ou abdominale.
Le diagnostic est en général clinique et l'apparition du ver le rend facile. C'est bien
sûr plus compliqué lors des migrations manquées.
Traitement
Aucun médicament ne s'est montré vraiment efficace.
L'extraction traditionnelle du ver (enroulement du ver autour d'un bâtonnet en 1 à 4
semaines) y est toujours utilisée mais expose à certaines complications (rupture ou
surinfection).
Il est par contre très important de prévenir les complications bactériennes par des
soins infirmiers adaptés, une désinfection cutanée, la pose de pansements humides
renouvelés fréquemment et, bien sûr, une sérovaccination antitétanique efficace.
Prophylaxie et éradication
La disparition de cette maladie ne peut donc reposer que sur une politique de
prévention énergique et concertée. L'OMS a ainsi pris, au cours de sa 44ème
Assemblée mondiale, en 1988, une résolution visant à éradiquer la dracunculose
avant l'an 2000. Nous y sommes presque.
Quels sont les points forts de cette stratégie ?
1- L'isolement et l'accompagnement des malades.
2- Un système de surveillance communautaire.
3- Un approvisionnement en eau potable.
4- L'éducation sanitaire.
5- La coordination des actions au niveau national.

Surveillance et isolement des malades par la communauté
Idéalement les cas doivent être identifiés avant l'émergence du ver ou, au plus tard,
24 heures après son apparition. La plaie est alors bandée pendant 2 à 3 semaines et
l'on conseille au patient d'éviter tout contact avec l'eau. Les membres de la
communauté sont formés à la prévention et au dépistage des cas. Cette mesure, qui
doit rester volontaire (contrairement aux mesures d'isolement obligatoire pour les
malades atteints du virus Ebola, par exemple), n'est pas toujours bien acceptée et
exige une prise de conscience claire des enjeux par les malades et leurs familles.
Système de surveillance intégrée communautaire
Des agents communautaires de santé sont formés de façon rigoureuse par
différentes organisations non gouvernementales participant à cette campagne.
Les objectifs de cette surveillance sont les suivants :
- déterminer dans quelles communautés la dracunculose est endémique et
quelle est l'importance de la prévalence
- contrôler les effets des stratégies d'intervention
- documenter l'élimination de la maladie.
Pour cela, des outils épidémiologiques simples ont été mis au point : questionnaires
pour recueillir les données, présentation de ces données sous forme de tableaux et
de graphiques, rapport type mensuel.
Approvisionnement en eau potable
Filtrage systématique de l'eau de boisson pouvant être contaminée : différents types
de filtres, individuels ou collectifs, ont été expérimentés et doivent être distribués à la
population.
Lutte chimique sélective contre les cyclops épandage de temephos (Abate®). Le
mode d'application et la période d'épandage varient en fonction de la durée de la
saison de transmission.
Et bien sûr, quand cela est possible, il faut procéder à la construction de margelles
autour des puits et des forages.
Education à la santé
Toutes ces démarches n'auraient aucune efficacité si la population n'était pas
directement partie prenante, d'autant plus qu'elle va devoir rester vigilante pendant
encore quelques années.
Coordination
La mise en oeuvre et le suivi de ce programme associent l'OMS, l'UNICEF, Global
2000, des agences de coopération bilatérales, plusieurs ONG et les pays eux-
mêmes. La complexité de leurs relations a exigé la mise en place d'une collaboration
inter organisations et d'un système d'informations c'ouvrant toutes les régions.
Conclusion

Au terme de cet article, je pense que tout ce que vous avez appris sur la
dracunculose ne vous servira à rien car elle aura disparu (comme vous ne voyez plus
de variole et comme bientôt, vous ne verrez plus de poliomyélite ou d'hépatite B).
Cependant vous n'aurez pas perdu votre temps si vous vous souvenez:
que seule la connaissance parfaite d'une maladie permet de mettre au point une
stratégie de prévention efficace
- que cette prévention ne sera opérationnelle que si elle associe une
communauté qui aura participé à la prise de décisions et dont les références
culturelles auront été prises en compte.
- qu'une action apparemment limitée peut avoir des conséquences plus
importantes que prévues. Ainsi la dynamique impulsée par la campagne
d'éradication de la dracunculose aura des conséquences sur le contrôle d'autres
maladies transmises par l'eau. Elle a surtout des conséquences sur le plan socio
économique en améliorant, dans certaines régions, la production agricole et la
fréquentation scolaire. La santé coûte cher mais il coûte encore plus cher de la
négliger. Il est donc important que tous ceux qui font de la médecine la
calculatrice à la main puissent évaluer les- effets indirects et les bénéfices induits
par certaines actions de santé publique et non pas seulement le coût de chacune
de ces actions. L'éradication de la variole et de la dracunculose aujourd'hui, celle
de la poliomyélite et de l'hépatite B demain ne doit cependant pas masquer les
difficultés que présentent des maladies plus complexes comme le paludisme ou
des maladies émergentes comme l'infection à HIV, les nouvelles fièvres
hémorragiques ou les maladies à prions.
 6
6
1
/
6
100%