INFLAMMATIONS NON SPECIFIQUES

1
INFLAMMATIONS NON SPECIFIQUES
Ce cahier, consacré aux ASPECTS MORPHOLOGIQUES ET A QUELQUES FORMES
ANATOMOCLINIQUES DES INFLAMMATIONS NON SPECIFIQUES, c'est à dire des
inflammations dont l'aspect histologique ne permet pas de préjuger de l'étiologie. Il ne traite pas des
médiateurs ni des molécules impliquées dans les différents phénomènes qui se déroulent pendant le
processus inflammatoire.
Il doit permettre aux étudiants d'atteindre les objectifs suivants :
1. Définir les termes suivants: inflammation, œdème inflammatoire, exsudat (séreux, fibrineux,
hémorragique), diapédèse, granulome, phagocytose, détersion, tissu de granulation, bourgeon
charnu, pus, abcès, phlegmon ;
2. Citer les différentes étapes de la réaction inflammatoire, décrire les phénomènes morphologiques
qui apparaissent lors de chacune d'elles et donner leurs conséquences ;
3. Décrire et schématiser la diapédèse leucocytaire ;
4. Enumérer les différentes cellules conjonctives impliquées dans la réaction inflammatoire non
spécifique; décrire et schématiser leur aspect histologique, et préciser leur rôle respectif ;
5. Décrire et schématiser l'aspect histologique d'un granulome non spécifique ;
6. Décrire et schématiser le déroulement de la phagocytose et citer les conséquences possibles de ce
phénomène ;
7. Citer les différentes modalités de détersion et dire l’intérêt de cette étape ;
8. Citer et décrire les diverses modalités évolutives d'une inflammation ;
9. Décrire et schématiser l'aspect histologique d'un tissu de granulation ;
10. Situer les différents types d’inflammation dans le processus inflammatoire général ;
11. Citer 5 agents pouvant déclencher une réaction inflammatoire ;
12. Citer les 6 types anatomocliniques d'inflammation aiguë, donner 2 exemples pour chacun d’eux ;
13. Décrire l'aspect macroscopique et microscopique du pus ;
14. Citer les divers aspects macroscopiques et microscopiques que peut présenter une inflammation
suppurée et décrire les caractères morphologiques distinguant un abcès et un phlegmon ;
15. Rattacher les lésions inflammatoires des lames des travaux pratiques à l’un des types
anatomocliniques de l’inflammation.
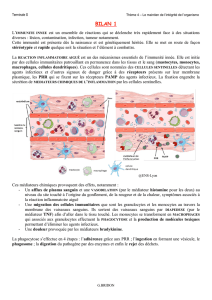
L'inflammation, encore appelée réaction inflammatoire, est l'un des processus (ensemble de
phénomènes qui s'enchaînent) le plus fréquemment mis en jeu pendant la vie car il est déclenché par
toute agression de l'organisme quel qu'en soit le type. Il vise à rétablir l’équilibre antérieur. C’est donc
un processus bénéfice mais qui peut devenir néfaste et pathologique.

2
1. ETAPES DU PROCESSUS INFLAMMATOIRE
Le déroulement du processus inflammatoire a lieu dans le tissu conjonctif vascularisé à
l'étage dit de la microcirculation (artériole, réseau capillaire, veinule de drainage)
1.1. La phase initiale
1.1.1. Que se passe t-il ? Des phénomènes exsudatifs.
Plusieurs réactions vont apparaître :
une augmentation du calibre des artérioles et de tout le réseau capillaire :
c'est la vasodilatation active ;
une augmentation de la quantité de sang arrivant dans le territoire de l'agression :
c'est la congestion active, avec comme corollaire l'augmentation de la pression
hydrostatique intra-capillaire ;
Cliniquement, ces phénomènes vont se traduire par la rougeur (rubor) et la chaleur
(calor) du foyer inflammatoire.
une altération de l'endothélium vasculaire, localisée essentiellement au niveau des veinules,
avec élargissement des fentes intercellulaires et augmentation de la perméabilité vasculaire ;
une fuite des constituants du sang vers les tissus conjonctifs :
c'est l'exsudation.
Un exsudat est constitué des éléments qui ont traversé la paroi vasculaire au cours du
processus inflammatoire et qui s’accumulent dans le tissu interstitiel ou dans une cavité.
Ce passage à travers la paroi vasculaire est la conséquence des phénomènes précédents,
essentiellement de l'augmentation de la perméabilité vasculaire et, à un degré moindre, de
celle de la pression hydrostatique.
1.1.2. Quels sont les éléments qui traversent la paroi vasculaire ?
1.1.2.1. De l'eau, des électrolytes, certaines protéines
L'imbibition des espaces interstitiels par ce liquide extravasé forme l'œdème inflammatoire
riche en protéines.
Si le liquide a une composition proche du sérum, c'est un exsudat séreux,
S'il contient du fibrinogène en grande quantité, c'est un exsudat fibrineux ou
sérofibrineux.
L'œdème permet
- un apport de facteurs humoraux sanguins (facteurs de coagulation, médiateurs),
- ne dilution de l'agent causal (microbes, toxines),
- parfois une limitation de l'extension du processus inflammatoire par la fibrine.
Cliniquement, l'œdème va se traduire par un gonflement (tumor) et une douleur (dolor) en
rapport avec la compression des terminaisons nerveuses.
1.1.2.2. Des éléments figurés du sang passent également
Des hématies, parfois en grand nombre : c'est alors un exsudat hémorragique.
Des leucocytes essentiellement des polynucléaires à ce stade.

3
Ces cellules, de taille un peu plus grande que celle d'une hématie (10 à 12 microns) ont un noyau
plurilobé, un cytoplasme éosinophile pour les neutrophiles, orangé pour les éosinophiles.
1.1.3. Comment traversent-ils la paroi ?
Un ralentissement circulatoire (stase secondaire) va succéder à la brève accélération du
courant sanguin et se combiner à la congestion active et à I'exsudation.
La diapédèse leucocytaire, passage actif des leucocytes hors des vaisseaux est ainsi facilitée,
Les leucocytes s’accumulent le long des parois des capillaires et des veinules dilatés :
c’est la phase de margination,
Puis ils effectuent des roulades sur l’endothélium,
Ils se lient ensuite fermement aux cellules endothéliales grâce à des récepteurs spécifiques :
c’est la phase d’adhérence,
Ils envoient ensuite des pseudopodes qui s'insinuent entre deux cellules endothéliales,
passent entre elles par des mouvements amiboïdes et franchissent la membrane basale à
la suite d'une dépolymérisation transitoire provoquée par les enzymes leucocytaires :
c’est la phase de traversée.
Les leucocytes forment alors un manchon autour des veinules, puis migrent vers le site de la
lésion, attirés par chimiotactisme. Ces phénomènes dépendent de médiateurs chimiques.
Le passage des hématies, passif, se fait au niveau de déhiscences des parois capillaires ou
veinulaires.
1.2. La seconde phase
1.2.1. Que se passe-t-il ? Des phénomènes cellulaires.
Une atténuation des phénomènes vasculaires.
Un "recrutement" de nouvelles cellules venant du sang.
Les polynucléaires continuent à affluer mais des leucocytes mononuclées : monocytes,
lymphocytes, attirées eux aussi par chimiotactisme, passent la barrière endothéliales par
diapédèse.
Les monocytes prennent le nom d'histiocytes dans le tissu conjonctif et peuvent se
transformer en macrophages.
Les histiocytes sont des cellules à noyau unique, clair, à cytoplasme assez mal visible,
Les macrophages, plus volumineux 20 à 40 microns, sont arrondis ou de forme
irrégulière. Ils ont un abondant cytoplasme contenant des "particules" ingérés et un noyau
arrondi, souvent clair.
Les lymphocytes mesurent 8 à 10 microns et ne laisse voir pratiquement que leur noyau
arrondi, très dense et basophile.
Les plasmocytes, arrondis, plus grands, ont un cytoplasme assez abondant, nettement
visible ; le noyau est déjeté en périphérie, à chromatine en mottes donnant un aspect en
"rayons de roue".
Une multiplication des cellules du tissu conjonctif :fibroblastes, mastocytes
Ce "melting -pot" cellulaire est appelé granulome : production cellulaire habituellement
polymorphe observée dans un foyer inflammatoire au décours de la phase exsudative.
1.2.2. Quel est le rôle de ces cellules ?

4
1.2.2.1. La phagocytose
C’est l’ensemble des étapes par lesquelles un phagocyte enveloppe une structure figurée
dans une vacuole intracytoplasmique.
1.2.2.1.1. Les cellules impliquées
Les polynucléaires neutrophiles peuvent absorber dans leur cytoplasme des petites
particules, en particulier les germes microbiens, ce sont des microphages.
Les macrophages, dérivés des histiocytes peuvent absorber des particules plus
volumineuses : corps étrangers, débris cellulaires ou même cellules entières hématies.
Ces deux types de cellules, douées de mobilité et d'un équipement enzymatique bien
développé sont des phagocytes.
1.2.2.1.2. Le déroulement du phénomène
La phagocytose se fait en deux étapes : l’ingestion et la digestion.
L’ingestion nécessite :
- Le déplacement, orienté par chimiotactisme, de la cellule vers la particule à ingérer,
- L’adhérence de la particule au phagocyte, facilitée par la présence d'opsonines sur
la surface (fragments de complément et/ou d’immunoglobulines) qui se lient à des
récepteurs spécifiques présents sur les leucocytes,
- L’englobement de la particule par les pseudopodes des phagocytes qui se
réunissent et enferment la particule dans une vésicule intracytoplasmique appelé
phagosome.
La destruction et la dégradation a lieu après la fusion du phagosome avec les
lysosomes qui déversent leurs enzymes (peroxydases, hydrolases, lysosyme) dans la
vésicule qui devient un phagolysosome, et action des métabolites de l’oxygène
(peroxyde)
1.2.2.1.3. Le résultat
Destruction du matériel ingéré
Les enzymes attaquent la particule étrangère et la dégradent. Ce phénomène aboutit
à la disparition totale de la particule ou à la formation de déchets (certains encore
doués de pouvoir antigénique) qui seront excrétés par exocytose.
Accumulation du matériel ingéré
- c'est le cas par exemple de la silice qui, comme toutes les particules minérales, ne
peut être attaquer. L'accumulation intracytoplasmique, entraîne, après un laps de
temps plus ou moins long, la mort du macrophage et à long terme une fibrose
réactionnelle.
- c'est également le cas de certains germes qui peuvent survivre à l'état latent, mais
un retour à la virulence est toujours possible (bacille tuberculeux).
Dissémination des germes
Les germes peuvent se multiplier dans le cytoplasme et entraîner la mort du
phagocyte. Cette dissémination peut se faire sur le lieu de l’agression ou dans un
site lointain lorsque les phagocytes ont migré loin du lieu de pénétration des
germes (embolie microbienne).
1.2.2.2. Les autres rôles

5
L’excrétion
Les phagocytes excrètent dans le milieu extra-cellulaire diverses substances : enzymes
lysosomiaux, fractions du complément, leucotriène, prostaglandines, intensifiant les
effets du stimulus initial et influençant l'évolution de l'inflammation.
La présentation de particules antigéniques aux cellules immunologiquement
compétentes participe au développement de la réaction immunitaire.
1.2.3. Quel est le but de cette étape ?
Ces "soldats" ont pour mission de “déblayer le champ de bataille”.
C'est le phénomène de détersion, ensemble des mécanismes aboutissant à l'élimination des
éléments étrangers, exo ou endogènes, et des structures nécrosées cellulaires ou tissulaires
présents dans le foyer inflammatoire
Cette étape charnière est indispensable, préparant au bon déroulement de la suivante.
Grâce aux enzymes protéolytiques, la fibrine se fluidifie et peut s'évacuer. Les débris
cellulaires, les produits de nécrose, les germes et certains corps étrangers lorsqu'il y en a, sont
phagocytés ou directement "attaqués" par les enzymes.
Les liquides sont drainés par les veines et les lymphatiques ou éliminés en surface pour les
foyers superficiels (plaie par exemple).
Selon l'importance du "matériel" anormal la détersion sera plus ou moins rapide et complète.
L'élimination des "déchets" en rapport avec un infarctus du myocarde demandera un temps plus
long que pour une minime plaie cutanée.
Lorsque les lésions nécrotiques sont importantes, en particulier dans les abcès, les phagocytes
ne peuvent en venir à bout et cette nécrose doit être évacuée en "bloc".
L'évacuation peut être :
- spontanée par ouverture à la peau (furoncle) ou dans un conduit naturel (bronche dans le cas
d'un abcès pulmonaire); la détersion est alors souvent incomplète;
- ou chirurgicale (incision d'un abcès sous cutané par exemple).
La détersion doit être complète pour permettre la guérison du processus inflammatoire.
1.3. La phase terminale : La réparation
1.3.1. Que se passe-t-il ?
1.3.1.1. La résolution
Lorsqu’il n’y a pas de nécrose, la réaction inflammatoire, après résorption des exsudats,
aboutit à la remise en l'état du tissu préexistant : c'est la "restitutio ad integrum".
Il en est ainsi dans les inflammations congestives et/ou œdémateuses des muqueuses et de la
peau (coup de soleil, exanthème des maladies infectieuses par exemple).
Cette évolution est également fréquente au décours d’inflammations plus sévères comme la
pneumonie franche lobaire aiguë.
Ces inflammations résolutives (nettoyages tissulaires) ont une guérison en général rapide et
souvent brutale (pneumonie)
1.3.1.2. La réparation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%