B- LE SIDA : une affection du Système immunitaire

1
CHAPITRE A
L
Le
eS
SI
ID
DA
A:
:u
un
ne
ea
af
ff
fe
ec
ct
ti
io
on
nd
du
us
sy
ys
st
tè
èm
me
e
i
im
mm
mu
un
ni
it
ta
ai
ir
re
e.
.

2
Le SIDA, ou Syndrome d’ImmunoDéficience Acquise, est une maladie due à un virus, le virus de
l’immunodéficience humaine ou VIH (HIV : Human Immunodeficiency Virus).
La gravité de la maladie qu’entraîne le VIH est liée au fait qu’elle touche le système immunitaire, garant
de l’intégrité biologique.
Problématique :
→ Quelles sont les particularités structurales et fonctionnelles d’un virus comme le VIH ?
→ Comment le virus responsable du SIDA infecte – il l’organisme ?
→ Comment s’effectue la multiplication du VIH dans l’organisme ?
→ Comment se manifestent les différentes phases du cycle ?
→ Quelle technique est utilisée dans les laboratoires d’analyses biologiques lors du dépistage du SIDA ?
1- Le SIDA, une épidémie mondiale
a- L’extension de la pandémie
C’est en 1981 que sont signalées les premières observations de sujets atteints de maladies
rares dont le développement est lié à un effondrement des défenses immunitaires.
Le virus responsable de cette immunodéficience est découvert dès 1983 par l’équipe du Pr.
Montagnier (France).Ce VIH et le VIH1.
Le VIH2 a été découvert en 1986 par le Professeur Gallo aux USA. Dix ans plus tard, 14 à 15
millions de personnes sur Terre sont porteuses du virus : cette épidémie qui affecte l’ensemble
de la planète est une pandémie.
Un rapport publié par l’OMS en novembre 2007 indique qu’environ 33 millions de personnes
vivent avec le VIH dans le monde en 2006 (dont 2,5 millions d’enfants et 15,4 millions de
femmes).
On pense que le virus proviendrait de la mutation d’un virus simien (chez le singe) appelé SIV
ou VIS.
b- La transmission du VIH
Trois modes de contamination sont reconnus :
► la transmission lors de rapports sexuels représente 80 % des cas environ (le SIDA est une
MST=Maladie Sexuellement Transmissible).
► la contamination par le sang est possible lors de transfusions ou injections de produits
sanguins contaminés, ou suite à l’utilisation de seringues ou d’aiguilles non stérilisées.
► la transmission de la mère à son enfant (au cours de la grossesse, à l’accouchement, par
l’allaitement) est fréquente.
2- L’infection par le VIH
a- Le VIH, un rétrovirus Doc. 1
Un virus est un agent susceptible d’infecter une cellule dans laquelle il se multiplie : c’est un
parasite intracellulaire obligatoire.
Le VIH appartient à un type de virus particulier, les rétrovirus caractérisés par un matériel
génétique de type ARN (acide ribonucléique) associé à une enzyme essentielle à la
multiplication intracellulaire du virus, la transcriptase inverse (=transcriptase reverse). On
dénombre deux molécules d’ARN simple brin.
La coque, ou capside (=core) protéique est, dans le cas du VIH, entourée par une enveloppe,
constituée d’une bicouche de lipides, dans laquelle sont intégrées des protéines (notamment la
gp120 ; gp=glycoprotéine).
Le VIH n’est pas très résistant et peut être détruit dans le milieu extérieur à l’alcool, à l’eau de
Javel…………
Structure moléculaire du virus

3
Quelles sont les cellules susceptibles d’être atteintes par le virus ?
b- Les cibles privilégiées du VIH
Dans l’organisme, le VIH pénètre rapidement dans certaines cellules immunitaires. Ces cellules
sont appelées cellules cibles (= cellules hôtes).
Ces cellules cibles sont d’une part des phagocytes (monocytes sanguins ou macrophages des
tissus), d’autre part une catégorie particulière de lymphocytes, les lymphocytes T4 (ou LT4).
VIH
Cellule hôte
Taille
100 nm
LT4
: 6,8 μ
m
Macrophage : 20 μm
Localisation du matériel
génétique
Capside protéique
Noyau
Nature moléculaire du matériel
génétique
ARN
ADN
Modalités de multiplication
Cycle viral
Mitose
Comparaison virus/cellule hôte
Les LT4 constituent un type particulier de lymphocytes, ainsi appelés du fait de la présence
dans leur membrane d’une protéine particulière, la protéine CD4 (CD= cluster of
differentiation).C’est sur celle-ci que vient se fixer le virus.
Comment s’effectue la multiplication du VIH dans l’organisme ?
c- Le mécanisme de propagation du virus dans l’organisme Doc. 2
A La reconnaissance entre protéines CD4 et protéines de l’enveloppe virale (gp120) conduit à
la fusion de l’enveloppe du virus avec la membrane cellulaire. Les molécules d’ARN et les
enzymes virales, dont la transcriptase inverse, se trouvent alors dans le cytoplasme de la
cellule cible B
Il est à noter qu’une autre protéine lymphocytaire intervient : il s’agit d’un corécepteur
(CXCR4, CCR5 par ex).
C’est la protéine virale gp41 qui permet la fusion des membranes.
Dés son entrée dans la cellule, le génome viral subit une transcription inverse C : grâce à une
enzyme virale, la transcriptase inverse, de l’ADN est synthétisé à partir de l’ARN qui sert de
matrice (on parle de RÉTROTRANSCRIPTION). Les gènes viraux sont donc sous forme d’ADN
viral. Ce dernier est appelé ADN proviral (ou provirus) qui pénètre dans le noyau et s’incorpore
au génome de la cellule hôte grâce à une intégrase. D L’information génétique du VIH peut
alors s’exprimer en utilisant pour cela la « machinerie » du lymphocyte.
Le provirus peut rester inactif dans la cellule un temps plus ou moins long. Le cycle du virus
redémarre lorsque le provirus s’exprime, c'est-à-dire lorsque l’ADN proviral est transcrit en ARN
E. Cette transcription est assurée par l’ARN polymérase de la cellule hôte, sous le contrôle de
protéines virales.
Les molécules d’ARN sont traduites en protéines virales (gp120, p41 …) F
ARN est protéines s’assemblent Gen nouvelles particules virales.
Une fois formées, les particules virales quittent la cellule par bourgeonnement, ce qui donne
naissance à leur enveloppe lipidique H. Leur prolifération et leur libération hors de la cellule
cible peuvent provoquer la mort de celle-ci.
Les nouveaux virus sont libérés dans le milieu extracellulaire (sang, lymphe …) suite au
bourgeonnement. Ils peuvent se fixer sur de nouvelles cellules et le cycle peut recommencer….
Les particules virales libérées sont appelées virions. Un virion est une particule virale complète
constituée de son acide nucléique et de son enveloppe protectrice.
Après libération, les particules virales sont disséminées I. Ceci entraîne la mort de la cellule
hôte via un fort stress oxydatif.
Les particules virales sont abondantes dans le sang notamment dans les stades précoces ou au
contraire tardifs de l’infection, ce qui se marque dans les deux cas par une charge virale
importante. La multiplication du VIH est rapide, plusieurs milliards de particules virales,
formées en un jour, sont libérées.

4
Comment se manifestent les différentes phases de l’infection ?
Quelles sont les réactions du système immunitaire ?
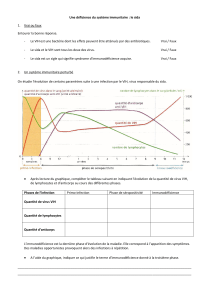
3- De la contamination au SIDA Doc. 3
L’infection de l’organisme par le VIH se déroule sur de longues années. Malgré des variations
importantes d’un individu à l’autre, on peut définir plusieurs étapes :
a- La primo-infection.
La primo-infection survient lorsqu’une personne a été contaminée. L’entrée du VIH par voie
muqueuse ou sanguine entraîne une augmentation de la charge virale (= concentration de
particules virales dans le sang), traduisant une réplication intense du virus et sa dissémination
dans l’organisme. Les symptômes sont le plus souvent ceux d’une maladie virale bénigne, tels
ceux d’une grippe légère avec fièvre et douleurs musculaires.
Ces signes disparaissent en trois semaines car le système immunitaire lutte et détruit les
cellules infectées par production d’anticorps (que nous étudierons dans le chapitre B) et de
lymphocytes anti-VIH.
Toutefois le virus n’est pas totalement éliminé car les cellules infectées, notamment les
macrophages, constituent de véritables réservoirs à virus.
b- La phase asymptomatique
→ Les caractéristiques de la phase asymptomatique
En fin de primo-infection, on observe une baisse de la charge virale dans le sang. Ceci révèle la
mise en place de mécanismes immunitaires.
Durant la phase asymptomatique qui peut durer de quelques mois à plusieurs années (1 à 10
ans en moyenne), le sujet n’est toujours pas immunodéficient, il présente peu ou pas de
symptômes.
Le sujet est dit séropositif pour le VIH.
● Qu’est-ce que la séropositivité ?
La contamination par le VIH ne déclenche pas immédiatement une infection aiguë (par rapport
à la grippe). Le diagnostic d’une infection par le VIH ne peut se faire juste après le contact
infectant. Entre l’infection et la présence d’anticorps anti-VIH se passe environ une vingtaine de
jours (on parle de la fenêtre sérologique) Doc. 4. La détection d’anticorps anti-VIH chez un
sujet infecté est la preuve d’une réponse immunitaire à l’infection, le sujet est séropositif vis-à-
vis du VIH. Le passage de l’état séronégatif à séropositif est appelé séroconversion.
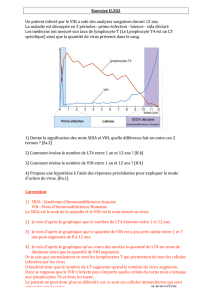
● Comment diagnostiquer une séropositivité
Le dépistage repose dans un premier temps sur l’utilisation de test ELISA (Enzyme Linked
Immuno Sorbent Assay).
C’est le test le plus courant effectué pour révéler la séropositivité au VIH Doc. 5.
On utilise pour ce test des plaques contenant des puits au fond desquels sont fixées des
molécules virales comme la gp120. On dépose dans ces puits une goutte du sérum d’un patient
dont on veut tester la séropositivité. Si le sérum du patient contient des anticorps dirigés
contre gp120, ou anticorps anti-gp120, ceux-ci vont reconnaître les molécules de gp120 et
rester ainsi fixés au fond du puits. On rince ensuite le puits afin que les anticorps et autres
molécules plasmatiques non fixées au fond du puits soient éliminés. On révèle ensuite la
présence des anticorps anti – VIH fixés au fond du puits en ajoutant des anticorps anti-anti
VIH. Ces derniers sont liés de façon covalente à une enzyme catalysant la transformation d’un
substrat incolore en produit coloré. Les puits colorés indiquent que le patient est séropositif.
Malgré les précautions prises, le test ELISA n’est pas fiable à 100 % :
*un test négatif ne signifie pas forcément que l’individu est sain, notamment à cause de la
fenêtre sérologique ; dans 1 à 2 % des cas, un test peut être faussement positif car les
antigènes viraux fixés sur la plaque peuvent « accrocher » des anticorps qui ne sont pas
spécifiques du VIH et ainsi donner une réaction positive chez un sujet qui n’est pas infecté.
On effectue généralement deux tests ELISA. Si au moins l’un des deux est positif, on réalise un
second type de test nommé WESTERN BLOT ou IMMUNOBLOT Doc. 6.
Dans le test Western Blot, il s’agit de révéler les différents anticorps présents dans le sérum
d’un patient en les faisant réagir avec divers constituants viraux séparés par électrophorèse.
Les anticorps fixés sur les bandes seront révélés de la même façon que le test ELISA à l’aide
d’anticorps anti- anticorps humains marqués.

5
Le test Western Blot, beaucoup plus fiable que le test ELISA mais plus coûteux et de mise en
œuvre plus délicate, est utilisé pour préciser un test ELISA douteux. De plus, ce test est
reconnu légalement en France.
● L’infection par le VIH provoque une augmentation du taux de LT8 (LTcytotoxiques). Ces
cellules n’existent pas dans l’organisme avant l’infection ; elles apparaissent en réponse à
l’entrée du VIH, ce sont des éléments de l’immunité acquise.
Ces cellules tuent spécifiquement les cellules infectées par le VIH, dont les LT4.
La mise en jeu de ces LT8 explique la baisse de la charge virale mesurée dans le plasma.
Au cours de la phase asymptomatique, la situation dans l’organisme est la suivante :
► les défenses immunitaires visent à limiter la prolifération du virus et empêcher
l’augmentation de la charge virale ;
► l’infection des cellules immunitaires par le VIH entraîne la destruction de celles-ci ;
► la prolifération de cellules immunitaires compense plus ou moins bien cette destruction
continuelle.
L’infection par le VIH se traduit à long terme par une baisse constante des LT4 dont le nombre
devient inférieur à 200/µL de sang (valeur normale : 1200).
On constate parallèlement une augmentation sensible de la charge virale. L’organisme devient
progressivement incapable de contrôler la prolifération du VIH et entre en phase SIDA.
c- La phase symptomatique ou la phase SIDA, conséquence de l’effondrement des défenses
immunitaires.
La maladie entre dans sa phase symptomatique. Cela signifie que des symptômes variés se
manifestent, l’ensemble constituant ce que l’on appelle en médecine un syndrome. Le SIDA, ou
Syndrome d’Immuno Déficience Acquise, est déclaré.
Celui-ci correspond à l’apparition de maladies opportunistes (tuberculose pulmonaire, sarcome
de Kaposi …).
Celles-ci apparaissent car le système immunitaire est de plus en plus inefficace.
La charge virale augmente à nouveau dans le sang jusqu’au décès.
CONCLUSION :
L’effondrement des défenses immunitaires suite à une infection par le VIH est lié à une
destruction des LT4.
En réalité, une réponse immunitaire efficace nécessite l’intervention coordonnée de différents
acteurs. Qui sont-ils ?
Compléments.
Dans certaines circonstances, le système immunitaire se trouve en état d’immunosuppression
(=immunodéficient) ou bien de façon à porter atteinte à l’organisme lui-même.
*L’allergie : réaction exagérée vis-à-vis de certains antigènes appelés allergènes qui n’ont le
plus souvent aucune toxicité.
Le premier contact avec l’allergène entraîne une hypersensibilité. Les LB se divisent
activement et donnent naissance à des plasmocytes sécréteurs d’IgE qui se fixent sur des
cellules du tissu conjonctif, les mastocytes et sur les polynucléaires basophiles tous riches en
vésicules d’histamine. Cette dernière provoque la vasodilatation des artérioles, la sécrétion de
mucus …..
Le rhume des foins, l’asthme…….. sont des exemples de réactions allergiques.
*Les maladies auto-immunes.
Alors que le système immunitaire est orienté naturellement vers la suppression des éléments
du non soi, il arrive qu’il se dérègle et fabrique des anticorps ou des cellules dirigés vers les
éléments du soi qui aboutissent à la destruction des cellules de l’organisme.
Exemples de maladies auto-imunes : DID (Diabète Insulino Dépendant), myasthénie,
Sclérose en plaques, maladie de Basedow (maladie due à un excès de fonctionnement de la
glande thyroïde).
 6
6
1
/
6
100%