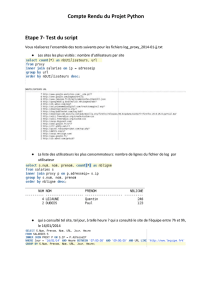
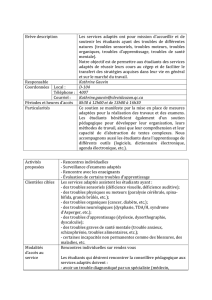
Évaluation et gestion des risques dans les situations s


GAUVIN C., IBANEZ Y., LE MEHAUTE K. – Atelier Santé - Environnement – mars 2008
Remerciements
Au cours de cet atelier santé environnement, de nombreuses personnes ont tenu à nous
apporter leur soutien afin que l’on puisse réaliser un travail complet et large sur la
thématique des syndromes du bâtiment malsain et leur gestion.
Cette aide fut précieuse et nous tenons à remercier toutes ces personnes, à savoir :
Nathalie Tchilian (DGS),
Yvon Le Moullec (OQAI et LHVP),
Clémence de Baudouin (CIRE NORD),
Frédérique Simon-Delavelle (DUS),
Frédéric Dor (InVS).
Et bien sûr Loïc Rambaud (DDASS Seine et Marne) qui nous a fait confiance et Rémi
Demillac, notre référent pédagogique à l’EHESP qui nous a guidé et appuyé tout au long
de ce travail.

GAUVIN C., IBANEZ Y., LE MEHAUTE K. – Atelier Santé - Environnement – m ars 2008
Sommaire
INTRODUCTION..................................................................................... 1
I LE SYNDROME DU BATIMENT MALSAIN : ETAT DES
CONNAISSANCES................................................................................. 3
I.1 Un syndrome aux causes multiples.................................................................3
I.1.1 Définition ............................................................................................................3
I.1.2 Symptômes ........................................................................................................3
I.1.3 Etiologie..............................................................................................................5
I.2 D’autres mécanismes apparentés aux SBM..................................................6
I.2.1 Le SBM peut-il s’apparenter à un syndrome psychogène ?.............................6
I.2.2 Allergies irritatives..............................................................................................6
I.2.3 Mécanismes neurophysiologiques ....................................................................7
I.3 Exemples de situations considérées comme des SBM dans les ERP...8
I.3.1 Epidémie de malaises au Centre Hospitalier Universitaire de Nice .................9
I.3.2 Investigation suite à la survenue de malaises au bloc opératoire central de
l’Hôpital Nord de Marseille...............................................................................10
I.3.3 Manifestations de type allergique au Lycée professionnel l’Aa de Saint Omer
12
I.3.4 Cas groupés de malaises survenus dans le collège de Carignan..................13
I.3.5 Epidémie inexpliquée parmi le personnel de la mairie de Villejuif..................14
I.4 Bilan........................................................................................................................16
II INVESTIGATION DE L’AIR INTERIEUR LORS DE SBM DANS
LES ERP................................................................................................18
II.1 Polluants intérieurs ............................................................................................18
II.1.1 Polluants chimiques.........................................................................................18
II.1.2 Polluants biologiques .......................................................................................22
II.1.3 Polluants physiques .........................................................................................22
II.2 Métrologie des polluants intérieurs ...............................................................23
II.2.1 Méthodes de prélèvements .............................................................................23
II.2.2 Représentativité des mesures.........................................................................28
II.3 Principaux éléments cadrant la thématique « air intérieur » ..................29
II.3.1 L’Organisation Mondiale de la Santé ..............................................................30
II.3.2 L’Union Européenne ........................................................................................30
II.3.3 Le Plan National Santé Environnement : une mission interministérielle en
France..............................................................................................................30
II.3.4 Les valeurs guides de l’AFSSET.....................................................................32
II.3.5 L’Observatoire de la qualité de l’air intérieur...................................................33
II.3.6 Les fiches environnementales et sanitaires des matériaux de construction ..33
II.3.7 La démarche Haute Qualité Environnementale ..............................................34

GAUVIN C., IBANEZ Y., LE MEHAUTE K. – Atelier Santé - Environnement – mars 2008
II.3.8 La réglementation nationale ............................................................................35
III OUTILS DE GESTION POUR LES SBM DANS LES ERP.......39
III.1 Analyse préalable des méthodes existantes...............................................39
III.1.1 Critiques des études de cas apparentées aux SBM.......................................39
III.1.2 Les principaux éléments réglementaires en France : un premier moyen de
gestion et de prévention ? ...............................................................................43
III.1.3 Des techniques utilisables pour améliorer les conditions de fréquentation des
bâtiments..........................................................................................................44
III.2 Une méthodologie pour une évaluation et une gestion globale des
SBM.........................................................................................................................48
III.2.1 Des situations analogues aux investigations d’agrégats spatio-temporels .... 48
III.2.2 Une démarche en 5 étapes .............................................................................49
III.2.3 La communication et les personnes devant être impliquées ..........................54
IV CONCLUSION.............................................................................56
BIBLIOGRAPHIE ..................................................................................59
LISTE DES ANNEXES .........................................................................67

GAUVIN C., IBANEZ Y., LE MEHAUTE K. – Atelier Santé - Environnement – mars 2008
Tableaux et figures
Liste des figures :
Figure 1 : Les symptômes les plus fréquemment associés aux SBM ........................ 4
Figure 2: Carte de répartition des zones hiver en France (http://www.isolation-
combles.com/isolation-thermique-combles.html).................................... 38
Figure 3 : Arbre de décision pour la prise en charge des SBM (inspiré de CLARKE,
NIKKEL, 1994) .........................................................................................50
Liste des tableaux:
Tableau 1 : D’autres pathologies allergiques : la pneumopathie d’hypersensibilité et
la fièvre des humidificateurs.....................................................................6
Tableau 2 : Effets sur la santé et principales sources des COV (fiche toxicologique
de l’INRS ; Poulain F., 2007).................................................................. 19
Tableau 3 : méthodes de mesures des paramètres physiques de l’air intérieur ...... 24
Tableau 4 : méthodes de mesures des paramètres chimiques de l’air intérieur ......25
Tableau 5 : méthodes de mesures des paramètres biologiques de l’air intérieur....27
Tableau 6 : Les 14 cibles de la démarche HQE........................................................34
Tableau 7 : Bilan des cas considérés comme des SBM...........................................42
Tableau 8: Principaux éléments réglementaires sur les ERP concernant la qualité
de l’air intérieur .......................................................................................43
Tableau 9: les principaux contaminants de l’air intérieur et leurs tailles relatives
(Hinds, 1982 cité dans NIOSH, 2003)....................................................45
Tableau 10 : Principaux éléments d’amélioration de la fréquentation des bâtiments
................................................................................................................46
Tableau 11 : Comparaison entre les agrégats spatio-temporels et les SBM ........... 49
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
1
/
139
100%