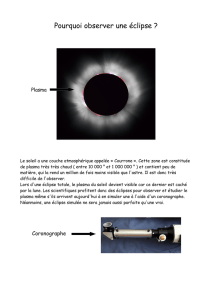
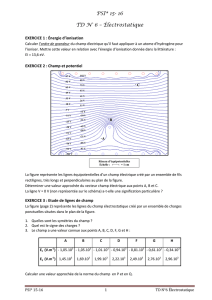
Plasma sécurisé par quarantaine ou plasma viro

Transfusion de plasma:
Plasma sécurisé par quarantaine ou plasma viro-atténué ?
Récemment, Swissmedic a autorisé un nouveau procédé d’inactivation d’agents pathogènes
dans le plasma : addition d’amotosalen au plasma, suivi d’une illumination UV-A. Ce
processus réduit fortement la capacité de prolifération de nombreux virus, bactéries et
parasites (plasma Intercept).
L’année dernière, et sans rapport avec ce qui précède, ce même procédé a été introduit
dans toute la Suisse pour réduire le risque d’infection bactérienne après une transfusion de
concentrés plaquettaires. Cette introduction était basée sur une évaluation du rapport
besoins/risques, documentée par les données de l’hémovigilance suisse et internationale et
par les études agréées disponibles.
La Clinique universitaire d’hématologie et le Laboratoire central d’hématologie de l’Hôpital de
l’île (CUH-LCH) et le Service de transfusion sanguine de Berne ont maintenant examiné les
données pour déterminer s’il existe actuellement suffisamment de raisons pour remplacer le
plasma sécurisé par quarantaine (PFC-Q) qui a déjà fait ses preuves, par le plasma viro-
atténué (PFC-VA). L’Hôpital de l’île pratique la transfusion du plasma sécurisé par
quarantaine depuis de nombreuses années car ce plasma présente un excellent profil, bien
documenté, de sécurité et de qualité. Les principaux avantages et désavantages de ces
deux produits, du point de vue de l’hôpital et du patient, sont présentés dans les tableaux ci-
dessous.
Avantages
Plasma viro-atténué (PFC-VA) Plasma sécurisé par quarantaine (PFC-Q)
Un profil de sécurité potentiellement plus
élevé pour un certain nombre des
« nouveaux » agents pathogènes ou des
agents pathogènes inconnus (limitation :
pas pour tous les pathogènes, ainsi p. ex.
pas pour les prions et les spores ainsi que
certains virus nus)
Plus flexible dans la préparation, réaction
plus rapide aux fluctuations des besoins
Logistique simplifiée à cause de l’absence
de stockage de quarantaine
Profil de sécurité très élevé grâce à la
quarantaine, prouvé par de nombreuses
études et données d’hémovigilance,
collectées pendant plus de vingt ans
Une tolérance au moins équivalente ou
meilleure
Efficacité au moins équivalente ou meilleure
à cause du contenu supérieur (10-20%) de
facteurs coagulants
Meilleur marché pour les hôpitaux (20% de
volume en plus pour le même prix)
Les directives actuelles pour la transfusion
du plasma se basent principalement sur les
études effectuées avec du PFC-Q

Désavantages
Plasma viro-atténué (PFC-VA) Plasma sécurisé par quarantaine (PFC-Q)
Peu d’études cliniques quant à l’efficacité,
la tolérance et la sécurité
Les nouveaux risques sont acceptés : le
pool de dons, le besoin de transfuser un
plus grand nombre de produits à cause de
la réduction du volume et de la teneur plus
faible en facteurs coagulants (10-20% plus
bas selon le cas), l’absence de stock de
quarantaine
Tolérance équivalente ou moins bonne
Efficacité équivalente ou moins bonne
Augmentation des coûts masquée à cause
de la réduction de volume du produit.
Frais pour une nouvelle procédure à
l’hôpital
Le risque infectieux n’est pas complètement
éliminé à cause des agents pathogènes non
testés qui n’ont pas été cliniquement
diagnostiqués chez le donneur pendant la
période de quarantaine (quatre mois)
Réaction plus lente aux fluctuations des
besoins
Maintien du stockage de quarantaine
D’un point de vue légal, les deux produits peuvent être utilisés ; ils sont considérés comme
équivalents. Le plus important avantage du PFC-VA est un profil de sécurité potentiellement
plus élevé, car ce procédé réduit les risques d’une transmission d’agents pathogènes pour
lesquels il n’y a pas de tests de détection et qui n’auraient pas été découverts chez le
donneur lors de la quarantaine. Cependant, cet avantage est contrebalancé par le fait que
les agents pathogènes ne présentent pas tous la même sensibilité au procédé, que le sang
doive être collecté en pool de dons et qu’il ne soit plus soumis à une quarantaine. Il faut
noter qu’en Suisse, pendant les dernières dix années (depuis la mise en place du système
hémovigilance actuel), l’utilisation prédominante du procédé PFC-Q n’a engendrée aucune
transmission d’infection lors d’une transfusion de plasma à un patient.
Excepté une toxicité théorique des quantités résiduelles minimales d’amotosalen lors du
procédé PFC-VA, les deux produits présentent une tolérance comparable. Mais il est
impossible de comparer leur efficacité sur la base des données existantes car nous ne
disposons d’aucune étude comparative et les études sur le PFC-VA avec une ampleur
pertinente sont particulièrement rares. Cependant, le volume résultant du PFC-Q est
supérieur de 20% ; la comparaison des facteurs de coagulation, sur la base de la
documentation existante, montre que le PFC-Q contient 10-20% plus de composants
important (tels que le fibrinogène) que le PFC-VA. Ces facteurs devraient également avoir
une pertinence économique pour le traitement avec du plasma transfusionnel.
Le CUH-LCH et le Service de transfusion sanguine Berne suivront de près tous les
développements dans ce domaine et feront tout ce qui est en leur pouvoir pour que les
patients de la région reçoivent la meilleure thérapie transfusionnelle qui soit. Cependant,
pour le moment, les deux institutions sont d’avis que le plasma sécurisé par quarantaine
répond à toutes les exigences actuelles en matière de transfusion.
Si vous avez plus de questions, veuillez vous adresser à :
Dr. Stefano Fontana PD Dr. Behrouz Mansouri Taleghani
Responsable médecine Médecin-chef Service de
Service de transfusion médecine transfusionnelle
sanguine CRS Berne SA Clinique Universitaire d’hématologie et
Hôpital de l’île/ Hôpital universitaire Berne
courriel : [email protected]
Berne, octobre 2012
1
/
2
100%