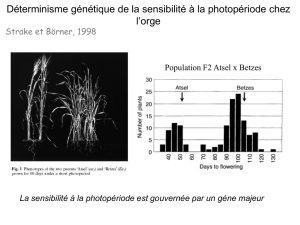
4 - AMPCfusion

UE11 – PARCOURS 4 –
Pharmaco/Physio – cours n°2
02/03/16
Alexandre Alcaïs
alexandre.alcais@inserm.fr
RT : Benjamin CORSIA / Lucie
COUMAR
RL : Marie Adeline MIGEON
A Survival Kit to Genetic Epidemiology
Plan :
Le prof n’a pas suivi de plan particulier mais plutôt répondu à des
questions pour expliquer les différentes méthodes.
① Les facteurs génétiques jouent-ils un rôle ?
→ Observations épidémiologiques
② Quelle est leur nature ?
→ Analyse de ségrégation
③ Quelle est la position chromosomique ?
→ Analyse de liaison
④ Quel est le variant causal ?
→ Etude d’association
⑤ Quelle est la fonction ?
Mot du RT
C’est surtout un cours de réflexion (le prof énonce beaucoup d’exemples) : en gros, le plus
important est le tableau en fin de chapitre sur les différentes études.
Message du cours : Si on croit en quelque chose, il faut foncer !
Mot du RL
Le prof a surtout essayé, pendant le cours, de nous transmettre sa passion pour la génétique et
la recherche, plus qu’à nous donner des notions très précises sur les différentes études
génétiques.
Les questions au partiel seront du style : je cherche telle information, quelle est la meilleure
étude à réaliser ? Est-ce que j’ai besoin d’un séquençage ou non ? Vaut-il mieux travailler sur
des familles ou non ?
Donc je vous conseille de peut être reprendre les cours de génétique UE3 du début de l’année,
où on en parle de façon un peu plus précise …

Objectif du cours : avoir une vue aérienne des outils dont on dispose et des idées associées si
je me pose telle question, comment y répondre, de quels outils ai-je besoin, quel coût, est-ce que
ces outils fonctionnent... ?
Le modèle est le suivant : pour une question posée, on dispose de données pour y répondre,
données qu'il faudra analyser, en sachant que la réponse apportée sera limitée par l'état actuel
des connaissances.
Idée de base : pourquoi parler de la génétique dans la pharmacologie, dans les pathologies...
Pourquoi la génétique est-elle aussi importante dans ces domaines ?
Introduction
Courbe illustrant la survie des populations en fonction de l'âge au décès et des différentes
époques de l'humanité (paléolithique <10 000 ans avant J.C. ; néolithique : 3000 ans avant J.C.)
L'élément frappant sur ces courbes est le fait que, du Paléolithique (< 10000 avt J.C.) jusqu'à
Liverpool (1860), la plupart des sujets mourraient très jeunes.
Les courbes sont en effet similaires entre ces deux époques, ce qui signifie qu'en 25000 ans, la
survie n'a globalement pas changé : la nature “sacrifiait” avant l'âge 10 ans 50% des individus, et
optimisait ainsi la survie de la génération suivante, adaptant le génome aux conditions
environnementales.
Il existe une grande variabilité, puisque la moitié des individus décédait avant 10 ans tandis
que l'autre survivait.
Il convient donc de se poser les questions : pourquoi cette variabilité ? peut-on l'expliquer ?
En pharmacogénétique, on considère que la génétique de l'être humain n'a pas été modelé pour
répondre de façon optimale à la situation (en l'occurrence l'utilisation de médicaments).
Il apparaît donc peu probable de ne pas avoir d'effets indésirables secondaires à l'administration
de médicaments, la plupart d'entre eux étant des molécules de synthèse (exception faite de

l'Aspirine issue du saule) ; il semble impossible que l'être humain ait été adapté à la prise de
médicaments au cours des 20 000 dernières années.
Par exemple, pour traiter la lèpre, on administre un médicament, la Dapsone, dont certains
sujets sont décédés alors qu'ils ne mourraient pas nécessairement de la lèpre. On a par la suite
trouvé un variant allélique qui augmentait considérablement le risque de décès suite à la prise
du traitement.
Pour revenir à la courbe, on observe donc qu'il ne se passe globalement rien pendant 20 000
ans, la moitié de la population meurent avant l'âge de 10 ans etc...
Puis vers 2000 (courbe rouge UK), on observe un changement considérable, puisque 99% des
individus vivent jusqu'à 60 ans. Il semble impossible qu'en l'espace de 100 ans la génétique soit
en cause d’un tel changement.
Il s'agit d'autres éléments qui ont impacté les causes de mortalité (découverte des microbes, de
l'hygiène, les vaccins, antibiotiques, antiviraux etc). L'impact des découvertes non
spécifiquement génétiques est donc très important.
On constate également que la courbe jaune (Liverpool, 1860) qui précède la rouge de seulement
140 ans, dresse un état de la survie similaire à celui du paléolithique. C'est la découverte
pendant ces quelques années de l'hygiène, de l'infection par les microorganismes à l'origine de
maladies ainsi que l'histoire de la médecine en générale qui ont entrainé cette amélioration.
Un autre argument en faveur de cette hypothèse est le fait que le Mozambique (courbe violette),
à la même époque (2000), présente un taux de survie proche de ce qu'on observait autrefois (10
à 20% de la population décède avant l'âge de 10 ans), associé à un moins bon accès aux soins,
l'absence de vaccinations systématisées etc.
Tout ça pour dire que la le gain de survie observé ces 100 dernières années n'est sûrement pas
dû à des modifications génétiques mais à la compréhension des maladies, aux traitements, à la
connaissance de façon générale, acquise dans le but de diminuer la mortalité.
I. La variabilité en pharmacogénétique
A. Introduction à la variabilité en pharmacogénétique

En pharmacogénétique, on est plus souvent face à des phénotypes moins extrêmes que la mort,
et on observe toujours de la variabilité entre les individus (que ce soit entre frères et sœurs
ou individus avec des habitudes alimentaires différentes par ex), notamment vis-à-vis de
l'administration de médicaments.
La courbe ci-dessus présente la concentration plasmatique d'un médicament (signe d'efficacité
ou de toxicité) en fonction du temps, pour différents individus à qui on a donné la même dose.
Il s'agit de constater à nouveau la variabilité (le sujet vert n'est a priori pas fondamentalement
différent du violet et pourtant présente un profil de concentration complètement différent)
qu'on explique par l'existence dans la population (on peut tous être classés dans ces catégories)
de métaboliseur lent, médian ou ultrarapide, et en fonction de ça, on aura des concentrations
plasmatiques plus ou moins importantes suite à l'administration du médicament, qui se
traduiront par une efficacité thérapeutique, une absence d'effet ou une toxicité.
Remarque : Il existe, en plus de la variabilité dans la réponse au médicament, une variabilité du
temps de traitement pour une pathologie donnée : on traite une lèpre sur une période d'un an,
une tuberculose pendant 6 mois. Ces éléments peuvent avoir de l'importance pour l'observance
du traitement (par ex, si le ttt antituberculeux entraîne des démangeaisons, le patient aura
tendance à l'arrêter avant les 6 mois et pourra transmettre le germe à son entourage).
Autre question importante : pourquoi face à un microbe, certaines personnes ne seront pas
infectées, d'autres le seront sans développer de forme active, d'autre vont développer des
formes actives plus ou moins sévères ; parmi ceux qui seront traités, certains vont avoir des
effets indésirables très importants, d'autres non etc. Il y a une variabilité qu'on voudrait
comprendre.
Qu'est-ce qui explique le fait qu'on va avoir des effets secondaires ou une pharmacocinétique
différente ?

D'abord des éléments relatifs au médicament : le principe actif, les excipients, la galénique, le
mode d’administration.
Au niveau de l'individu, des facteurs non génétiques (interaction médicamenteuse ou avec
l’alimentation par ex), personne âgée donc dose plus faible (car considéré comme insuffisant
rénal et hépatique).
Ce qui nous intéresse véritablement ce sont les facteurs génétiques spécifiques d'un individu
donné : est-ce que tel individu, qui va recevoir le traitement, a tel profil génétique qui le rend
susceptible de présenter des effets indésirables majeurs ou au contraire résistant au traitement
malgré l'augmentation des doses ?
B. Modèles expérimentaux
Chez la souris, il est facile de concevoir des expériences : on contrôle la molécule, le mode
d'administration, l'environnement (température ambiante, couleur de la cage...) et le fond
génétique puisqu'on peut ajouter ou invalider un gène (gènes KO).
Donc dans le concept c'est simple d'élaborer l'expérience pour tester l'hypothèse. Il existe
néanmoins des problèmes pratique, notamment celui de l'environnement naturel : un gène
possède en effet un environnement naturel et il ne s'exprimera pas de la même manière dans un
autre environnement.
Par exemple, si on capture une souris sauvage mâle et qu'on la met dans un environnement avec
des souris sauvages femelles, celles-ci vont se mettre à disposition du mâle pour la reproduction,
alors qu'aucune autre information excepté le génome n'est présente.
Si maintenant on prend une souris modifiée génétiquement et qu'on la met en cage avec d'autres
souris sauvages, la souris modifiée va se faire massacrer par les autres, parce qu'elle est
différente génétiquement.
Autre cas : dans le cadre de la lèpre on teste le récepteur de la dopamine chez des souris KO pour
le gène codant le récepteur : les souris hétérozygotes sont normales, mais les homozygotes sont
incontrôlables, surexcitées… donc on ne peut pas travailler dessus.
Il s'agit de garder à l'esprit que les modèles expérimentaux ont leurs limites, même si sur le
papier l'expérience paraît adaptée et faisable.
On a tout de même pu démontrer chez la souris que, chaque fois qu'il existait réponse
particulière à une forme d'agression (administration d'une molécule ou ingestion d'un aliment)
il existait un ou des gènes qui jouaient un rôle majeur dans la variabilité entre les souris.
C. Variabilité en pharmacogénétique chez l'Homme
Chez l'homme on ne peut pas faire ce type d'expérience mais on dispose d'expériences que “la
nature” fait pour nous... (chaque naissance est une expérience, il existe de mutations des novo
tous les 10 millions de pb qui font qu'on s'adapte mieux ou pas)
Mot du prof : L'observation est donc capitale. Il faut observer ce qui nous entoure : j'observe que
tel individu a tel phénotype, tel patient qui a pris telle molécule et a eu tels effets...
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%